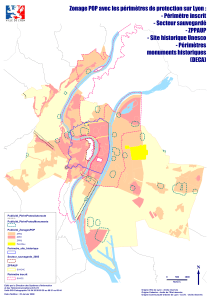
examen national du 18 juillet 2015 - HIPPO-ECNI

HIPPOCRATE ECN EXAMEN NATIONAL DU 18 JUILLET CORRECTION
©2015 – Tous droits réservés 1
EXAMEN NATIONAL
DU 18 JUILLET 2015
Les résultats seront disponibles sur votre compte à partir du
21 juillet 20h00

HIPPOCRATE ECN EXAMEN NATIONAL DU 18 JUILLET CORRECTION
©2015 – Tous droits réservés 2
DOSSIER N° 1
Un homme de 55 ans est transféré en néphrologie pour insuffisance rénale aiguë.
Il n’a pas d’antécédent particulier.
Examen clinique : apyrétique, pression artérielle 135/85 mm Hg, FC 85/min, FR 17/min,
SpO2 97%, fins crépitants aux deux bases associés à une dyspnée d’effort, œdèmes
jusqu’aux genoux.
Les urines sont rosées. Bandelette urinaire : GR++++, Prot +++, GB neg, nit neg, gluc neg.
Les examens biologiques montrent : Hémoglobine 9.4 gr/dL (VGM 92 fl ; réticulocytes
1.3%), 6000 GB/mm3 (Eosinophiles 0.6%), 139 000 plaquettes/mm3. Ionogramme sanguin
normal. Albuminémie 30 gr/L. Créatininémie 270 μmol/L. Vous disposez d’une analyse de
routine remontant à deux mois, qui montrait une créatininémie à 98 μmol/L.
Question n° 1
Quel syndrome glomérulaire est identifiable ici ?
A. Syndrome de glomérulonéphrite rapidement progressive
B. Syndrome néphrotique
C. Syndrome hématurique
D. Glomérulonéphrite membrano-proliférative
E. Glomérulonéphrite extra-membraneuse
Réponse : A
Commentaire : l’association syndrome glomérulaire, hématurie abondante et insuffisance
rénale aiguë ou rapidement progressive, définissent le syndrome de glomérulonéphrite
rapidement progressive.
Question n° 2
Quels sont les diagnostics que vous évoquez d’emblée ?
A. Glomérulonéphrite aiguë associée aux vascularites à ANCA
B. Syndrome de Goodpasture
C. Amylose AL
D. Glomérulonéphrite extra-membraneuse
E. Glomérulonéphrite à immuns complexes
Réponses : A-B-E
Question n° 3
Que pensez-vous de la réalisation d’une biopsie rénale ?
A. Elle est formellement contre indiquée
B. Elle doit être réalisée en urgence
C. Elle doit être réalisée avant l’introduction d’un traitement
D. Elle a un intérêt pronostique
E. Elle a un intérêt thérapeutique
Réponses : B-D-E

HIPPOCRATE ECN EXAMEN NATIONAL DU 18 JUILLET CORRECTION
©2015 – Tous droits réservés 3
Commentaire : Lorsqu’on suspecte un GNRP la biopsie rénale est une urgence (la seule). Elle
a un intérêt diagnostic, thérapeutique et pronostique mais ne doit pas retarder la mise en
route d’un traitement.
Question n° 4
Quelles sont les contre-indications à la biopsie rénale que vous connaissez ?
A. Diabète
B. Polykystose rénale
C. Hypertension artérielle maligne
D. Insuffisance rénale terminale
E. Pyélonéphrite aiguë
Réponses : B-C-D-E
Commentaire : Au cours de l’insuffisance rénale terminale, la biopsie est non contributive.
Les reins sont petits et fibreux, les lésions glomérulaires, interstitielles, tubulaires et
vasculaires coexistent.
Le résultat de la biopsie rénale en microscopie optique est présenté ci-dessous.
Question n° 5
Commentez les données de l’histologie.
A. Prolifération extra-capillaire
B. Glomérulonéphrite membrano-proliférative
C. Prolifération endocapillaire
D. Absence de prolifération cellulaire
E. Hyalinose segmentaire et focale
Réponse : A
Commentaire : le croissant extra-capillaire est caractéristique de la prolifération extra-
capillaire.

HIPPOCRATE ECN EXAMEN NATIONAL DU 18 JUILLET CORRECTION
©2015 – Tous droits réservés 4
L’immunofluorescence retrouve des dépôts linéaires le long de la membrane basale
glomérulaire
Question n° 6
Quel diagnostic retenez-vous ?
A. Glomérulonéphrite pauci-immune par vascularite à ANCA
B. Glomérulopathie extra-membraneuse
C. Syndrome de Goodpasture
D. Cryoglobulinémie
E. Glomérulonéphrite à immuns-complexe
Réponse : C
Question n° 7
Que pouvez-vous doser pour confirmer votre diagnostic ?
A. ANCA
B. Anticorps anti-MBG circulants
C. Complément sérique
D. Anticorps anti-nucléaires
E. Anticorps anti-PLA2R
Réponse : B
Question n° 8
Concernant la maladie de Goodpasture, quelles propositions sont vraies ?
A. C’est une vascularite
B. C’est une connectivite
C. Les anticorps anti-MBG circulants sont dirigés contre le collagène de type IV
D. Le syndrome d’Alport présente les mêmes cibles antigéniques
E. L’absence d’anticorps anti-MBG n’élimine pas la maladie
Réponses : C-E
Le scanner thoracique est montré ci-dessous.

HIPPOCRATE ECN EXAMEN NATIONAL DU 18 JUILLET CORRECTION
©2015 – Tous droits réservés 5
Question n° 9
Interprétez l’imagerie.
A. Opacités en verre dépoli bilatérales
B. Epanchement pleural bilatéral
C. Absence de cardiomégalie
D. Opacité systématisée du lobe inférieur gauche avec bronchogramme aérique
E. Emphysème
Réponse : A-C
Question n° 10
A quelle pathologie rattachez-vous la dyspnée?
A. Hémorragie intra-alvéolaire
B. Œdème pulmonaire lésionnel
C. Œdème pulmonaire cardiogénique
D. Fibrose pulmonaire
E. Dilatation des bronches
Réponse : A
Commentaire : C’est le syndrome pneumo-rénal.
Question n° 11
Quelles sont les autres causes de syndrome pneumo-rénaux que vous connaissez ?
A. Granulomatose avec polyangéite
B. Péri-artérite noueuse
C. L’OAP de surcharge associée à une insuffisance rénale aiguë
D. Sclérodermie
E. Polyangéite microscopique
Réponses : A-C-E
Question n° 12
Comment expliquez-vous l’anémie chez ce patient ?
A. Syndrome inflammatoire
B. Insuffisance rénale aiguë
C. Insuffisance rénale chronique
D. Hémorragie intra-alvéolaire
E. Atteinte médullaire de syndrome de Goodpasture
Réponses : A-D
Question n° 13
Quels sont les principes du traitement en urgence ?
A. Epuration extra-rénale
B. Corticothérapie à forte dose : bolus intraveineux suivie d’une corticothérapie par voie
orale
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
1
/
70
100%