Diagno-photo - STA HealthCare Communications

Diagno-photo
le clinicien avril 2010
36
Quel est le diagnostic?
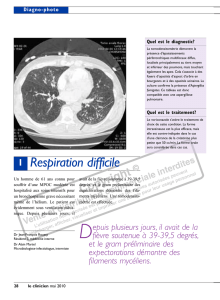
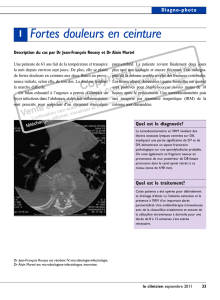
Il s’agit d’une perforation colique secondaire, dans ce cas-ci, à une
thrombose d’un vaisseau mésentérique avec nécrose secondaire. Les
flèches indiquent la présence d’air libre dans la cavité abdominale, ce qui
confirme le diagnostic.
Quel est le traitement?
Il s’agit d’un traitement avant tout chirurgical d’urgence. De plus, il faut
avoir une couverture antibiotique couvrant la flore entérique, soit les
anaérobes, les bacilles gram négatifs et gram positifs. Pour cette patiente,
une carbapénème s’avère être l’agent de choix.
Dr Jean-François Roussy
Résident 2, médecine interne
Dr Alain Martel
Microbiologiste-infectiologue, interniste
1
Copyright ©
Vente et distribution commerciale interdites
L’utilisation nonautorisée est prohibée. Les personnes autorisées peuvent
télécharger, afficher, visualiser et imprimer une coupie pour leur usage personnel
Une patiente de 58 ans en
détresse respiratoire et sans
antécédent particulier est ad-
mise d’urgence. Elle est rapide-
ment intubée et transférée aux
soins intensifs. À ce moment, on
note un tableau clinique impli-
quant plusieurs systèmes :
hémorragies alvéolaires diffu-
ses, fièvre, hémoglobinurie
paroxystique nocturne, encé-
phalopathie non spécifique,
anémie et thrombopénie.
Après quelques jours, la con-
dition respiratoire de la patiente
se stabilise sous ventilateur.
Toutefois, une semaine après
l’admission, elle développe des
douleurs abdominales graves,
surtout du côté droit, et sa ten-
sion artérielle chute. Une tomo-
densitométrie abdominale est
demandée d’urgence.
Douleurs
abdominales

40
Diagno-photo
le clinicien avril 2010
Diagno-photo
Un patient de 56 ans, obèse et
diabétique, a récemment subi un
triple pontage aortocoronarien. Il
présente des lésions sur les jambes.
Le patient aurait eu de multiples
thrombophlébites aux deux jambes
dans le passé.
Lésions sur les jambes
Quel est le diagnostic?
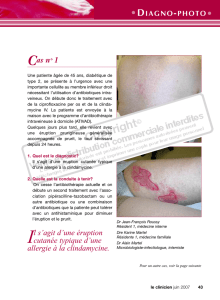
Il s’agit d’éléphantiasis des jambes et une
dermite de stase importante. La
coloration brunâtre au niveau de ses
jambes est causée par la rupture des
globules rouges qui se sont extravasés à
travers les capillaires et petits vaisseaux
chroniquement endommagés.
Quel est le traitement?
Il s’agit d’utiliser des bas supports pour
tenter de diminuer au maximum
l’œdème lymphatique et d’élever le plus
souvent possible la jambe. Ce patient a
reçu également des soins de plaies
chroniques pour ses ulcères aux jambes,
ainsi qu’une prophylaxie antibiotique
pour diminuer les récurrences de
cellulites fréquemment associées à cette
condition.
Il aurait eu de multiples
thrombophlébites aux deux jambes
dans le passé.
Dr Jean-François Roussy
Résident 2, médecine interne
Dr Alain Martel
Microbiologiste-infectiologue, interniste
2

42
Diagno-photo
le clinicien avril 2010
Une femme de 72 ans se présente à
l’urgence pour un tableau de sepsis
grave (hypotension, fièvre, tachy-
cardie, dysfonctions d’organes,
c’est-à-dire ici insuffisance rénale et
confusion). Cette patiente est con-
nue pour être atteinte d’un diabète
de type 2 mal contrôlé et d’une
insuffisance rénale chronique.
À l’examen physique, on note la
présence d’une lésion au pied droit
avec une rougeur intense au
pourtour, délimitée par la marque
de stylo. On note également une
hyponatrémie à 129 mmol/L, un taux
de glucose sérique à 16 mmol/L, une
créatine à 220 mmol/L, une CK à
250 UI/L et des globules blancs à
22 G/L.
Blessure au pied droit
Quel est le diagnostic?
Dans le cas présent, il faut absolument
éliminer une fasciite nécrosante à
streptocoque du groupe A a priori, et
également à d’autres germes tels que
bâtonnets gram négatifs ou à Clostridium.
Habituellement, la gangrène gazeuse à
Clostridium (excepté C. septicum) résulte
d’un trauma au site atteint.
Le diagnostic sera confirmé par une
exploration chirurgicale. Considérer le
diagnostic devrait être une raison
suffisante pour demander une
exploration chirurgicale d’urgence.
L’imagerie n’est d’aucune utilité dans le
cas présent.
Quel est le traitement?
Il s’agit du lavage et du débridement
chirurgical avant tout. Il faut également
débuter rapidement (idéalement dans la
première heure du sepsis) une
antibiothérapie empirique à large
spectre couvrant une flore mixte
(anaérobes, grams négatifs,
streptocoques et staphylocoques).
Si le patient est porteur de SARM ou
fortement à risque, le traitement au
moyen de la vancomycine doit être
débuté. Un antibiotique de la classe des
carbapénèmes (imipénème,
méropénème) ou une bêta-lactame à
spectre élargi (pipéracilline-tazobactam,
ticarcilline-clavulanate) couvrent une
flore mixte ainsi que les anaérobes. La
clindamycine est également ajoutée pour
son effet antitoxigénique du
streptocoque du groupe A. Par la suite,
les cultures peropératoires permettent
de restreindre le spectre.
Dr Jean-François Roussy
Résident 2, médecine interne
Dr Alain Martel
Microbiologiste-infectiologue, interniste
3

Diagno-photo
Une patiente de 73 ans est récem-
ment admise pour un pied diabé-
tique. Afin d’améliorer sa condition,
elle prend de la ticarcilline-clavu-
lanate depuis plus de sept jours.
La dame se plaint à l’équipe trai-
tante de prurit important et de
rougeurs localisées surtout aux
membres inférieurs. Elle fait égale-
ment de la fièvre.
Le bilan septique est négatif. Les
signes vitaux sont normaux. La for-
mule sanguine est normale et ne
démontre pas d’éosinophiles.
Quelques jours après l’apparition
des rougeurs, la patiente note une
desquamation importante sur ses
mains.
Rougeurs et prurit
Quel est le diagnostic?
Il s’agit d’une desquamation
probablement secondaire à une réaction
allergique tardive à la ticarcilline.
Quel est le traitement?
Il suffit de cesser l’antibiotique pour
s’assurer qu’il s’agit bien de l’agent qui
cause l’allergie. Dans le cas présent,
l’arrêt de la ticarcilline a résolu le prurit
et les rougeurs sur les mains.
Dr Jean-François Roussy
Résident 2, médecine interne
Dr Alain Martel
Microbiologiste-infectiologue, interniste
4

C
Diagno-photo
À l’occasion d’un examen physique
complet, on constate qu’un jeune
homme de 17 ans présente une peau
sèche et squameuse, formant des
plaques. Il dit que sa peau a toujours
eu cet aspect. Il ne présente aucun
malaise associé et n’a jamais con-
sulté de médecin pour sa peau.
Peau très sèche
Quel est le diagnostic?
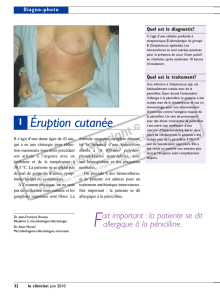
Il s’agit d’ichtyose, une maladie cutanée
génétique rare. La peau s’accumule et
devient squameuse. Elle peut devenir
extrêmement sèche et causer de la
démangeaison, entre autres problèmes
(p. ex. : accumulation de cérumen dans le
conduit auditif externe, tendance à une
forte odeur corporelle). La plupart des
types d’ichtyose sont présents dès la
naissance et durent toute la vie. La
maladie peut affecter certaines fonctions
cruciales de la peau : protection contre
l’infection et la déshydratation, régulation
de la température corporelle. Si on ne
peut actuellement guérir l’ichtyose, on
peut en réduire les symptômes. Dans la
plupart des cas, les patients (comme
celui-ci) présentent la forme la plus
légère de la maladie, qui touche une
personne sur 250.
Quel est le traitement?
Le patient est dirigé vers un
dermatologue pour l’évaluation et le
traitement. On l’avise d’humidifier sa
peau abondamment et d’utiliser des
émollients jusqu’à sa visite au
dermatologue. Celui-ci prescrit une
association acétate
d’hydrocortisone/urée, ainsi que de
l’hydrocortisone dans de la base glaxal, à
appliquer deux fois par jour. Il explique
au patient qu’il est actuellement
impossible de guérir sa maladie, mais que
le traitement pourrait améliorer en
partie l’aspect de sa peau et diminuer
toute éventuelle démangeaison.
Dre Katherine J. M. Abel, omnipraticienne
5
C
1
/
5
100%