Conduite à tenir devant un ou plusieurs cas de coqueluche

mée, soit une incidence de 884 cas pour
100000. Près de 1600 nourrissons ont
été hospitalisés entre 1996 et 2005, dont
17 % en réanimation.
2. La transmission de la coqueluche se fait
au contact d’un malade par la toux, à l’inté-
rieur des familles ou des collectivités d’en-
fants.
Une enquête est indispensable autour du
malade pour détecter les sujets contacts.
La contagiosité, maximale pendant la
phase de début (catarrhale), diminue
progressivement. Elle est nulle après
cinq jours d’une antibiothérapie adaptée.
3. On distingue trois formes cliniques : for-
me classique de l’enfant non vacciné ; for-
me du nourrisson de moins de six mois non
vacciné ; forme de l’enfant anciennement
vacciné et de l’adulte.
Dans l’étude effectuée en Ile-de-France,
1. L’épidémiologie de la coqueluche a
beaucoup changé dans de nombreuses ré-
gions du monde. La circulation de la bacté-
rie chez les adolescents ou les adultes
jeunes a été confirmée dans plusieurs
pays. Dans une étude réalisée en France
dans trente unités de réanimation pédia-
trique, c’est la première cause de décès par
infection bactérienne communautaire chez
le nourrisson âgé de dix jours à deux mois.
Entre 1997 et 2000, aux Etats-Unis, les
cas de coqueluche concernaient 29 % des
nourrissons de moins de un an, 22 % des
enfants entre un et neuf ans, 29 % des
enfants ou des adolescents entre dix et
dix-neuf ans et 20 % des adultes de plus
de vingt ans. En région parisienne, 32 %
des adultes suivis pour une toux persis-
tant depuis plus de sept jours avaient une
coqueluche bactériologiquement confir-
Conduite à tenir devant un
ou plusieurs cas de coqueluche
« Conduite à tenir devant un ou plusieurs cas de coqueluche » (actualisation de la version du
1er septembre 2005), CSHPF, 2006
http://www.sante.gouv.fr/htm/dossiers/cshpf/r_mt_220906_catcoqueluche.pdf
Médecine
& enfance
janvier 2008
page 36
108947 10/12/07 15:56 Page 36

janvier 2008
page 37
Médecine
& enfance
sur les 32 % de patients qui toussaient et
pour lesquels un diagnostic de coque-
luche avait été confirmé, 60 % avaient
été vaccinés.
Le diagnostic clinique repose sur le dé-
roulement de la maladie, les caractéris-
tiques de la toux, l’identification des
contaminateurs.
Le diagnostic biologique, indispen-
sable pour les populations vaccinées, est
fondé sur : la culture (sur milieu de Bor-
det-Gengou ou de Regan Lowe) ; la dé-
tection de l’ADN bactérien ou PCR (poly-
merase chain reaction) en temps réel,
dont la spécificité est variable selon les
techniques et les centres (55 à 95 %) ; la
sérologie ELISA (IgG antitoxine de Bor-
detella pertussis), dont, en France, seul
le CNR (Institut Pasteur) pratique la
technique de référence.
Le diagnostic par PCR est le diagnostic
de référence pour les sujets toussant de-
puis moins de trois semaines.
Pour les nouveau-nés et nourrissons
hospitalisés, la culture et la PCR (bien
que celle-ci ne soit pas remboursée) doi-
vent être effectuées en parallèle.
4. Le traitement est fondé sur l’hospitalisa-
tion (jeunes nourrissons) et l’antibiothéra-
pie : l’érythromycine (macrolide « histo-
rique » de référence) et la josamycine (ma-
crolide le plus utilisé en pédiatrie) (1) doi-
vent être remplacées par la clarithromycine
et l’azithromycine (simplification de la po-
sologie (2) par réduction du nombre de
prises et de la durée du traitement,
meilleure tolérance, mais coût plus élevé).
En cas d’intolérance aux macrolides, le
cotrimoxazole est indiqué. Les fluoroqui-
nolones n’ont pas été évaluées. Les bêta-
lactamines sont inefficaces et ne peuvent
être recommandées.
L’antibiothérapie adaptée permet d’auto-
riser le retour en collectivité après cinq
jours de traitement (trois jours en cas de
traitement par azithromycine).
5. La prévention est fondée sur la vaccina-
tion (des enfants et des adultes) et l’évic-
tion de l’enfant.
La vaccination comporte trois injections
à réaliser à partir de deux mois et à un
mois d’intervalle, avec un premier rappel
entre seize et dix-huit mois et un second
rappel à onze-treize ans.
La vaccination de l’adulte est recomman-
dée chez les professionnels de santé en
contact avec des nourrissons trop jeunes
pour avoir reçu les trois doses de vaccin
coqueluche DTPCaHiB et les futurs pa-
rents lors d’un seul rappel décennal dTP
(vaccination dTCaP possible deux ans
après un rappel dTP lors de la survenue
d’un ou plusieurs cas de coqueluche).
L’éviction est fondée sur l’arrêté du 3 mai
1989, mais celui-ci est en cours de révi-
sion en raison de l’évolution des données
épidémiologiques, cliniques et thérapeu-
tiques.
108947 10/12/07 15:56 Page 37

qu’elles consultent en cas d’apparition de
toux dans les vingt et un jours suivant le
dernier contact et alerter le médecin du
travail du malade.
7. Les cas groupés sont définis comme au
moins deux cas de coqueluche contempo-
rains ou successifs, séparés par une pério-
de d’incubation compatible de dix jours
(sept à vingt et un jours) et survenant dans
une même unité géographique.
Le médecin doit alors contacter les auto-
rités sanitaires (médecin inspecteur de la
santé publique de la DDASS), qui organi-
seront la prévention à l’intérieur de la
collectivité.
L’augmentation des cas de coqueluche
dans un secteur géographique déterminé
entraîne des procédures pour confirmer
l’épisode épidémique et avertir l’en-
semble des professionnels de santé pu-
blics et privés.
(1) Pendant 14 jours pour ces deux molécules.
(2) Clarithromycine : 15 mg/kg/j en 2 prises pendant 7 jours, sans
dépasser 500 mg x 2 chez l’enfant et 500 à 1000 mg chez l’adulte.
Azithromycine : 20 mg/kg/j en une seule prise pendant 3 jours
sans dépasser la posologie adulte (500 mg/j).
(3) Nourrissons non ou incomplètement vaccinés, femmes en-
ceintes, individus atteints d’affections respiratoires chroniques
(asthme), parents de nourrissons non encore vaccinés…
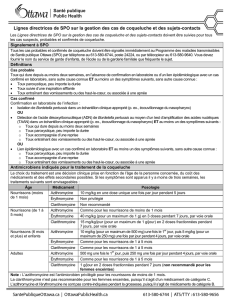
6. La conduite à tenir devant un cas de co-
queluche varie selon que l’enfant est âgé
de moins ou de plus de trois mois.
Sont recommandés :
une hospitalisation en chambre indivi-
duelle est conseillée dans tous les cas
avant l’âge de trois mois et selon la tolé-
rance clinique après cet âge ;
si l’enfant n’est pas hospitalisé, une
éviction de la collectivité et un isolement
respiratoire à la maison.
Dans l’entourage familial, social ou pro-
fessionnel, il faut :
prescrire une antibioprophylaxie aux
sujets à haut risque
(3)
;
prescrire une antibioprophylaxie dans
l’entourage proche et, a fortiori, familial
du malade si les personnes n’ont pas été
vaccinées ou si leur dernière vaccination
coquelucheuse date de plus de cinq ans ;
mettre à jour le calendrier vaccinal
(pour les adultes à jour de leur DTP, un
délai minimum de deux ans est requis
pour administrer le vaccin quadrivalent
adulte contenant la valence coquelu-
cheuse acellulaire) ;
demander au patient ou aux parents
d’aviser les personnes de leur entourage
familial, social et professionnel pour
Médecine
& enfance
janvier 2008
page 38
108947 10/12/07 15:56 Page 38
1
/
3
100%