02/04/13 UE : Uro-néphrologie PHARMACOLOGIE DES

1
02/04/13
UE : Uro-néphrologie
PHARMACOLOGIE DES DIURETIQUES
I- Généralités
A. Objectifs
- Connaître les mécanismes d’action des diurétiques
- Savoir classer des diurétiques
- Connaître les principaux effets indésirables
- Connaître les modalités de surveillance
B. Définition
- Diurétique : augmente le volume des urines
- Tous sont natriurétiques (ou salidiurétique)
o En inhibant la réabsorption tubulaire du sodium
o Entraine une perte d’eau
o Et donc une augmentation de la diurèse
- Médicaments parmi les plus prescrit
- Indications multiples en particulier en cardiologie (IC, HTA…), néphrologie, hépatologie, neurologie…
- MAIS médicaments à manier avec précaution
- La iatrogénie est un pourvoyeur majeur de déshydratation globale chez les personnes âgées, avec pour 1er
responsable : les diurétiques.
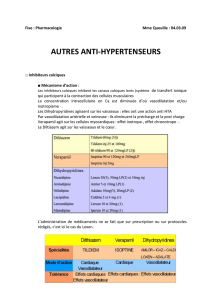
C. Classification
- Selon le mécanisme d’action = lieu d’action sur le néphron
- Selon l’intensité de leur effet diurétique (effet natriurétique)
- Selin leur effet sur la kaliémie : hyperkaliémiant / hypokaliémiant
II- Les diurétiques
A. Classification selon le site d’action
- Les diurétiques proximaux : ce sont les inhibiteurs de l’anhydrase
carbonique (acétazolamide) et les substances osmotiques (mannitol).
Ils agissent sur le tube contourné proximal.
- Les diurétiques de l’anse : furosémide, bumétanide, pirétanide. Ils
inhibent la réabsorption de sodium dans la branche large ascendante de
l’anse de Henlé
- Les diurétiques thiazidiques : ce sont des dérivés du benzothiazide et
sont donc des sulfamidés : hydrochlorothiazide, chlortalidone,
indapamide. Ils inhibent la réabsorption du sodium sur la partie
proximale du tube distale, au niveau du segment de dilution.
- Les diurétiques du tube collecteur cortical : ils regroupent l’amiloride
(pseudo-anti-aldostérone) et les anti-aldostérone : spironolactone,
éplérénone. Ils ont en commun la capacité à s’opposer à l’échange
Na/K.
B. Diurétique de l’anse
- Spécialités
o Furosémide LASILIX
Comprimés sécable de 20 ou 40 mg, forme buvable de 10 mg/ml en seringue graduée, Forme
retard 60 mg à libération prolongée (pour l’IC ++ mais pas ttt de réf) . Posologie : 20 à 80 mg/jour
Effet diurétique dès la 20ème minute
Action max : 30 – 60 minutes après la prise orale
Forme injectable : 20 mg IV lente ou IM : effet en 2 – 3 minutes (surtout pour urgence : OAP par
ex)
LASILIX spécial : ampoule IV de 250 mg, comprimé de 500 mg réservé à l’utilisation chez
l’insuffisant rénal sévère (car la disponibilité est réduite)
o Bumétamide BURINEX (métabolisme hépatique) en IV lente ou perfusion continue (si rétention aigue et
effets sévères type OAP)
o Pirétanide AURELIX LP
- Mécanisme d’action – effets

2
o L’entrée du NaCl filtré dans les de la branche large ascendante l’anse de Henlé est médiée par un co-
transporteur Na-K-2Cl situé sur la membrane apicale de la cellule. L’énergie pour ce transfert est
fournie par le gradient électrochimique favorable de sodium (faible concentration intracellulaire).
o Les diurétiques de l’anse inhibent directement la réabsorption de Na, K et Cl par compétition avec le site
Cl du co-transporteur.
o Ils permettent ainsi une excrétion de 20 à 25% de la quantité de Na filtré (qui normalement sont
réabsorbé à ce niveau).
o Ce sont les diurétiques les plus puissant car reste encore bcp de Na dans le tubule à ce niveau.
- Effets
o Action au niveau de la branche de Henlé
Diminue la réabsorption du sodium : effet sur Na/K/Cl
Diminue la réabsorption potassium : déplétion potassique = hypokaliémiant
Modification du gradient trans-épithélial : diminue la réabsorption du calcium et du magnésium
o En aval : échange K+/H+ : alcalose métabolique
o Autres propriétés :
Vasodilatation, notamment veineuse: utilisée dans l’IC pour la précharge
excrétion du magnésium et du calcium (ttt hypercalcémie)
- Indications
o Rétention hydrosodée en cas d’insuffisance cardiaque chronique, d’insuffisance rénale avec syndrome
néphrotique, de cirrhose hépatique décompensée
o HTA (discutée : chez IR + HTA chez lesquels les thiazidiques ne marchent pas)
o OAP (voir IV) : ttt de référence +++
o Hypercalcémie aigue
o Hyperkaliémie menaçante
- Pharmacocinétique
o Résorption digestive rapide : biodisponibilité de 66% dans la circulation, mais variation du bas débit
cardiaque
o Faible métabolisme hépatique
o Atteigne la lumière du tubule par filtration et sécrétion tubulaire (compétitive avec l’acide urique : peut
entrainer rétention d’acide urique)
o Elimination urinaire
- Durée d’action – Posologie
o Effet de courte durée
o Chez sujet normal : 40 ml de furosémide IV excrétion de 200 à 250 mmol de Na dans les 3 à 4 h
o Effet natriurétique puisant et bref qui dure 6 à 8 h après la prise orale, 2 à 3h après la prise IV
- Chez l’insuffisant rénale
o Indication du furosémide à dose élevée (250 à 1500 mg/j) car faible qté de diurétique arrivant au tubule
o Augmentation du débit urinaire
o Insuffisance rénale à diurèse conservée
o Risque d’ototoxicité
- Effets indésirables
o En rapport avec la perte hydrosodée
Hypovolémie
Hypotension orthostatique
Déshydratation extracellulaire
Insuffisance rénale fonctionnelle
Attention chez les sujets à risque
o Anomalie du ionogramme sanguin :
Hypokaliémie
Liée à l’augmentation de la résorption du Na contre un K dans le TCD.

3
Avec alcalose métabolique
ECG typique d’hypokaliémie : onde T plate, onde U, allongement du QT, risque de TdR
cardiaque : torsade de pointe (normalement spontanément résolutif, mais peut entrainer
le DC si trop long) syncope réversible
Rq : Chez personnes avec sd du QT long congénital (la
se repolarise plus lentement
que normalement) : si on baisse leur K
font aussi des torsade de pointes +++
Hyponatrémie de déplétion ou de dilution
Hypomagnésémie
Hyperglycémie
o Hyperuricémie
o Ototoxicité
Proportionnelle à la dose
En cas d’IR
Association aux ATB aminosides
o Réaction d’hypersensibilité croisée avec d’autres sulfamides (thiazidiques, ATB…)
- Interactions
o Avec les AINS : risque d’insuffisance rénale (car perturbe la sécrétion des prostaglandines et donc la FG?)
o Inhibition de l’excrétion du lithium (ttt des psychoses maniaco-dépressives) : risque d’ des lithiémies et
toxicité car le lithium suit le Na dans le TCP = hyper réabsorption de Na et de lithium (marge
thérapeutique étroite : on passe vite de la lithiémie efficace à la lithiémie toxique)
o Autres médicaments hypokaliémiants (corticoïdes), médicaments torsadogène
o Majoration du risque arrythmogène avec digitaliques (digoxine) qui
l’excitabilité ventriculaire :
o Autres substances ototoxiques : aminoside
- Contre-indications
o Hypersensibilité documentée aux sulfamides
o IRA fonctionnelle (hypovolémie, déshydratation)
o Obstacle sur les voies urinaires
o Déconseillée pendant la grossesse (réserver aux OAP et femmes enceintes)
C. Diurétiques thiazidiques
- Spécialités
o Hydrochlorothiazide ESIDREX (HCT) : thiazidique de référence
o Chlortalidone (ex HYGOTRON : seulement utilisé en association avec -bloquant dans le ttt de l’HTA)
o Apparentés : Indapamide FLUDEX, Ciclétanine TENSTATEN
o Sont aussi indiqués dans l’HTA : les plus efficaces (plus que les inhibiteurs du SRAA mais plus d’EI)
- Mécanisme d’action
o Au niveau du tube distal, l’entré dans la tubulaire du sodium filtré est médié par un co-transporteur
NaCl situé sur la membrane apicale.
o Les diurétiques thiazidiques inhibent directement la réabsorption de NaCl par compétition avec le site Cl
su transporteur.
o Ils stimulent indirectement la réabsorption de calcium.
o Leur effet est faible, ils permettent une excrétion de 5 à 10% du sodium filtré (car 90% du Na a déjà été
réabsorbé plus haut).
- Effets
o Diminue réabsorption de Na+
o Diminue réabsorption de Cl-
o Diminution de la réabsorption de K+ et de Mg++
o Augmente la réabsorption de Ca++
- Indications
o HTA (de choix parmi les diurétiques) seulement en l’absence d’IR : morbi-mortalité
o Insuffisance cardiaque congestive (pour ESIDREX)
o Lithiase rénale par hypercalciurie
o Pas d’effet si insuffisance rénale

4
- Pharmacocinétique
o Résorption digestive rapide : biodisponibilité de 60 à 80%
o Présente des métabolismes différents
o Action prolongée ≈ 12 heures
o Elimination surtout rénale (90% de la clairance totale) avec sécrétion tubulaire compétitive avec l’acide
urique
- Effets indésirables
o Déplétion hydrosodée
o Hypokaliémie, alcalose métabolique, hypercalcémie
o Hyperglycémie
o Hyperuricémie
o Hyperlipidémie (TG+++, ± CT)
o Allergie
o Anomalie hématologique (très rare)
D. Diurétiques distaux : épargnant de potassium
- Spécialités
o Anti-aldostérone : spirololactone ALDACTONE
Stéroïde empêchant la migration du R à l’aldostérone.
Antagonise les effets de l’aldostérone : épargne potassique
Si utilisation IV (lente) : canréonate de potassium : SOLUDACTONE
Indication limitée à l’IC : éplérénone INSPRA bcp plus spécifique du R à l’aldostérone que la
spironolactone
o Effet direct sur le tube collecteur : pseudo-anti-aldostérone
Amiloride MODAMIDE
Triamtérène TERIAM quasi disparu
- Mécanisme d’action
o Ils interviennent sur la partie corticale du tube collecteur.
o L’entrée du sodium filtré dans ces est médiée par la présence d’un canal épithélial sodique (ENaC)
sur la membrane apicale. L’énergie est fournit par le gradient favorable de Na+.
o Le Na réabsorbé est ensuite excrété de la cellule par une pompe Na-K ATPase dépendante sur la
membrane basolatérale (qui fait sortir 3 Na+ de la cellule et fait entrer 2 K+)
o L’aldostérone augmente le nombre de canaux sodés et de pompe Na-K ATPase dépendant.
o Les diurétiques épargnant le K+ (amiloride) inhibent directement les canaux sodés. Les anti-
aldostérones s’opposent à l’action de l’aldostérone.
o Ils empêchent donc l’excrétion du K+ : risque d’hyperkaliémie
- Effets
o Diminuent la réabsorption du Na+
o Diminuent l’excrétion du K+
- Indications
o HTA essentielle (normalement pas en 1ère intention) associée à des diurétiques hypokaliémiants, ou pour
l’HTA résistance / réfractaire
o Etats œdémateux avec hyperaldostéronisme secondaire (ascite cirrhotique, syndrome néphrotique :
hypovolémie efficace)
o Insuffisance cardiaque stade III et IV (NYHA) avec IEC + furosémide

5
Plus l’IC est grave, plus il y a d’activation du SRAA plus il y a d’aldostérone qui agit que le
tissu cardiaque : hypertrophie ventriculaire peu efficace
Donc on ajoute au ttt : Spironolactone (dose faible : 25 mg) avec surveillance étroite de la
kaliémie : nette de la morbi-mortalité
o Eplérénone : IC avec dysfonction VG après infarctus
- Effets indésirables
o Effet natriurétique peu important : risque faible d’insuffisance rénale fonctionnelle
o Risque d’hyperkaliéme surtout en cas d’IR, diabète même si association ç un diurétique hypokaliémiant
o Trouble endocrinien
Gynécomastie le plus souvent réversible à l’arrêt, surtout avec la spirololactone, exceptionnelle
avec l’éplénérone
Impuissance, trouble des règles
o Interaction avec inhibiteurs de l’enzyme de conversion et antagoniste des récepteurs de l’angiotensine
II : hyperkaliémie
E. Diurétiques proximaux
Inhibiteurs de l’anhydrase carbonique
- Spécialité : acétazolamide DIAMOX diurétiques les plus anciens, dérivé des sulfamides
- Mécanisme d’action
o Agit sur le tube contourné proximal
o L'anhydrase carbonique facilite la transformation en ion bicarbonate du dioxyde de carbone et
d'hydrogène (équation de Henderson-Hasselbach) au niveau de la cellule du type proximal. L'ion
bicarbonate ainsi formé favorise la réabsorption de sodium de l'urine dans la cellule.
o Les diurétiques proximaux inhibent l'anhydrase carbonique :
Diminue la formation et de la réabsorption de bicarbonates
Donc diminue la réabsorption de sodium au niveau du tube proximal.
Diminue la sécrétion d’H+
- Effets extra rénaux
o Pression intraoculaire (utilisés dans glaucome)
o formation LCR (utilisés dans HTIC)
- Effet indésirable : acidose métabolique hyperchlorémique (diminution de la quantité de bicarbonate réabsorbée)
Diurétiques osmotiques
- Spécialité : le plus utilisé est le mannitol
- Mécanisme d’action
o Agit sur le tube contourné proximal
o Non résorbable, s’oppose à la réabsorption de l’eau (force osmotique)
o Entraine P osmotique
o Augmentation du volume urinaire avec natriurèse non obligatoire
- PC : Eliminé par filtration glomérulaire
- Administré par voie IV
- Indication : intoxications, œdème cérébral
III- Conclusion
A. Indications
- Rétention hydrosodée de l’insuffisance cardiaque
- OAP : de référence
- HTA
- Ascite sur foie cardiaque
- Hypercalcémie (anse)
- Lithiase sur hypercalciurie (thiazidiques)
B. Surveillance du ttt
- Ionogramme sanguin avant ttt
o Kaliémie
o Uricémie
o Créatininémie
- Ionogramme sanguin après début du ttt puis sous ttt
- Mesure du poids corporel (pool hydrosodé)
- Mesure de la PA
 6
6
1
/
6
100%