Télécharger ceci

RSCA n°1 : Ado et addict
Premier semestre du DES de médecine générale Service des Urgences de l’hôpital Jean
Verdier à Bondy (93)
Nous sommes lundi 9 décembre 2013, il est 17h et j'entame ma 5e semaine en tant
qu’interne aux urgences de l’hôpital Jean Verdier à Bondy. Les intoxications
médicamenteuses volontaires, notamment aux benzodiazépines, sont quasi
quotidiennes dans ce service, mais après seulement un mois d’internat, je suis quand
même surpris de prendre en charge une jeune patiente de 16 ans, S., adressée par
l’infirmière de son lycée pour prise d’alcool et de plusieurs comprimés de Lexomil tout
au long de la journée. Avant même d’aller voir la patiente, quelques renseignements me
sont donnés par l’infirmière d’accueil et d’orientation : elle aurait bu beaucoup d’alcool
tout le week end, fumé un joint ce matin à la récré puis pris 22 Lexomil sur le reste de la
journée, non sans arroser le tout de whisky pomme.
D’entrée de jeu, la patiente me surprend : elle n’est pas somnolente, mais en larmes,
son maquillage coule, et sa voix est somme toute très intelligible si l’on considère ce
qu’elle a ingéré. Je la sens en retrait, son regard est fuyant, et elle se demande pourquoi
elle a accepté de venir aux urgences. Lorsque je lui demande ce qui l’amène, elle
minimise la situation, l’infirmière du lycée s’est inquiétée pour rien. Elle ne cesse de
regarder sa main droite, et je note que son dossier mentionne une malformation de cette
main opérée à 2 reprises.
Je lance alors la conversation sur ce sujet, son état clinique est peu inquiétant et je ne
me sens pas prêt à rentrer dans la question de l’intentionnalité du geste. J’apprends
alors qu’elle est née avec trois doigts sur cette main, que depuis une première chirurgie
on lui en a créé un quatrième, mais qu’elle a été réopérée en raison d’un kyste synovial
douloureux sous la cicatrice, sans grand succès. Depuis, elle consomme allègrement des
antalgiques divers, sans efficacité, et qu’elle se tourne donc de plus en plus
régulièrement vers l’alcool, le tabac, le cannabis, pour "oublier" la douleur.
Après être passé successivement de la compassion vis à vis de cette douleur, à
l'incrédulité devant les moyens mis en œuvre pour la soulager, j'essaie d'en apprendre
un peu plus sur le contexte familial. Ses parents sont divorcés depuis qu'elle a 3 ans, que
sa mère vit seule à Strasbourg. Elle vit avec son père, sa belle mère et sa demie-sœur de
7 ans à Pavillons sous Bois depuis 4 ans (décision appuyée par la patiente).
Elle ne voit sa mère qu'un week end sur 2 par mois, week end qu'elle passe alors en
beuveries avec ses amis strasbourgeois, la mère étant au courant et semblant assez
permissive. Elle a d'ailleurs piqué une boîte de Lexomil à sa maman, sur les conseils d'un
ami qui lui a dit de prendre les cachets pour les nerfs de sa mère si elle en avait, car cela
pourrait la calmer. Il lui a même expliqué la marche à suivre : 1 comprimé, puis un autre
si nécessaire, et ainsi de suite jusqu'à la détente. Naïf, je ne peux pas m'empêcher de
faire une réflexion sur la pertinence des conseils de son ami lycéen
médecin/pharmacien…
Me sentant plus en confiance, et la sentant plus encline à me parler sans détours, je
passe alors en revue ses consommations d'alcool, de tabac et de cannabis. Elle fume
depuis l'âge de 9 ans, du cannabis depuis l'âge de 11 ans, et a commencé à boire de
l'alcool avec ses amis vers 10 ans, pour avoir une consommation à type de binge
drinking vers 13-14 ans, principalement lors de ses week end à Strasbourg.

Elle semble alors se remémorer l'absence de son père et souhaite sortir fumer à tout
prix avant l'arrivée de son père, qui ne sait pas qu'elle fume. Aux yeux de son père, sa
mère semble avoir une influence négative sur elle en la laissant faire ce qu'elle veut, et S.
est lucide sur le fait que la permissivité de sa mère vise à ce qu'elle soit aimée de sa fille
malgré la distance. Elle ne veut pas que son père sache ce qui s'est passé, malgré le fait
qu'elle soit mineure.
Après de vives négociations, facilitées par l'instabilité de la patiente lorsqu'elle
tentait de se mettre debout, je m'assieds à ses côtés sur le brancard pour parler
calmement, et une phrase banale sortie de je ne sais où ("vous pensez vraiment que c'est
cette cigarette qui va résoudre le problème ?") va calmer Mlle S., à ma plus grande
surprise (à nouveau). On m'annonce que le père est arrivé et je peux alors aller discuter
avec lui.
Il m'apprend que S. n'est pas une enfant à problème, qu'elle est plutôt bonne élève et
que malgré des conflits familiaux parfois "c'est normal, c'est l'âge", il n'y a pas de
véritables tensions à la maison. De mon côté, j'ai du mal à l'informer en toute
transparence. Sans minimiser les faits, je ne lui dis pas que sa fille fume (et finalement
qu'est ce que cela changerait à la prise en charge globale de cette patiente ce jour ?),
mais je me sens tout de même mal à l'aise de lui cacher des informations.
Il est décidé de garder S. pour la nuit au service portes pour la surveiller
cliniquement, et la réévaluer le lendemain, avec passage d'un psychiatre dans la
matinée.
L'entretien avec le psychiatre confirmera l'absence d'intentionnalité du geste,
l'absence d'idéations suicidaires, et une consommation excessive liée à l'ignorance de la
patiente des effets du Lexomil à forte dose. Elle sera suivie par la suite au CMP du
secteur, et le psychiatre m'a depuis donné des nouvelles : elle est toujours tabagique,
fume toujours des joints et consomme toujours de l'alcool, tout en critiquant sa
consommation, mais sans avoir décidé d'un sevrage pour autant. Le père semble
compréhensif, et S. est retournée voir sa mère deux fois depuis cet épisode.
Cette patiente m'aura fait prendre conscience des difficultés de prise en charge de
patients adolescents, parfois insouciants et persuadés d'avoir réponse seuls aux
(nombreux) problèmes qui se posent à cet âge. D'autre part, la communication avec le
père et la sensation de le "trahir" en quelque sorte en lui cachant la moitié des faits
m'ont taraudé quelques jours. J'ai pu en discuter avec ma sénior, qui a 5 enfants, et qui
m'a rassuré sur la "normalité" de mon ressenti, en m'expliquant qu'elle ressentait
toujours cela et qu'elle culpabilisait énormément en tant que maman. En plus des
nombreux effets indésirables chez les sujets âgés (chute, confusion…), elle aura aussi
mis en avant les problèmes posés par l'accessibilité des benzodiazépines et leur
prescription large.

1ère partie : Les benzodiazépines : épidémiologie, prescription, enjeux
Généralités et règles de prescription :
Les benzodiazépines ont des propriétés hypnotiques, anxiolytiques, myorelaxantes
et anticonvulsivantes. La plupart des benzodiazépines sont prescrites à la recherche
d'un effet anxiolytique et/ou hypnotique. La grande majorité des prescripteurs est
libérale (90%), dont 90% de prescriptions émanant de médecins généralistes.
22 benzodiazépines sont actuellement commercialisées, dont 11 en tant
qu'anxiolytique et 9 en tant qu'hypnotique.
Les benzodiazépines ont comme indications :
- Le traitement ponctuel des attaques de panique,
- Les troubles de l'adaptation,
- Les exacerbations anxieuses des troubles anxieux avérés,
- Association aux antidépresseurs en début de traitement en cas de forte
composante anxieuse,
- Prévention des levées d'inhibition dans le traitement de la dépression,
- La prévention et traitement du delirium tremens et des autres manifestations du
sevrage alcoolique,
- Les troubles sévères du sommeil dans le cas d'insomnie occasionnelle ou
d'insomnie transitoire.
La plupart des benzodiazépines à effet hypnotique a comme indication le traitement
symptomatique des troubles sévères du sommeil dans les cas d'insomnie occasionnelle
ou d'insomnie transitoire.
Théoriquement, la prescription des benzodiazépines ne doit pas excéder 12
semaines pour les anxiolytiques et 4 semaines pour les hypnotiques.
En pratique, les manifestations anxieuses et les troubles du sommeil sont des motifs
de consultation fréquents, notamment chez la personne âgée. Cela entraîne en France
une importante prescription de benzodiazépines.
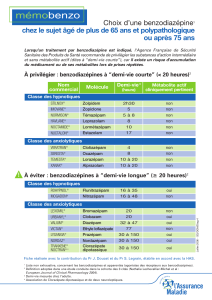
Le choix de la benzodiazépine tient compte essentiellement de la demi-vie : les
molécules à demi-vie courte permettent d'amoindrir le risque de somnolence diurne,
mais sont à risque de rebond d'anxiété entre les prises et davantage addictogènes que
les molécules à demi-vie longue.
La prescription doit débuter à la posologie la plus faible, sans rechercher la posologie
minimale efficace. La surveillance est impérative : de l'efficacité, et de la tolérance.
L'arrêt doit être progressif, en diminuant la posologie par paliers.

Épidémiologie en France, et en Europe :
En 2012, 11,5 millions de français ont eu recours à une benzodiazépine (soit 17,6%
de la population). 64,2% des consommateurs sont des femmes, et l'âge médian des
consommateurs est de 56 ans. Au total en 2012, 131 millions de boîtes de
benzodiazépines ont été prescrites, soit près de 4% de la consommation totale de
médicaments annuelle. Le temps d’utilisation annuelle des benzodiazépines
anxiolytiques est proche de 5 mois et celui des benzodiazépines hypnotiques est
d’environ 4 mois. 55 % des consommateurs les utilisent plus de 3 mois consécutifs. Le
temps d’exposition des benzodiazépines anxiolytiques et hypnotiques est plus élevé
chez les plus de 65 ans, pour lesquels il semble exister une prescription importante dans
les cas non diagnostiqués de dépression avérée du sujet âgé.
En Europe, l'interprétation des données est difficile en raison de la disparité des
méthodes d'analyse. Les chiffres en Belgique ne sont pas interprétables car ils
proviennent des données de remboursement (le remboursement des benzodiazépines
n'étant plus assuré en Belgique). La France apparaît parmi les pays étudiés comme les
deuxième consommateur d'anxiolytiques (derrière le Portugal), et d'hypnotiques
(derrière la Suède).
Contre indications et effets indésirables :
Contre indications :
- Insuffisance respiratoire sévère / syndrome d'apnée du sommeil,
- Insuffisance hépatique sévère (sauf Oxazépam),
- Myasthénie,
- Hypersensibilité connue aux benzodiazépines.
Effets indésirables :
- Sédation : somnolence, asthénie, augmentation du risque de chute, dangerosité
de conduite automobile ou utilisation de machines…,
- Troubles cognitifs : troubles mnésiques, troubles de l'attention…,
- Réaction paradoxale,
- Dépendance, tolérance, syndrome de sevrage à l'arrêt ; favorisés par une longue
durée de traitement, des posologies élevées, une diminution rapide de posologie
ou un arrêt brutal du traitement, l'utilisation de benzodiazépines à demi vie
courte.
Ces effets indésirables sont d'autant plus fréquents chez les sujets âgés.
D'autre part, des études sont en cours à la recherche d'un lien entre un traitement
prolongé par benzodiazépines et la survenue d'une démence.

Mésusage :
Les benzodiazépines, par leur facilité d'accès et leur prescription chez des
patients présentant des syndromes anxieux ou dépressifs, sont les principales molécules
utilisées lors des intoxications médicamenteuses volontaires (fréquence entre 20 et
67% selon les centres). Bien qu'il n'existe pas de registre national recensant les IMV,
c'est le chiffre qui ressort d'études françaises monocentriques.
En raison d'une meilleure prise en charge aux urgences et en réanimation, le taux
de décès des IMV aux benzodiazépines reste faible.
Chez cette patiente, c'est l'accessibilité au bromazépam de sa mère qui a facilité
ce surdosage. L'ANSM et l'HAS tentent d'encadrer de plus en plus la prescription des
benzodiazépines, avec notamment l'évocation d'une prescription sécurisée. Les durées
de traitement sont théoriquement limitées mais souvent reconduites, et le sevrage en
benzodiazépines (notamment des personnes âgées), reste difficile.
2ème partie : La prévention des risques liés à l'alcool en médecine
générale
Les français consultent chez leur médecin généraliste en moyenne une fois par an.
C'est pourquoi le cabinet de médecine générale est le lieu privilégié de dépistage d'une
consommation d'alcool à risque.
Définitions :
Niveaux de consommation selon l'OMS :
- Consommation régulière :
o Femmes < 14 unités par semaine (2 verres par jour),
o Hommes < 21 unités par semaine (3 verres par jour),
o Au moins un jour de la semaine sans boisson alcoolisée,
o Pas d'alcool dans certaines circonstances : femme enceinte, conduite, prise
de certains médicaments, métier ou sport dangereux, certaines
pathologies...
- Consommation occasionnelle : pas plus de 4 verres en une occasion.
La dépendance est un mode d’utilisation inapproprié d’une substance, entraînant
une détresse ou un dysfonctionnement cliniquement significatif, comme en témoignent
trois (ou plus) des manifestations suivantes, survenant à n’importe quel moment sur la
même période de douze mois (critères DSM IV) :
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%