Diapositive 1 - seminaires iris

Troubles psychosomatiques aux
urgences pédiatriques
Audrey Moureau
Service de Pédopsychiatrie
Hôpital Universitaire des Enfants Reine Fabiola
Université Libre de Bruxelles

Karim, 12 ans
•Troubles de la marche avec vertiges en
aggravation depuis 3 jours
•MAP neurologique et ORL rassurante
•Mehdi est en chaise roulante mais n'est pas
inquiet
•1ère secondaire, pas de difficultés
•Atcd d'asthme, appel fréquent de l'école pour
douleurs abdominales ou céphalées
•Parents séparés, mère dans une problématique
judiciaire actuellement, sous AD depuis 2 mois

Stéphanie, 15 ans
Perte brutale de conscience et blocage
respiratoire en consultation
Paramètres normaux
Démonstrativité importante
Contexte de conflits familiaux, dépression
maternelle
Rupture amoureuse récente
Antécédent de spasme du sanglot dans
l'enfance

Maladie
fonctionnelle
Syndrome somatique
fonctionnel
Troubles somatoformes
Somatisation
Troubles
psychosomatiques
Conversion
Hypocondriaque
«C’est
psy »
«C’est une
hystérique,
elle
simule »

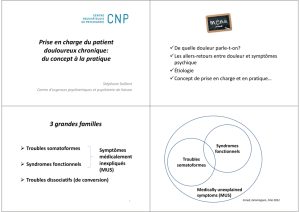
Définitions et Classifications
•DSM IV
Troubles somatoformes
–tr. somatisation
–tr. somatoforme non
différencié
–tr. conversion
–tr. douloureux
–Hypocondrie
–Peur d'une dysmorphie
corporelle
•CIM 10 (OMS)
Troubles somatoformes
–Somatisation
–tr. somatoforme indifférencié
–tr. hypocondriaque
–Dysfonctionnement
neurovégétatif somatoforme
–tr. douloureux somatoforme
persistant
–Autres troubles somatoformes
Troubles dissociatifs (conversion)
Syndromes comportementaux associés
à des perturbations physiologiques et
des facteurs physiques
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%