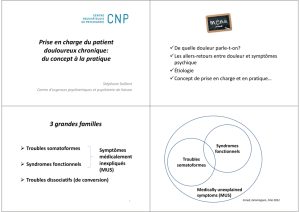
Troubles somatoformes

Colloque de mercredi
Service de médecine de premier
recours
Dre Baroudi Mariem
02.09.2009

Cas de Mr F. L. 40 ans
Motif de consultation:
•Asthénie majeur, céphalées, sensation vertigineuse.
Antécédents:
•HTA depuis l’âge de 25 ans ( candésartan:16 mg/j).
•Dyslipidémie discrète ( LDL:4,99 mmol/l).
•Méningite virale en 2002.
•Nodule bénin du sein G.

Anamnèse actuelle
•il y a 6 mois, diarrhées prolongée (2 mois) d’origine
indéterminé. ( culture Ø, pas de coloscopie)
•Perte pondérale de 7 kg en 6 mois.
•Fatigue excessive. Courbatures, Transpiration nocturne.
•Céphalées fronto-temporale droite permanente,
sensation de tête lourde soulagée par le décubitus.

Anamnèse actuelle
•Pression oculaire droite.
•Sensation vertigineuse à la moindre mobilisation de la
tête. Tangage.
•Nausées, discrète photophobie trouble de
concentration
•Trouble de sommeil ( s’endort tôt, réveil précoce)

Anamnèse sociale
Français d’origine, travaillant en suisse depuis 4 mois.
Chef cuisinier.
Surcharge de travail.
Pas de vacances depuis >1 an.
Divorcée depuis 2 ans, père de 2 enfants (Garde
alternée).
Il a rompue tout contact avec son ex-épouse.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%