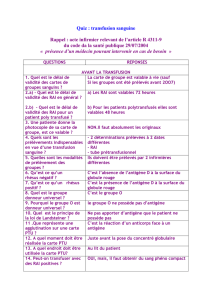
Guide pratique du transfuseur

1
Unité de Sécurité Transfusionnelle et d'Hémovigilance
“Je transfuse
en toute sécurité”
Guide pratique du transfuseur
Juin 2013

2
« La sécurité à toutes les étapes … »
La transfusion est indispensable pour compenser les déficits de composants sanguins
et les pertes hémorragiques.
La prescription doit apprécier les répercussions de la spoliation sanguine chez les
patients et adapter l’apport quantitatif au besoin strict des malades afin de corriger les
signes d’intolérance.
Le choix des qualifications et des transformations de produits sanguins a pour but
d’améliorer leur tolérance et de prévenir la survenue de complications immunologiques,
infectieuses et de surcharge.
Les patients doivent être informés des avantages et risques de l’acte transfusionnel.
La transfusion nécessite une pratique professionnelle rigoureuse et réfléchie ainsi
qu’une solide organisation.
Les contrôles proposés pour chaque étape constituent des verrous de sécurité.
Ce guide pratique se veut avant tout un document simple.
Il regroupe l’ensemble des procédures transfusionnelles.
Son but est de sécuriser étape par étape l’acte transfusionnel.
Unité de Sécurité Transfusionnelle et d’Hémovigilance
CHU de Bordeaux

3
DISPOSER DES EXAMENS PRÉTRANSFUSIONNELS
Les examens immuno-hématologiques ...................................................................... 4
Les prélèvements sanguins, règles de sécurité ................................................... 8
Une demande d’examen conforme ............................................................................ 9
PRESCRIRE LES PRODUITS SANGUINS LABILES (PSL)
Les Produits Sanguins Labiles ................................................................................. 10
Les qualifications et transformations ........................................................................ 11
Les indications de la transfusion ............................................................................... 13
Une ordonnance conforme ....................................................................................... 14
L’information du patient ................................................................................ 15
RÉCEPTIONNER ET CONSERVER LES PRODUITS
DANS L’UNITÉ DE SOINS
Les contrôles à la réception des produits ................................................................. 16
Les Produits Sanguins Labiles
en attente de transfusion .......................................................................................... 17
PRÉPARER, POSER ET SURVEILLER LA TRANSFUSION
Le contrôle ultime prétransfusionnel ........................................................................ 18
La pose de la transfusion ......................................................................................... 24
La surveillance du patient transfusé ........................................................................ 26
Les accidents transfusionnels ................................................................................... 27
Le traitement des accidents transfusionnels ............................................................. 30
ASSURER LA TRAÇABILITÉ
ET L’INFORMATION DU PATIENT
Les outils de la traçabilité et de l’information ......................................................... 31
LES NUMÉROS UTILES ............................................................................ 34

4
Disposer des examens pré transfusionnels
Les examens immuno-hématologiques
« Pourquoi prescrire les examens immuno-hématologiques ? »
1. Pour éviter les accidents d’incompatibilité
Le Groupe ABO Rhésus
Détermination des antigènes érythrocytaires ABO et de l'antigène RH1=D du système
Rhésus.
2 déterminations doivent être prélevées avant toute transfusion, même urgente.

5
La Recherche d'Agglutinines Irrégulières (RAI)
Mise en évidence dans le sérum du patient, d’anticorps irréguliers dirigés contre des
antigènes érythrocytaires différents de ceux du système ABO.
La durée règlementaire de validité de la RAI est de 72 heures.
La présence d'anticorps irréguliers (RAI positive) impose la transfusion de Concentrés
de Globules Rouges (CGR) phénotypés compatibilisés, même en cas de négativation
ultérieure de la RAI.
Un anticorps un jour = Un anticorps toujours.
L’Epreuve Directe de Compatibilité (EDC) au laboratoire de l’EFS
Mise en contact du sérum du patient avec les globules rouges des unités à transfuser.
Cette épreuve permet de vérifier l'absence de réaction entre les anticorps du receveur
et les antigènes portés par les globules rouges des poches à transfuser.
Durée de validité : 72 heures (comme la RAI).
OBLIGATOIRE pour les patients ayant une RAI positive, ou ayant un antécédent de
RAI positive
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
1
/
36
100%