Télécharger la présentation - Congrès mondial du SIDIIEF

DOSSIER PATIENT INFORMATISE :
1
6ème Congrès mondial du SIDIIEF
Montréal (Canada) - Juin 2015
Direction des soins
P. Ducloux, A. Sallet, J. Censier, V. Cornec
Évaluation de la qualité de la documentation clinique

27/10/2015 2


DOSSIER PATIENT INTEGRE
Développé depuis 1995 aux HUG
Evolution sous forme de modules, interconnectés
entre eux
Depuis 2010, tous les professionnels de la santé
documentent le dossier du patient

MODULES DPI
•Recueil données
•Démarche de soins
•Planification des soins et des
traitements
•Echéancier
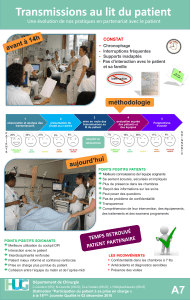
•Transmissions
•Notes de suites
Infirmiers
•Prescriptions :
•Traitements
• Laboratoires
• Radiologie
• Surveillances
•Rapports
•Notes d'admission, Lettre de sortie
•Rapport de consultation, etc.
Médicaux •Social
•Diététique (projet)
•Physiothérapie (projet)
•Ergothérapie (projet)
•Notes de suite
Pluri Professionnels
de Santé
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%