nutrition artificielle et sondes naso-gastriques

GANTZ D. interne en pharmacie
RAGAZZON C. pharmacienne
Centre Hospitalier Emile Roux, Le Puy en Velay
Audit de connaissances
auprès du personnel infirmier
nutrition artificielle et sondes naso-gastriques
GANTZ D. – interne en pharmacie
RAGAZZON C. – pharmacienne
PINÈDE K. – pharmacienne
Centre Hospitalier Émile Roux, Le Puy En Velay

La dénutrition
= déséquilibre en apports / besoins
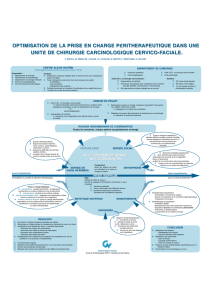
Quelle prise en charge ?
Nutrition artificielle ?
Choix de la nutrition artificielle
Entérale ? Parentérale ?
● Subaiguë, maladies chroniques
- Hypermétabolisme
-↘ multifactorielle des apports
● Aigüe, situations d’agression
- Chirurgie lourde, infection sévère

Nos objectifs
Evaluer les connaissances du personnel infirmier
Les informer des recommandations actuelles
Valoriser la nutrition entérale (NE) aux yeux du
personnel soignant

Matériels et Méthodes
● Questionnaire anonyme, en trois parties :
Médicale : définition, indications, complications
Pratique : étapes de pose d’une sonde nasogastrique (SNG)
Pharmaceutique : bonnes pratiques d'administration
● Période d’évaluation : Avril 2015
● 10 services - 98 questionnaires
Pôle chirurgie : ORL-Vasculaire, Chirurgie digestive, Réanimation
Pôle médecine : Cardiologie, Neurologie, Néphrologie, Endocrinologie, Pneumologie
Pôle gérontologie : Médecine gériatrique, Soins de Suite et de Réadaptation
● Temps pour compléter le questionnaire : 5 à 10 minutes
● Réponses transmises sous forme écrite, avec un temps d'échange

● 59 réponses 60% de réponses
● Résultats homogènes par pôle
-Médicales ≈ 80% de bonnes réponses
-Pratiques ≈ 70%
- Pharmaceutiques ≈ 55%
● Comparaison des résultats par service
3 services : ORL, Gastro-entérologie et Pneumologie
Résultats
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%






![Mémo nutrition [à scotcher sur le réfrigérateur]](http://s1.studylibfr.com/store/data/008247290_1-8895597a5435b9765825061d34b3d8ac-300x300.png)