Item 46 - Facultés de Médecine de Toulouse

Juillet 2008 Module 3 – Item 46
Item 46 : SUJET EN SITUATION DE PRECARITE,
FACTEURS DE RISQUE ET EVALUATION.
Mesure de protection sociale. Morbidité et co-morbidité :
diagnostic, complications et traitements.
Objectifs pédagogiques:
Évaluer la situation médicale, psychologique et sociale d’un sujet en situation de
précarité.
Auteur : Docteur Pascale Estecahandy
Version 2008
Points importants :
- état de santé et recours aux soins sont corrélés au gradient social
- les mesures de protection sociale facilitent l'accès aux soins
- la prise en compte de la vulnérabilité sociale favorise un soin de qualité
- l'hôpital a un rôle dans la lutte contre les exclusions sociales

Juillet 2008 Module 3 – Item 46
Table des matières
1
Introduction............................................................................................................................................................................................3
2
Définitions : pauvreté, précarité, exclusion.................................................................................................................................3
2.1
Pauvreté 3
2.2
Précarité 3
2.3
Exclusion 4
3
Approche qualitative et quantitative.............................................................................................................................................4
3.1
Au niveau national 4
3.2
En Midi-Pyrénées 5
4
Les inégalités sociales de santé : éléments de compréhension.................................................................................................5
4.1
État de santé 5
4.2
Recours aux soins 7
5
Précarité : état de santé et recours aux soins............................................................................................................................7
5.1
Etat de santé 7
5.2
Recours aux soins 8
6
Obligations réglementaires, législatives et déontologiques......................................................................................................9
6.1
Les textes législatifs de référence 9
6.2
Le service public hospitalier 9
7
La protection sociale des personnes en situation de pauvreté...............................................................................................10
7.1
La CMU de base 10
7.2
La CMU complémentaire 10
7.3
Les bénéficiaires de la CMU : profil et consommation de soins 10
7.4
L’Aide Médicale Etat 11
7.5
les personnes sans droits potentiels 11
7.6
La prise en charge soins urgents 11
8
Les dispositifs spécifiques..............................................................................................................................................................11
8.1
Les PASS : permanences d’accès aux soins de santé. 11
8.2
les LHSS : lits halte soins santé 12
9
Les dispositifs toulousains.............................................................................................................................................................12
10
Eléments de repérage : protocoles et aspect éthique .............................................................................................................14
11
La prise en charge : diagnostic, examens complémentaires, traitements............................................................................ 14
11.1
Interrogatoire du patient 14
11.2
Examen clinique 15
11.3
Rechercher les facteurs de risque 15
11.4
Les examens complémentaires 15
12
A retenir............................................................................................................................................................................................16
13
Pour en savoir plus….........................................................................................................................................................................16

Juillet 2008 - 3 - Module 3 – Item 46
1 Introduction
Précarité et altération de l’état de santé sont intimement liés, aussi l’analyse des déterminants
sociaux de la santé est indispensable à une prise en charge sanitaire de qualité. La précarité
sociale est importante dans nos sociétés tant sur le plan quantitatif que des catégories de
population touchées. Ses conséquences sanitaires sont par ailleurs révélatrices de
dysfonctionnements du système de protection sociale et nécessitent une prise en charge
spécifique. Dépassant la question de la précarité, les liens entre santé et contexte social
traversent tout le corps social et se retrouvent dans l’étude des inégalités sociales de santé qui
permettent de décrire et comprendre les inégalités face à la mort et à la maladie attribuables
au contexte social des personnes.
2 Définitions : pauvreté, précarité, exclusion
2.1 Pauvreté
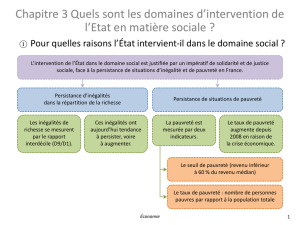
Classiquement la pauvreté est définie en référence à une norme monétaire. Un individu est
considéré comme pauvre quand son niveau de vie est inférieur au seuil de pauvreté. Ce seuil
est fixé à 50 % du niveau de vie médian
1
en France soit 681
2
euros, tandis qu’Eurostat
(organisme européen) privilégie le seuil de 60 % soit 817 euros. Le revenu pris en compte est
le revenu "disponible" : après impôts et prestations sociales (attention, les données de l’Insee
ne comprennent pas une partie des revenus du patrimoine). Pour tenir compte de la
composition des ménages, on élève ce seuil en fonction du nombre de personnes du foyer. En
30 ans, le seuil de pauvreté exprimé en euros constants de 2005 (inflation prise en compte) a
été quasiment multiplié par deux, suivant ainsi l’évolution du niveau de revenu médian
global. Définir la pauvreté est une construction statistique. L’écart entre les seuils de 50 et
60 % le montre: le taux de pauvreté va du simple au double selon que l’on utilise la première
ou la seconde définition.
Autre approche, les minima sociaux, ils correspondent à une approche administrative des
situations de pauvreté. Il y a 9 minima sociaux en France.( RMI, AAH, ASPA, ASS, API,
ASI, AI, AER, Allocation veuvage)
3
Mais la notion de pauvreté est aussi une notion relative car elle dépend de l’environnement
socioculturel de la personne. On introduit ici une notion qualitative « la pauvreté au regard
des conditions de vie » : l’individu est considéré comme pauvre s’il ne peut satisfaire à
l’ensemble des besoins qui lui permettent de mener une vie décente dans une société donnée (
logement décent, scolarisation, accès aux soins, équilibre nutritionnel…). Un indicateur
synthétique (synthèse des réponses à 27 questions) issu de l’Enquête permanente sur les
conditions de vie de l’Insee permet de mesurer cette dimension « conditions de vie ».
2.2 Précarité
« La précarité est l'absence d'une ou plusieurs des sécurités permettant aux personnes et aux
familles d'assumer leurs responsabilités élémentaires et de jouir de leurs droits fondamentaux.
L'insécurité qui en résulte peut être plus ou moins étendue et avoir des conséquences plus ou
moins graves et définitives. »
4
En latin, precarius, signifie ce qui a été obtenu par la prière.
Cette étymologie indique que toute précarité est synonyme de dépendance à l'égard d'une
1
Le niveau de vie médian coupe la population en deux : autant gagne moins, autant gagne davantage.
2
Donnée 2007
3
revenu minimum d’insertion, allocation adulte handicapé, allocation de solidarité aux personnes âgées, allocation de
solidarité spécifique, allocation parent isolé, allocation supplémentaire d’invalidité, allocation d’insertion, allocation équivalent
retraite, allocation veuvage
4
J.WRESINSKI. Grande pauvreté et précarité économique et sociale. Paris, Journal Officiel, 1987, p 14.

Juillet 2008 - 4 - Module 3 – Item 46
puissance tutélaire, quelle qu'en soit la nature, qui peut accorder comme refuser ou retirer.
Ainsi, ce qui est précaire est, mal assuré, mal établi, instable.
La précarité ne caractérise pas une catégorie sociale particulière. C’est le résultat d'un
enchaînement d'évènements et d'expériences qui débouchent sur des situations de fragilisation
économique, sociale et familiale. Les notions de précarité et de pauvreté ne se recoupent pas
totalement. « Si la précarité a longtemps été considérée comme un phénomène marginal et a
souvent été confondue avec l'exclusion ou la grande pauvreté, elle a atteint une telle ampleur
qu'elle touche aujourd'hui, directement ou indirectement, une partie de la population française
qui va bien au-delà des plus défavorisés »
5
.
2.3 Exclusion
L'expression "exclusion sociale" trouve son origine dans l'ouvrage de René Lenoir : "Les
exclus", paru en 1974. C’est une notion dynamique et non un état. Elle est définie comme un
« processus de cumul de ruptures avec les formes essentielles du lien social : habitat, famille,
couple, travail et avec les formes essentielles des modes de vie dominants dans une société
donnée. »
6
A la notion d’exclusion sociale, répondent des politiques de lutte contre l’exclusion ou des
politiques d’insertion. Le concept d’exclusion sociale peut se définir, selon deux grands
principes dépassant le caractère monétaire du concept de pauvreté. Le premier est une
conception "juridique" correspondant à la non-réalisation des droits sociaux de base garantis
par la loi. Les politiques de lutte contre l'exclusion sont entendues comme la création ou
l'extension des droits sociaux, l'idée d'une citoyenneté retrouvée.
Le second reprend une définition de l'exclusion sociale de R. Castel et part du contexte
d'évolution technologique et sociale comme source d'exclusion. L'exclusion sociale est alors
définie soit "comme une incapacité d'expression de la situation vécue [...], c'est-à-dire une
anomie sociale", soit comme engendrant "une culture de l'exclusion [...], des modes de vie
spécifiques dans des groupes sociaux considérés par la société comme déviants, voire
dangereux". Les politiques d'insertion ont pour but le maintien de la cohésion sociale, la lutte
contre une forme de violence des rapports sociaux.
3 Approche qualitative et quantitative
3.1 Au niveau national
Si l’on prend l’hypothèse haute (seuil de pauvreté à 817 € mensuels), il y avait en France
7,136 millions de personnes pauvres en 2005 soit 12% de la population
7
. Dans cet ensemble,
le taux de pauvreté des enfants est supérieur à celui de l’ensemble de la population, de 8 %
environ contre 6 %. On estime le nombre d’enfants pauvres à deux millions.
Il y a environ 3 millions de travailleurs pauvres.
Le taux de chômage est stable depuis 2002 autour de 9%.
4,6 millions de personnes bénéficient de la CMU, soit 7,4 % de la population.
Il y avait 1,19 million de foyers qui percevait le RMI en 2007
8
(soit : 387,96 € mensuels).
Fin 2003, la France comptait 3,3 millions d'allocataires des minima sociaux, et environ six
millions de bénéficiaires en incluant enfants, conjoints, et autres personnes à charge des
ayants droit.
5
Rapport du HCSP : Progression de la précarité en France et ses effets sur la santé » 1998
6
GROS-JEAN CH. PADIEU C. Les exclus, Revue des Affaires sociales, 1995, n°2-3
7
Onpes
8
Dress

Juillet 2008 - 5 - Module 3 – Item 46
Si le taux de pauvreté a quasiment été divisé par deux entre 1970 et 1990, il reste
pratiquement stable depuis. Chômage, précarité de l’emploi, difficultés de logement se
conjuguent pour aggraver les inégalités sociales qui sont reparties à la hausse depuis 2002.
9
Le gouvernement s’est fixé comme objectif en 2007 de réduire la pauvreté d’un tiers en cinq
ans
Dans un contexte global d’amélioration des prestations vieillesse, la pauvreté ne touchent plus
les personnes âgées comme dans les années 1970, mais elle concerne surtout les jeunes. On
constate aussi une pauvreté plus urbaine certains quartiers étant particulièrement ciblés avec
des taux de chômage très élevés. Autre phénomène récent des années 2000, les travailleurs
pauvres quand les revenus du travail ne permettent plus une vie décente. Le logement reste
pour la plupart la difficulté majeure.
Enfin certains cumulent des vulnérabilités les rendant particulièrement fragiles : les jeunes, les
familles monoparentales où le chef de famille est une femme, les enfants élevés dans une
famille pauvre et les étrangers.
3.2 En Midi-Pyrénées
12% de la population vit sous le seuil de pauvreté soit 310 400 personnes
18,3% de la population de la ville de Toulouse est en situation de précarité financière
10
le parc de logement social était de 37,5 %o en 2001 soit 2 fois moins que la moyenne
nationale
« Midi-Pyrénées est particulièrement concernée par la pauvreté, Ariège et Tarn-et-Garonne
figurant même parmi les 20 départements de France les plus touchés par ce phénomène. Les
familles monoparentales et les personnes seules, notamment les personnes âgées vivant en
milieu rural, sont les plus vulnérables. Relativement plus nombreuses dans la région, ces
dernières sont aussi souvent plus pauvres que dans le reste du pays ».
11
4 Les inégalités sociales de santé : éléments de compréhension
4.1 État de santé
« Les inégalités sociales de santé dépendent bien moins du système de soins que de la
répartition des richesses et, au fond, de la solidarité nationale ».
12
La France présente la
situation paradoxale de bénéficier du système de santé considéré comme le meilleur au monde
selon certaines évaluations internationales, et de connaître les inégalités sociales devant la
mort les plus profondes parmi les pays ouest-européens. Cette réalité est mal connue,
notamment du fait du peu d’intérêt de la recherche en France, et plus largement de la société,
à l’égard des inégalités de santé. Longtemps considérées comme naturelles, elles ont
progressivement été reconnues comme sociales. Le problème de leur définition et de leur
qualification est essentiel. Deux conditions sont nécessaires pour parler d’inégalités sociales
de santé, et non simplement de différences : il doit s’agir d’un objet socialement valorisé (la
vie, le bien-être…) et cet objet doit concerner des groupes sociaux hiérarchisés (classes
sociales, catégories socioprofessionnelles…). Elles sont finalement l’aboutissement des
disparités structurelles (ressources, logement, alimentation, emploi et travail, école et
formation), qui caractérisent l’état de la justice sociale dans un pays ou un territoire à un
moment de son histoire et de son développement économique.
9
Collectif « réseau alerte contre les inégalités » 25/04/07 note n°5
10
ORSMIP La santé observée en Midi-pyrénées 2006
11
Institut National de la Statistique et des Etudes Economiques en Midi-Pyrénées. Schoen N. 2008/05
12
Pierre Aïach, Didier Fassin, revue du praticien, vol 54, n°20, 2004
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%