michelin stage

Résumé du stage de Jean Marie MICHELIN
AROE 29 et 30 mai 2009
Ostéopathie et gynécologie
Première partie: Anatomie
Innervation
Lʼinnervation de lʼutérus est une des plus riches du corps.
80 % est viscéro sensitive.
De nombreux problèmes chroniques sont en rapport avec un problème mécanique de
lʼutérus.
Cette innervation est double à la fois parasympathique et orthosympathique.
Innervation para sympathique:
Les nerfs pneumogastriques , surtout le droit par le plexus solaire puis les plexus aortique,
mésentérique supérieur et inférieur et enfin le plexus hypogastrique.
Le nerf phrénique passe de la même façon par le plexus solaire et explique les douleurs
dʼépaule qui peuvent être en relation avec des pathologies gynécologiques.
Les fibres parasympathiques issues des racines sacrées S2, S3 et S4 collatérales du nerf
pudendal et notamment le nerf dʼEkardt.
Innervation orthosympathique:
Nerfs orthosympathiques de la chaîne ganglionnaire latéro vertébrale des vertèbres
dorsales,lombaires et des deux ganglions pré sacrés au niveau de S1 et S2.
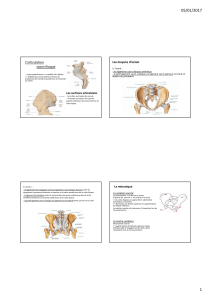
Le plexus hypogastrique est le distributeur final de toutes ses afférences.
La formation de ce plexus est schématisé ci dessous sur une vue supérieure pour ses
origines proches et sur une vue plus globale sur laquelle se trouve le rôle de ces deux
innervations.



Muscles et aponévroses du périnée chez la femme
Le périnée ou plancher pelvien est lʼensemble des parties molles qui ferment en bas
lʼexcavation pelvienne.
On peut décrire trois plans musculaires auxquels sont annexés trois aponévroses.
Le plan profond est représenté par :
Le releveur de lʼanus.
Lʼischiocoxccygien.
Ce plan est situé entre lʼaponévrose profonde du périnée ou aponévrose pelvienne en
haut et lʼaponévrose moyenne en dessous.
Les plans superficiels et moyens occupent essentiellement le périnée antérieur situé en
avant dʼune ligne séparant les deux tubérosités ischiatiques.
Le plan moyen est formé:
Du transverse profond.
Du sphincter externe de lʼurètre.
Ce plan se situe entre lʼaponévrose moyenne et superficielle.
Le plan superficiel est formé :
Du transverse superficiel.
De lʼischio caverneux
Du bulbo caverneux
Du constricteur de la vulve ou du vestibule.
Plan profond:
Le releveur de lʼanus:
Muscle pair et symétrique qui sʼunit à
celui du coté opposé et aux muscles
ischio-coccygiens pour former un
véritable diaphragme.
Il réalise une sangle musculaire en
entonnoir qui soutient dans sa concavité
les organes pelviens.
Chaque releveur est formé dʼune couche
externe superficielle et volumineuse ou
couche sphinctérienne et dʼune couche
interne profonde moins large et
élévatrice.
Embryologiquement la partie
sphinctérienne dérive des muscles
caudaux et sera donc adaptée au
soutien de viscères alors que a partie
élévatrice dérive du sphincter cloacal
dʼoù proviennent également les muscles

du périnée antérieur.
La couche externe:
Elle présente des origines pubiennes osseuses (face postérieure du pubis), iliaques
aponévrotiques ( ligt de Gunsee, aponévrose de lʼobturateur interne) et ischiatiques ostéo-
fibreuses ( face interne de lʼépine sciatique et petit ligament sacro-sciatique ou sacro-
épineux actuel)
La nappe musculaire converge vers lʼanus.
La terminaison sera rétro anale (sans aucune insertion sur lʼanus) Elle se fera sur le raphé
ano-coccygien et la pointe du coccyx.
La couche profonde:
Elle part de la face postérieure du pubis et accessoirement du pubo-vésical.
De la les fibres seront fortement obliques en bas et en arrière;
Les fibres terminales se perdent dans les parois antérieures et latérales du rectum.
Les plus inférieures se croisent avec celles du coté opposé, les plus supérieures
sʼunissent aux fibres musculaires longitudinales du rectum.
Physiologie:
Rôle de soutien des organes pelviens.
Ce muscle est un élément essentiel de la statique utérine. En station debout le faisceau
élévateur est presque vertical entre son origine et le pubis. Il sʼoppose à la pression
abdominale exercée sur la vessie et lʼutérus antéversé qui la surplombe. Il ferme le
conduit vaginal et sa déficience est la principale cause de prolapsus.
Rôle dans la défécation:
La couche sphinctérienne ferme le
rectum
Il assure l’angulation recto-anale à la
manière d’une puissante fronde et de
fait constitue un élément fondamental
de la continence.
La couche interne élévatrice attire
l’anus en avant et en haut et assure
la béance anale lors de la défécation.
Il est innervé par la troisième paire
sacrée et accessoirement par la
deuxième et quatrième paire.
Lʼischio-coccygien:
Il est tendu de lʼépine ischiatique au
coccyx et aux dernière pièces
sacrées.
Le plan moyen:
Le transverse profond.
Muscle pair et symétrique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%