Extended Duration Thromboprophylaxis After Abdominopelvic


Objectifs
À la fin de cet atelier, vous serez en mesure de :
•décrire le raisonnement qui sous-tend l’administration d’une thromboprophylaxie
prolongée (30 jours) aux patients ayant subi une chirurgie oncologique
abdominale ou pelvienne;
•évaluer le risque de thrombose et d’hémorragie des patients qui ont subi une
chirurgie oncologique abdominale ou pelvienne;
•décrire les données et les lignes directrices qui soutiennent l’administration d’une
thromboprophylaxie prolongée aux patients ayant subi une chirurgie abdominale
ou pelvienne;
•évaluer le risque de thrombose et d’hémorragie des patients qui subissent une
chirurgie urologique;
•expliquer le raisonnement qui sous-tend l’ordonnance collective élaborée par
Thrombose Canada à l’intention des patients qui ont subi une chirurgie
abdominale ou pelvienne.

Survol de l’atelier
1. Introduction
2. Raisonnement qui sous-tend l’administration d’une thromboprophylaxie
prolongée aux patients ayant subi une chirurgie oncologique abdominale
ou pelvienne
3. Évaluation du risque d’hémorragie et de thrombose
4. Revue des principales données cliniques factuelles et des lignes
directrices pour la prophylaxie des TEV dans le cadre d’une chirurgie
oncologique abdominale ou pelvienne
5. Facteurs à prendre en compte chez les patients en urologie et les patients
atteints d’insuffisance rénale ou d’obésité.
6. Examen de l’ordonnance collective à l’intention des patients élaborée par
Thrombose Canada et intitulée Thromboprophylaxie prolongée à la suite
d’une chirurgie oncologique abdominale ou pelvienne — Protocole de
sortie de l’hôpital et de suivi

Introduction :
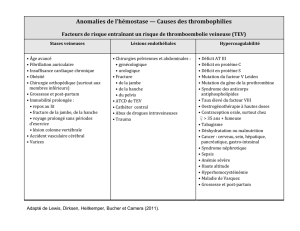
Triade de Virchow
Lésion
vasculaire
•Infiltration directe
•Cathéter central
•Lésion endothéliale
•Intervention
chirurgicale
•Chimiothérapie
Hypercoagulabilité
•Procoagulants tumoraux
•Cytokines
•Dysfonction endothéliale
•Interactions cellulaires
Rudolf Virchow
D’après Joist, J. H. Semin Thromb Hemost. 1990;16:151-157.
Stase veineuse
•Compression
vasculaire exercée
par une tumeur
•Alitement prolongé
•Hypotension

Introduction :
Raisonnement qui sous-tend l’administration d’une
thromboprophylaxie postopératoire
•L’embolie pulmonaire (EP) est la cause de décès hospitalier la plus
fréquente et facile à éviter et la principale stratégie à adopter pour améliorer
la sécurité des patients dans les hôpitaux.
•Aux États-Unis, près d’un tiers des 150 000 à 200 000 décès annuels liés
aux TEV surviennent à la suite d’une intervention chirurgicale.
•Un grand nombre d’essais cliniques aléatoires menés au cours des 30
dernières années ont confirmé l’avantage, l’innocuité et le coût-efficacité de
la thromboprophylaxie.
•La thromboprophylaxie réduit efficacement les TVP et les EP, les EP
mortelles, les décès toutes causes confondues et les frais de gestion des
soins de santé.
Geerts, W. H., et coll. Chest. 2008;133(6 Suppl):381S-453S.
Gould et coll.. Chest. 2012;141;e227S-e277S.
Horlander, K. T., Mannino, D. M., Leeper, K. V. Arch Intern Med. 2003 28;163(14):1711-7.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
1
/
68
100%