1. DÉNOMINATION DU MÉDICAMENT Choragon 1500 UI

Résumé des caractéristiques du produit
1. DÉNOMINATION DU MÉDICAMENT
Choragon 1500 UI poudre et solvant pour solution injectable
Choragon 5000 UI poudre et solvant pour solution injectable
2. COMPOSITION QUALITATIVE ET QUANTITATIVE
1 ampoule de Choragon 1500 UI contient 1500 UI de gonadotrophine chorionique.
1 ampoule de Choragon 5000 UI contient 5000 UI de gonadotrophine chorionique.
Pour la liste complète des excipients, voir rubrique 6.1.
3. FORME PHARMACEUTIQUE
Poudre et solvant pour solution injectable
Aspect de la poudre : agrégat lyophilisé blanc
Aspect du solvant : solution incolore transparente
4. DONNÉES CLINIQUES
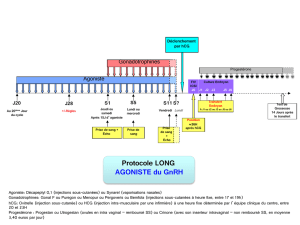
4.1 Indications thérapeutiques
Choragon 1500 UI
Pédiatrie et andrologie
Établissement de la fertilité en cas d’hypogonadisme hypogonadotrope (également en association aux préparations
de hMG et de FSH).
Traitement du testicule non descendu.
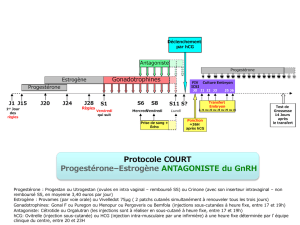
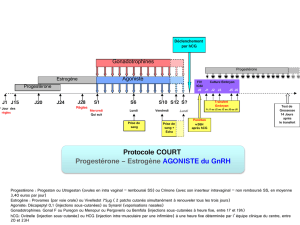
Choragon 5000 UI
Thérapie
Gynécologie
Choragon est indiqué pour le traitement de:
Femmes subissant une superovulation préalable à des techniques de procréation médicalement assistée telles
que la fécondation in vitro (FIV) : Choragon est administré pour provoquer la maturation folliculaire finale
et la lutéinisation après la stimulation de la croissance folliculaire.
Femmes ayant des cycles anovulatoires ou oligo-ovulatoires : Choragon est administré pour provoquer
l’ovulation et la lutéinisation chez des patientes ayant des cycles anovulatoires ou oligo-ovulatoires, après la
stimulation de la croissance folliculaire.
Pédiatrie
Retard de puberté chez les garçons.
Diagnostic
Diagnostic différentiel de la cryptorchidie et de l’anorchidie.
Évaluation de la fonction testiculaire chez des patients souffrant d’hypogonadisme hypogonadotrope, avant
un traitement de stimulation.
1/8

Résumé des caractéristiques du produit
4.2 Posologie et mode d'administration
Posologie, durée de l’administration de Choragon 1500 UI
Pédiatrie et andrologie
Idéalement, le traitement du testicule non descendu devrait débuter au cours de la seconde moitié de la
première année de vie.
La posologie recommandée est la suivante : 250 UI/dose deux fois par semaine pendant cinq semaines chez
les bébés. Si le diagnostic est posé ultérieurement, la posologie suivante est recommandée :
Enfants de 2 à 6 ans : 500 UI/dose deux fois par semaine pendant cinq semaines.
Enfants de > 6 ans : 1000 UI/dose deux fois par semaine pendant cinq semaines.
En cas d’hypogonadisme hypogonadotrope, deux fois par semaine 1 ampoule de Choragon 1500 UI
(correspondant à 3000 UI de gonadotrophine chorionique par semaine) en combinaison à une préparation de
hMG durant plusieurs mois. Le traitement doit se poursuivre pendant au moins 3 mois.
Posologie, durée de l’administration de Choragon 5000 UI
Gynécologie
Un traitement par Choragon doit s’effectuer sous la supervision d’un médecin ayant l’expérience du traitement des
problèmes de fertilité.
Le schéma posologique suivant doit être utilisé :
Femmes subissant une superovulation préalable à des techniques de procréation médicalement assistée telles que la
fécondation in vitro (FIV) : on administre une ou deux ampoules de Choragon (5000 UI) 24 à 48 heures après la
dernière administration d’une préparation de FSH ou de hMG, c.-à-d. lorsqu’on a atteint la stimulation optimale de
la croissance folliculaire.
Femmes avec des cycles anovulatoires ou oligo-ovulatoires : on administre une ou deux ampoules de
Choragon (5000 UI) 24 à 48 heures après l’obtention de la stimulation optimale de la croissance folliculaire.
On recommande à la patiente d’avoir des rapports sexuels le jour de l’injection de Choragon et le
lendemain.
Pédiatrie et andrologie
Pour l’induction de la puberté chez les garçons souffrant de retard pubertaire, 1 ampoule de Choragon
5000 UI par semaine pendant 3 mois.
Pour le diagnostic différentiel chez les adolescents souffrant d’un testicule non descendu : dose unique de 1
ampoule de Choragon 5000 UI.
Pour l’évaluation de la fonction testiculaire chez les patients souffrant d’hypogonadisme hypogonadotrope : dose
unique de 1 ampoule de Choragon 5000 UI.
Mode d'administration
Choragon est destiné à être administré par voie intramusculaire.
La poudre doit être reconstituée immédiatement avant l'utilisation avec le solvant ci-joint.
4.3 Contre-indications
Générales
Hypersensibilité à la gonadotrophine chorionique ou à l’un des excipients de Choragon.
Gynécologie
2/8

Résumé des caractéristiques du produit
−Tumeurs de l’hypophyse ou de l’hypothalamus.
−Hypertrophie ovarienne ou kystes dus à des motifs autres qu’un syndrome des ovaires polykystiques.
−Hémorragies gynécologiques d’étiologie indéterminée.
−Carcinome ovarien, utérin ou mammaire.
−Grossesse extra-utérine au cours des 3 derniers mois.
−Affections thrombo-emboliques actives.
Choragon ne doit pas être administré s’il est peu probable que l’issue du traitement soit favorable, p.ex. en
cas de :
−insuffisance ovarienne primaire,
−malformations des organes sexuels, incompatibles avec une grossesse,
−fibromes utérins, incompatibles avec une grossesse,
−femmes post-ménopausées.
Choragon ne doit pas être administré à des femmes souffrant d’un syndrome d’hyperstimulation ovarienne
(SHSO).
Pédiatrie et andrologie
Choragon ne doit pas être utilisé en cas de tumeurs hormonodépendantes.
Choragon ne doit pas être utilisé pour le traitement d’un testicule non descendu dont l’origine organique est
établie (hernie inguinale, chirurgie au niveau de la région inguinale, testicule ectopique).
4.4 Mises en garde spéciales et précautions particulières d’emploi
Générales
Le traitement par HCG entraîne une augmentation de la production d’androgènes et une rétention d’eau. Les
patientes souffrant d’une affection cardiaque ou rénale connue ou suspectée, d’hypertension, d’épilepsie ou
de migraine (y compris lors de l’anamnèse) doivent être suivies attentivement, étant donné que l’utilisation
de Choragon peut occasionnellement provoquer une aggravation et une récidive de ces phénomènes (voir
rubrique 4.8).
Les patientes présentant des facteurs de risque généralement reconnus d’événements thrombo-emboliques,
tels que des antécédents personnels ou familiaux, une obésité sévère (indice de masse corporelle > 30 kg/m²)
ou une thrombophilie peuvent courir un risque accru d’événements thrombo-emboliques veineux ou
artériels, lors d’un traitement par gonadotrophines ou après celui-ci. Chez ces patientes, les bénéfices de
l’administration des gonadotrophines doivent être mis en balance avec les risques. Il faut cependant noter
que la grossesse en elle-même entraîne également un risque accru d’événements thrombo-emboliques.
Gynécologie
Avant l’instauration du traitement, il faut évaluer correctement la cause de l’infertilité et les contre-
indications généralement reconnues à une grossesse. En particulier, les patientes doivent subir un bilan à la
recherche d’une hypothyroïdie, d’une insuffisance corticosurrénalienne, d’une hyperprolactinémie et de
tumeurs hypophysaires ou hypothalamiques, et elles doivent recevoir le traitement spécifique approprié.
Syndrome d’hyperstimulation ovarienne (SHSO)
Les patientes subissant une stimulation de la croissance folliculaire peuvent courir un risque accru de
syndrome d’hyperstimulation ovarienne (SHSO) dû au développement de plusieurs follicules. Le SHSO est
un événement médical distinct de l’hypertrophie ovarienne non compliquée. Le SHSO est un syndrome qui
peut se manifester à des degrés croissants de sévérité. Il consiste en une hypertrophie ovarienne marquée,
des taux sériques de stéroïdes sexuels élevés, et une augmentation de la perméabilité vasculaire pouvant
entraîner une accumulation de liquide dans les cavités péritonéale, pleurale, et rarement péricardique.
Les symptômes suivants peuvent s’observer dans les cas sévères de SHSO : douleurs abdominales,
3/8

Résumé des caractéristiques du produit
distension abdominale, hypertrophie ovarienne sévère, prise de poids, dyspnée, oligurie et symptômes
gastro-intestinaux incluant nausées, vomissements et diarrhée. L’évaluation clinique peut révéler une
hypovolémie, une hémoconcentration, des troubles électrolytiques, de l’ascite, un hémopéritoine, des
épanchements pleuraux, un hydrothorax, une détresse respiratoire aiguë et des événements thrombo-
emboliques.
Une réponse ovarienne excessive au traitement par gonadotrophines entraîne rarement un SHSO, à moins
qu’on n’administre de l’HCG pour déclencher l’ovulation. Dès lors, dans les cas d’hyperstimulation
ovarienne, il est prudent de différer l’administration d’HCG et de conseiller à la patiente d’utiliser une
méthode contraceptive de barrière ou de s’abstenir de relations sexuelles jusqu’au début des menstruations
suivantes. Le SHSO peut évoluer rapidement (en 24 heures à plusieurs jours) en un événement médical
sérieux, ce qui explique que les patientes doivent être suivies pendant au moins deux semaines après
l’administration d’HCG.
Le respect de la posologie recommandée de Choragon et du schéma d’administration, ainsi qu’un suivi
attentif du traitement minimiseront l’incidence d’hyperstimulation ovarienne. Dans le cadre des techniques
de procréation médicalement assistée (PMA), l’aspiration de tous les follicules avant l’ovulation peut
réduire la survenue d’hyperstimulation.
Le SHSO peut être plus grave et plus long en cas de grossesse. Le plus souvent, le SHSO se produit après
l’arrêt du traitement hormonal et atteint sa sévérité maximale sept à dix jours après le traitement.
Habituellement, le SHSO se résout spontanément avec l’apparition des menstruations.
En cas de SHSO sévère, le traitement par gonadotrophines sera arrêté, s’il est toujours en cours, la patiente
sera hospitalisée et on débutera un traitement spécifique du SHSO.
Ce syndrome est plus fréquent chez les patientes souffrant d’ovaires polykystiques.
Grossesses multiples
Les grossesses multiples, en particulier de haut rang, entraînent un risque accru d’évolutions maternelles et
périnatales défavorables. Chez les patientes subissant une induction d’ovulation au moyen de
gonadotrophines, l’incidence de grossesses multiples est accrue par rapport aux conceptions naturelles. La
majorité des grossesses multiples sont gémellaires. Pour réduire le risque de grossesses multiples, un suivi
attentif de la réponse ovarienne est recommandé.
Chez les patientes subissant un traitement de procréation médicalement assistée (PMA), le risque de
grossesse multiple est essentiellement lié au nombre d’embryons replacés, à leur qualité, et à l’âge de la
patiente.
La patiente doit être avertie du risque potentiel de grossesse multiple avant le début du traitement.
Pertes de grossesses
L’incidence de pertes de grossesses par fausse couche ou avortement est plus élevée chez les patientes
subissant une stimulation de la croissance folliculaire lors des procédures de PMA par rapport à la
population normale.
Grossesses ectopiques
Les femmes ayant un antécédent de pathologie tubaire courent un risque accru de grossesse ectopique, que
la grossesse soit le résultat d’une conception spontanée ou d’un traitement de la fertilité. La prévalence des
grossesses ectopiques après une FIV a été évaluée à 2 à 5 %, contre 1 à 1,5 % dans la population générale.
Tumeurs du système reproducteur
On a rapporté des tumeurs ovariennes et d’autres tumeurs du système reproducteur, tant bénignes que
4/8

Résumé des caractéristiques du produit
malignes, chez des femmes ayant subi de multiples traitements médicamenteux en raison d’une infertilité.
On n’a pas encore établi si un traitement par gonadotrophines augmente le risque basal de ces tumeurs chez
les femmes souffrant d’infertilité.
Malformations congénitales
La prévalence de malformations congénitales après un traitement de PMA peut être légèrement plus élevée
que celle observée après des conceptions spontanées. On pense que ceci est dû à des différences au niveau
des caractéristiques parentales (p. ex. âge maternel, caractéristiques du sperme) et aux grossesses multiples.
4.5 Interactions avec d’autres médicaments et autres formes d’interactions
On n’a pas conduit d’études d’interactions médicamenteuses avec Choragon dans l’espèce humaine.
4.6 Fécondité, grossesse et allaitement
Étant donné l’indication, Choragon ne doit pas être administré durant la grossesse et l’allaitement. On ne
dispose pas de données au sujet de l’excrétion de Choragon dans le lait.
4.7 Effets sur l’aptitude à conduire des véhicules et à utiliser des machines
On n’a pas conduit d’études évaluant les effets sur l’aptitude à conduire et à utiliser des machines.
Cependant, il est peu probable que Choragon ait une influence sur l’aptitude de la patiente à conduire et à
utiliser des machines.
4.8 Effets indésirables
Données MedDRA des
classes de systèmes
d’organes
Très fréquent
( ≥ 1/10)
Fréquent
(≥ 1/100 et <1/10)
Peu fréquent
(≥1/1000 et < 1/100)
Affections du système
nerveux
céphalées
Affections gastro-intestinales nausées, douleur
abdominale,
vomissements
diarrhée
Affections de la peau et du
tissu sous-cutané
exanthème, acné
vulgaire
Affections endocriniennes gynécomastie *
Troubles du métabolisme et
de la nutrition
rétention hydro-
électrolytique
Troubles généraux et
anomalies au site
d’administration
réactions à l’endroit
d’injection
douleur au site
d’injection
Affections des organes de
reproduction et du sein
SHSO léger ou modéré SHSO sévère
Affections psychiatriques dépression, irritabilité,
agitation
* Données de littérature rapportées chez les adolescents de sexe masculin
On peut observer une augmentation de la taille du pénis et des érections dues à une augmentation de la
sécrétion de testostérone provoquée par l’induction, et/ou des modifications prolifératives au niveau de la
prostate.
5/8
 6
6
 7
7
 8
8
1
/
8
100%