CAT Dyspnee chez le sujet age

Dyspnée chez le sujet âgé
Dr A.KHELIFA , avril 2009
Définition.
La dyspnée est définie comme une sensation subjective de difficulté à respirer, les étiologies sont peu
différentes de celles du sujet jeune mais peuvent être intriquées rendant le diagnostic plus difficile à
établir.
Particularités de la dyspnée du sujet âgé
Les patients âgés semblent moins ressentir la gêne respiratoire occasionnée par une broncho
constriction, ou une baisse de la PaO
2
, par exemple, ils semblent également moins percevoir un
changement de volume pulmonaire ou de pression intra thoracique. Ces particularités
physiopathologiques sont susceptibles d'expliquer pourquoi les sujets âgés se plaignent plus rarement
d'une dyspnée que les sujets plus jeunes, malgré une atteinte pulmonaire parfois sévère et/ou évoluant
depuis plusieurs jours.
Physiopathologie
Les mécanismes physiopathologiques de la dyspnée sont complexes et plusieurs théories sont
proposées. La plus classique repose sur la perception consciente de l'inadéquation au niveau des
muscles respiratoires périphériques, entre leur tension issue de la commande centrale et leur longueur
reflet de l'efficacité de leur contraction un autre mécanisme physiopathologique évoqué est que la
dyspnée pourrait être un déséquilibre entre l'activation de la commande inspiratoire centrale (signal
activateur) et les mouvements ventilatoires (mécanisme inhibiteur).
Démarche diagnostic
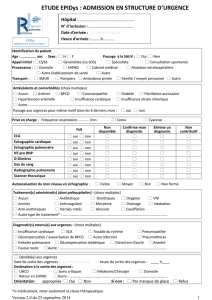
Anamnèse :
il précise
• Antécédents du patient : Tabac, M cardiovasculaire, pleuro pulmonaire surtout BPCO
emphysème cyphoscoliose, lobectomie, radio thérapie, séjour en sanatorium, exposition
professionnelle
• Moment et circonstances de survenue : nocturne, diurne, à l’effort, au repos…
• Prise récente d’un médicament notamment B bloquant, sédatif ? …
• Arrêt d’un médicament a visé cardiaque ?
• Les caractéristiques de la gêne respiratoire de type inspiratoire ou expiratoire, sur les signes
associés notamment notion de douleurs thoracique, fièvre, cyanose toux, d’hémoptysie,
d’angoisse
Orientation étiologique en fonction de l’anamnèse:
• Gêne inspiratoire : Obstacle laryngé, corps étranger.
• Gêne expiratoire : Asthme, BPCO, Asthme cardiaque ;
• Apparition nocturne : OAP, Asthme, BPCO.
• À l’effort : insuffisance cardiaque ;
• Lors d’un repas : fausses route, corps étranger .
• Immobilisation, alitement : Embolie pulmonaire.
• Douleurs thoraciques : Pleurésie, pneumothorax, embolie, IDM, Angor, PFLA.
• Syndrome fébrile : PFLA, BPCO.
• Notion d’une chute : Fracture de cote.

Examen clinique :
Inspection :
• Tachypnée : Embolie pulmonaire.
• Bradypnée : avec pauses : IR d’origine neurologique : Coma, intoxication.
• Rythme de cheyenes-stockes : Coma, insuffisance cardiaque.
• Rythme de kussmaul : Acidose métabolique.
• Asymétrie thoracique : Epanchement liquidien ou gazeux, Pneumopathie.
Percussion :
• Matité + Diminution des MM vésiculaires : Epanchement, PFLA
• Tympanisme : Pneumothorax, asthme
Auscultation :
• Râles bilatéraux : OAP, broncho-pneumopathie bilatérale
• Râles unilatéraux, ronchus : PFLA (lobe, base)
• Sibilants : Asthme, pseudo-asthme cardiaque
Examens para cliniques utiles
A demander en fonction de l’orientation clinique : NFS, CRP, ionogramme et fonction
rénale, réserve alcaline, gazométrie, D dimères, BNP, Rx P, ECG, écho cardiaque
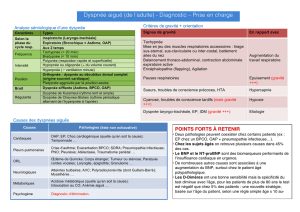
Etiologies :
Causes évidentes :
Affection d’origine iatrogène : En raison de la poly médication rencontrée chez le sujet âgé la recherche
d’une origine iatrogénique doit être systématique
• Pneumopathie huileuse (laxatif huileux)
• Accidents d’hypersensibilité à l’aspirine, sulfamides, nitrofurantoines,…etc
• Crise d’asthmes après prise de B bloquants.
• Infections respiratoires sur immunosuppresseurs (corticoïdes)
• Décompensation d’une insuffisance respiratoire chronique par la prise de sédatifs.
• Infections respiratoires par contamination des aérosols
• Fibrose interstitielles médicamenteuse : cordarone, cyclophsphamides, busulfan)
Décompensation d’une BPCO.
• Tabagisme +++
• Le facteur de décompensation est généralement une infection virale ou bactérienne.
• L’incidence des cas non diagnostiqués est de l’ordre de 6-7%
• Elle peut être secondaire à une tuberculose lointaine.
Décompensation d’une insuffisance cardiaque (gauche)
• Ecart de régime ou de traitement
• Infection systémique, infection pulmonaire
• Poussée hypertensive

• Cause iatrogène [anti arythmiques, inotropes (-)]
• Anémie
• Troubles de rythme ou de conduction
• Embolie pulmonaire
• Abus d’alcool
Asthme.
Prévalence : 6-8% dans la population âgé
Souvent développé avant 60 ans , mais l’asthme tardif est possible
Environ 60% des décès par crise d’asthmes surviennent après 65 ans
Embolie pulmonaire.
• Le diagnostic est souvent fait avec retard car plus difficile à établir que chez l’adulte
• Les signes cliniques,L’ECG, la gazométrie sont présents avec la même fréquence
• La scintigraphie est peu contributive notamment en cas d’antécédents pulmonaires.
• La scintigraphie donne une probabilité intermédiaire dans 80 %.
• En pratique, on réalise une échographie Doppler des membres inférieurs couplée à un dosage
des D-dimères (VPN de 95 %)
• En fin l’angioscanner hélicoïdal thoracique permet le diagnostic positif mais seulement
jusqu’aux artères segmentaires.
Autres causes plus rares
• Corps étrangers
• Epanchements
• Etat de choc et acidose métabolique
• Anxiété
Cause non évidente :
Dans certains cas le tableau clinique ne permet pas d’évoquer un diagnostic précis
Notamment si les causes sont intriquées, il convient dans ce cas là s’aider par des examens de
débrouillage.
• La première cause à éliminer est la décompensation cardiaque gauche, à l’aide d’un test
thérapeutique, on utilise une dose progressive de Furosémide : 20-40 mg en IVD. en l’absence
de contres indications. Le test est positif en cas d’amélioration de la dyspnée.
• Le dosage de la BNP est intéressant si la valeur est en dehors de la sone grise ( 200-500).
• En cas de fièvre une antibiothérapie empirique doit être tentée.
• En cas de doute sur un bronchospasme ; un aérosol à base de b mimétiques peut améliorer les
symptômes
•
Traitements symptomatiques en urgence
• Oxygénothérapie adaptée au masque (FI 02 nécessaires pour obtenir une saturation
transcutanée en oxygène 92 %)
• Position semi assise ou de confort respiratoire.
• Prévenir et soulager l'encombrement par une kinésithérapie douce.
• Préserver un espace suffisant autour du patient.
• Réassurance du patient et de son entourage par une présence régulière et apaisante.
Traitement étiologique dépendra de la cause

Conduite à tenir
1
/
4
100%