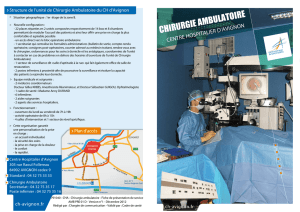
Centre Clinical Soyaux

Monographie
Ensemble
pour le développement de la chirurgie ambulatoire
Mai 2013
Centre clinical (Soyaux)

© Haute Autorité de Santé / ANAP – Mai 2013
Le document source de cette synthèse est téléchargeable sur
www.has-sante.fr et sur www.anap.fr
Haute Autorité de Santé
2, avenue du Stade de France – 93218 Saint-Denis La Plaine Cedex
Tél. : +33 (0)1 55 93 70 00 – Fax : +33 (0)1 55 93 74 00
Agence Nationale d’appui à la performance
des établissements de santé et médico-sociaux
23 avenue d’Italie – 75013 Paris
Tél. : +33 (0)1 57 27 12 00 – Fax : +33 (0)1 57 27 12 12

GE Healthcare Performance Solutions
Centre Clinical Soyaux
Monographie réalisée dans le cadre du benchmark
des 15 établissements de santé les plus performants
et représentatifs
Experts ANAP : Pr Claude Ecoffey, Dr Alain Delbos
ANAP : Dr Gilles Bontemps, Dr Christian Espagno
Consultant GE Healthcare : Mme Stéphanie Aftimos
Dates de visite : 6 juin, 27 juin, 24 juillet, 11 septembre 2012

2
Sommaire
1 Synthèse générale .............................................................................................................. 6
2 Structure de base ................................................................................................................ 7
2.1 Configuration architecturale de l’UCA .......................................................................... 7
2.1.1 Accès .................................................................................................................... 8
2.1.2 Modalité d’accueil ................................................................................................. 8
2.1.3 Circuit patient ........................................................................................................ 9
2.1.4 Typologie de l’hébergement .................................................................................10
2.1.5 Niveau de confort hôtelier et de sécurité des soins ..............................................11
2.1.6 Proximité avec le bloc ..........................................................................................11
2.2 Mutualisation avec d’autres prises en charge ..............................................................11
2.3 Horaires d’ouverture ...................................................................................................11
2.4 Organisation des horaires du personnel ......................................................................12
2.5 Informatique ................................................................................................................12
2.6 Documents utilisés dans l’unité ...................................................................................12
3 Parcours Patient ................................................................................................................13
3.1 Vue schématique des parcours patients .....................................................................13
3.2 Pré-hospitalisation ......................................................................................................13
3.2.1 Consultations .......................................................................................................13
3.2.2 Programmation dans les lits de l’UCA ..................................................................13
3.2.3 Sécurisation de l’arrivée du patient ......................................................................14
3.2.4 Admission ............................................................................................................14
3.2.5 Gestion des urgences ..........................................................................................15
3.3 Pré-opératoire .............................................................................................................15
3.3.1 Organisation des horaires d’arrivée du patient .....................................................15
3.4 Articulation avec le bloc opératoire .............................................................................15
3.4.1 Organisation des vacations ..................................................................................15

3
3.4.2 Programmation du bloc opératoire .......................................................................16
3.4.3 Ordonnancement .................................................................................................16
3.4.4 SSPI ....................................................................................................................16
3.4.5 Brancardage ........................................................................................................17
3.5 Post-opératoire ...........................................................................................................17
3.5.1 Fluidité de la sortie ...............................................................................................17
3.5.2 Capacité à mettre en œuvre des rotations ...........................................................18
3.5.3 Sécurisation du post-hospitalisation .....................................................................18
3.5.4 Compte-rendu d’hospitalisation ............................................................................19
3.5.5 Gestion des replis ................................................................................................19
3.6 ‘Post-hospitalisation ....................................................................................................19
3.6.1 Appel J+1.............................................................................................................19
3.6.2 Gestion de la PDS ...............................................................................................19
3.6.3 Suivi post-hospitalisation .....................................................................................20
3.6.4 Lien ville-hôpital ...................................................................................................20
4 Convictions et pratiques .....................................................................................................21
4.1 Conviction des médecins ............................................................................................21
4.2 Développement du recrutement ..................................................................................21
4.3 Evolution des pratiques d'anesthésie ..........................................................................22
4.4 Evolution des pratiques de chirurgie ...........................................................................22
5 Stratégie de développement et conduite du changement ...................................................23
5.1 Stratégie de développement .......................................................................................23
5.2 Gestion des lits ...........................................................................................................23
5.3 Potentiel ......................................................................................................................24
5.4 Facteurs médico-économiques ...................................................................................24
6 Management de l’unité .......................................................................................................26
6.1 Equipe de management ..............................................................................................26
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%