Mécanismes de la continence et de l`incontinence

755
Chapitre III
Mécanismes de la continence et de l’incontinence
Cadres nosologiques
L'ensemble vésico-sphinctérien a une double
fonction : contenir l'urine entre les mictions et l'expul-
ser sans effort lors de la miction.
La continence peut se concevoir de façon simple,
comme le résultat d'un équilibre de pression entre
l'urèthre et la vessie. Elle est maintenue tant que la
pression intra-uréthrale dépasse la pression dans la
vessie ; cet équilibre s'inversant lors de la miction. Au
contraire, l'incontinence survient quand les forces
d'expulsion dépassent les forces de retenue, ce qui
nécessite que la pression intra-vésicale dépasse la
pression intra-uréthrale.
Cet équilibre met en cause des rouages complexes au
niveau de l'appareil vésico-sphinctérien. C'est dans la
connaissance de son anatomie, de sa structure et du
contrôle neurologique de son fonctionnement qu'on
pourra trouver les bases nécessaires à la compréhen-
sion des mécanismes possiblement en cause dans la
survenue d'une incontinence urinaire.
Ces notions fondamentales justifient un rappel pour
resituer le problème dans son contexte.
I. STRUCTURE DE L'ENSEMBLE
VESICO-SPHINCTERIEN
Des composantes différentes pourtant très solidaires
sont impliquées dans le maintien de la continence uri-
naire. Leur structure et leur rôle nous conduisent à dis-
socier :
• le détrusor
• la base vésicale et le trigone
• le col vésical
• l'urèthre et son sphincter.
1. Le détrusor
C'est la portion mobile de la vessie. On y décrit tradi-
tionnellement trois couches. En fait, sa structure est
plexiforme, finalement bien adaptée à ses caractéris-
tiques fonctionnelles s'agissant de la réduction de son
volume dans toutes ses dimensions lors de la miction
[23].
En arrière, quelques fibres longitudinales externes
s'étendent jusqu'à la paroi antérieure du vagin, et en
avant quelques autres participent à la constitution des
ligaments pubo-vésicaux.
Au plan histologique, le tissu musculaire lisse est mêlé
à du collagène et à du tissu élastique. C'est l'interac-
tion de ces différents éléments qui définit les proprié-
tés visco-élastiques de la paroi vésicale.
2. La base vésicale et le trigone
Sa structure est complexe et a donné lieu à des des-
criptions variables et à des interprétations diff é r e n t e s
quant à son rôle possible dans les mécanismes de la
continence [29, 59]. Les fibres musculaires adoptent
ici une disposition plus nette en trois couches superpo-
sées convergeant vers l'orifice uréthral (Figure 1).
• Les fibres circulaires du plan moyen sont disposées
autour de l'orifice uréthral en anneaux concentriques
asymétriques plus étendus en arrière qu'en avant. Ces
fibres sont denses ; elles constituent l'armature de la
base et s'orientent obliquement en bas et en avant.
• La couche externe est constituée de fibres longitudi-
nales qui entourent la base de la vessie et qui se
regroupent en faisceaux plus ou moins denses :
Figure 1 : Architecture de la base vésicale (d'après
JUSKIEWENSKI) [33].

756
- en avant, le faisceau longitudinal antérieur s'étend
du sommet de la vessie jusqu'à la région du col. Il
s'insére sur l'arc pré-cervical de Gil Vernet qui est une
condensation des faisceaux antéro-latéraux s'unissant
en avant de la ligne médiane et du col vésical.
- en arrière, le faisceau longitudinal postérieur est
l a rge, fixé dans le septum urétro-vaginal, recou-
vrant en dehors les fibres circulaires du trigone pro-
fond. De nombreuses fibres se prolongent dans la
paroi de l'urètre. Les faisceaux postéro-latéraux
s'étendent de part et d'autre du faisceau longitudinal
postérieur et s'enroulent ventralement pour
rejoindre l'arc pré-cervical de Gil Vernet et former
l'anse du détrusor.
• Les fibres longitudinales de la couche interne parti-
cipent en arrière à la formation du trigone superfi-
ciel. Ces fibres sont une émanation de la musculatu-
re urétérale. Elles s'étalent pour former un anneau
qui entoure la lumière du col vésical constituant
l'anse du trigone. Quelques unes se prolongent dans
la paroi de l'urèthre en aval du col vésical.
Cette disposition architecturale est à la base de la
théorie mécanique de Hutch [29] attribuant à la
région du col vésical un rôle de sphincter. Le col vési-
cal se trouve pris entre deux systèmes antagonistes
(Figure 2) :
• d'une part, les fibres circulaires moyennes tractant
en avant ;
• d'autre part, l'anse du détrusor ouverte en arrière.
Ce sont alors les modifications anatomiques engen-
drées lors de la miction par la contraction des fibres
longitudinales externes et internes qui permettent l'in-
fundibulisation, mécanisme nécessaire à l'ouverture
du col vésical, renforcé ensuite par la contraction des
fibres circulaires (Figure 3).
Mais des réserves sont à faire vis-à-vis du rôle
sphinctérien de ce mécanisme d'anses musculaires
lisses travaillant en direction opposée. En effet, s'agis-
sant de fibres détrusoriennes se contractant lors de la
miction, elles devraient aboutir dans ces circonstances
à fermer le col donc à empêcher la miction. Une
hypothèse serait que l'innervation de la base soit dif-
férente du reste de la vessie autorisant alors une
action synergique entre le dôme et la base.
Le trigone :
Le trigone est cette zone triangulaire à la face postérieu-
re de la vessie comprise entre les orifices urétéraux et le
méat uréthral. Il est constitué de deux parties distinctes :
• le trigone profond correspond à la partie postéro-
inférieure du détrusor proprement dit ;
• le trigone superficiel le recouvre. Il est morphologi-
quement différent, composé de faisceaux musculaires
de petit diamètre en continuité avec ceux des uretères,
et avec le muscle lisse de l'urèthre proximal.
3. Le col vésical
Le muscle lisse dans cette région est histologiquement,
histochimiquement et pharmacologiquement distinct du
reste du détrusor [23]. Ses caractéristiques en font une
unité fonctionnelle spécifique dont la structure est diff é-
rente chez l'homme et chez la femme. Chez la femme,
la majorité des faisceaux musculaires, qui sont ici de
petit diamètre, s'étendent obliquement et longitudinale-
ment dans la paroi de l'urèthre. Si bien qu'il n'y a pas à
cet endroit de structure pouvant correspondre à un
authentique "sphincter lisse" au sens anatomique. Mais
son innervation rend compte de possibilités qui rendent
cette région apte à jouer le rôle qu'on lui connaît dans la
continence (voir page @).
Figure 2 : Schéma de la plaque basale selon Hutch
[30] : 1 : anse du détrusor ; 2 : trigone profond ; 3 : urè -
thre ; 4 : fibres circulaires moyennes.
Figure 3 : Théorie de la plaque basale selon HUTCH
[30] : A : Phase de remplissage ; B : Phase de vidange.

757
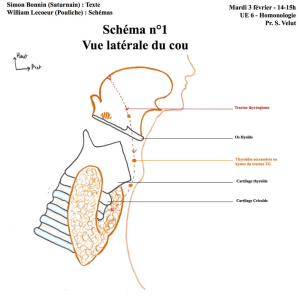
4. L’urèthre et son sphincter
L'urèthre féminin est une structure tubulaire complexe
pluri-stratifiée de 3 à 5 cm de long. Il commence à l'ori-
fice uréthral interne et s'étend en avant et en bas, enfon-
cé dans la paroi antérieure du vagin, derrière la symphy-
se pubienne, en faisant un angle de 90 à 100 degrés
avec la base vésicale. En dehors du passage de l'urine,
ses parois sont au contact et sa lumière virtuelle.
Le sphincter strié entoure les éléments musculaires
lisses constitués de fibres circulaires et longitudinales
en continuité avec la vessie ; la sous muqueuse compri-
se entre le muscle lisse et la muqueuse qui borde la
lumière est particulièrement riche en éléments vascu-
l a i r e s .
a) Le sphincter strié proprement dit ou sphincter strié
para-uréthral intra-mural est anatomiquement distinct
du muscle strié péri-uréthral adjacent.
Il est constitué de fibres disposées circulairement en
anneaux entourant complètement l'urèthre dans la
portion proximale. Ce manchon est plus épais dans le
tiers moyen de l'urèthre.
Dans la portion distale, ces anneaux incomplets, en
forme de demi-cercle ouvert en arrière, se prolongent
par deux bandes de muscles striés, l'une sur les faces
latérales du vagin : c'est le muscle uréthro-vaginal,
l'autre s'insérant au niveau de la branche ischio-
pubienne : c'est le compresseur de l'urèthre.
Les fibres musculaires formant le sphincter strié para-
uréthral sont toutes des fibres lentes [24]. Cette struc-
ture est bien adaptée à maintenir le tonus de la paroi
uréthrale de façon prolongée. La contraction du
muscle strié étrangle la portion supérieure de l'urèthre
et comprime le tiers distal. C'est un mécanisme de
réserve important pour la continence dans certaines
circonstances qui nécessite une élévation rapide et
courte de la résistance uréthrale [62] (Figure 4 et 5).
Figure 4 : Eléments du sphincter strié para-uréthral.
Figure 5 : Disposition des éléments du sphincter strié para-uréthral.
Trigone
Vagin
Vessie
Vagin
Paroi vaginale
Branche ischio-
pubienne
Compresseur de
l’urèthre
Muscle uréthro-
vaginal
Sphincter strié
Muscle uréthro-vaginal
Compresseur de l’urèthre
Anse du
détrusor

758
b) La musculature lisse s'étend sur toute la longueur de
l'urèthre. Bien qu'en continuité avec le col vésical, elle
présente des caractéristiques propres. Les fibres circu-
laires externes sont peu développées et inégalement
réparties : rares au-dessous du col, elles constituent un
anneau plus important à hauteur du sphincter strié. La
majorité des fibres sont orientées obliquement et longitu-
dinalement et se retrouvent au niveau de la couche inter-
ne. Les faisceaux musculaires lisses uréthraux se termi-
nent dans le tissu adipeux sous cutané entourant le méat.
c) L'épithélium de recouvrement est hormono-sensible.
Il repose sur une sous-muqueuse qui contient un abon-
dant plexus vasculaire que BE R K O W [4] compare aux
corps spongieux de l'homme. Ce plexus est constitué de
volumineux sinus veineux et shunts artérioveineux sus-
ceptibles de se vider lorsque la pression dans l'urèthre
augmente ou lorsque la musculature uréthrale se
contracte. Leur développement est favorisé par l'impré-
gnation oestrogénique ; l'atrophie de ces plexus à la
ménopause est réversible sous oestrogénothérapie.
d) Le support de l'urèthre : sa place dans le mécanis -
me sphinctérien
La partie médiane du releveur de l'anus (faisceau pubo-
coccygien) est en rapport avec les parois de l'urèthre. Elle
constitue la musculature striée péri-uréthrale dont les
relations avec le sphincter para-uréthral ont donné lieu à
des descriptions variables [12]. Ces fibres para-uréthrales
comportent un mélange de fibres rapides et lentes.
Le diaphragme pelvien joue un rôle important dans la
continence en apportant une force occlusive supplémen-
taire sur les parois de l'urèthre particulièrement en cas
d'augmentation de la pression abdominale (toux, éter-
nuements). Cette force occlusive uréthrale chez la
femme est maximum au niveau immédiatement infé-
rieur à la pression uréthrale maximum générée par le
sphincter strié. Ainsi, en plus de supporter les viscères
pelviens, les parties péri-uréthrales du releveur jouent
un rôle actif important dans les mécanismes uréthraux
qui maintiennent la continence à l'effort (voir page P.
7 6 1 ) .
5. Contrôle neuro l o g i q u e
Le fonctionnement harmonieux de ces différentes struc-
tures est dépendant d'un contrôle neurologique adapté.
Les spécificités du bas appareil urinaire associant une
musculature lisse et une musculature striée impliquent
une double innervation, à la fois végétative et soma-
tique. Il est à l'heure actuelle bien établi que le sympa-
thique contrôle la phase de remplissage de la vessie
alors que le parasympathique joue un rôle essentiel dans
la phase de vidange ; le système nerveux somatique
n'intervient quant à lui que sur l'activité de la muscula-
ture du plancher pelvien et sur le sphincter strié externe,
encore que celà soit discuté. Cette situation est unique
dans l'économie.
A - IN N E R VAT I O N D E L A V E S S I E E T D E L'
U R È T H R E
(Figure 6)
Figure 6 :
Innervation de la vessie et de l‘urètre.
A- Les centres nerveux: a) centre sympathique dorso-lombaire; b) centres sacrés (parasympathique et somatique); c) centre du tronc
cérébral ; d) aire septale (système limbique) ; e) centrefrontal détrusorien ; d) centre frontal dusphincter strié; g) couches optiques
(thalamus) B- Voies sensitives, somato-motrices et viscéro-motrices. C-Système nerveux périphérique: I) plexus hypogastrique
supérieur ; 2) nerfs hypogastriques ; 3) plexus hypogastrique inférieur; 4) nerfs érecteurs (ou splanchniques pelviens) ; 5) plexus hon-
teux ; 6) nerf pudendal (ou honteux internes). D’après Buzelin JM, Neuro-urologie, Paris.
AB C

759
1. La sensibilité et ses voies
Les récepteurs sont nombreux dans la muqueuse, la
sous-muqueuse et les couches musculaires lisses de la
vessie et de l'urèthre. Les baro et tenso-récepteurs
annexés aux muscles lisses transmettent leur influx
via les nerfs pelviens (P ) vers la corne postérieure de
la moelle sacrée.
Les récepteurs sensibles à la température et à la dou-
leur sont essentiellement concentrés dans la région du
col et du trigone. Les influx sont transmis par les
nerfs hypogastriques ( ) vers la corne postérieure de
la moelle dorso-lombaire d'où ils font synapse. Cer-
taines voies s'arrêtent dans les centres réflexes ;
d'autres poursuivent leur course jusqu'aux centres
supérieurs où la sensibilité est perçue consciemment.
2. Les voies motrices
Les fibres efférentes sympathiques ( ) et parasympa-
thiques (P ) cheminent vers la vessie et l'urèthre via
respectivement le nerf hypogastrique et les nerfs pel-
viens.
• Les fibres sympathiques ( ) dérivent des deux der-
niers segments dorsaux et des deux premiers seg-
ments lombaires ; elles traversent les ganglions
sympathiques lombaires latéro-vertébraux et rejoi-
gnent le plexus hypogastrique supérieur qui se divi-
se en deux contingents droit et gauche et se jette à
la partie supérieure du plexus hypogastrique infé-
rieur.
• Les éléments parasympathiques (P ) sont issus des
segments S2 à S4. Ils empruntent le trajet des nerfs
pelviens et rejoignent le plexus hypogastrique infé-
rieur ou plexus pelvien.
• Cette lame saggitale en rapport avec les faces laté-
rales du rectum, des organes génitaux profonds et
de la vessie, est donc constituée par une imbrication
des éléments du système sympathique ( ) et para-
sympathique (P ). Cette situation modifie le sché-
ma classique selon lequel les fibres post-ganglion-
naires du système sympathique sont longues après
avoir fait relais dans les ganglions végétatifs para-
vertébraux alors que celles du système parasympa-
thique sont courtes, les ganglions végétatifs étant
situés à proximité immédiate de l'organe cible.
En effet, il existe au contact de la vessie des ganglions
dans lesquels les systèmes sympathiques ( ) et para-
sympathiques (P ) établissent des contacts. Les neu-
rones parasympathiques du plexus vésical fournissent
l'innervation motrice cholinergique de la musculature
vésicale et de l'urèthre. Ils reçoivent des influx pré-
ganglionnaires des axones cholinergiques (excita-
teurs) ; mais ils peuvent aussi recevoir des influx de
fibres nerveuses terminales adrénergiques possible-
ment inhibitrices. Ainsi se trouvent créées les condi-
tions d'une interaction et les possibilités d'un contrôle
mutuel entre les deux systèmes sympathique ( ) et
parasympathique (P ) (système court d'Elbadawi)
[19].
3. Innervation intrinsèque
La densité et la représentation des fibres nerveuses
autonomes sont variables dans les différentes parties
du bas appareil urinaire. La vessie est abondamment
pourvue en fibres nerveuses qui forment un plexus
dense parmi les cellules musculaires lisses du détru-
sor. La majorité de ces fibres sont de nature choliner-
gique. L'innervation adrénergique est par contre très
clairsemée et semble plus en rapport avec les vais-
seaux qu'avec les cellules musculaires [23].
Au niveau du col vésical chez la femme, il y a relati-
vement peu de nerfs adrénergiques, contrairement à
ce qui se passe chez l'homme ; les fibres choliner-
giques sont ici encore bien représentées, mais leur
signification reste incertaine.
Enfin, au niveau de l'urèthre, le muscle lisse est asso-
cié à relativement peu de nerfs adrénergiques, mais
reçoit une innervation parasympathique (P ) choli-
n e rgique étendue semblable à ce qui se passe au
niveau du détrusor (Figure 7).
D'un point de vue fonctionnel, il est maintenant
bien établi que le système nerveux végétatif agit sur
le muscle lisse par l'intermédiaire de neurotransmet-
teurs et que c'est la répartition des récepteurs au sein
Figure 7 : Répartition des fibres nerveuses autonomes
au niveau du bas appareil urinaire.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%