Coroscanner en pratique : mise au point

MISE AU POINT
22 | La Lettre du Cardiologue • n° 446 - juin 2011
Coroscanner en pratique :
mise au point
Multislice coronary tomography: state of the art
A. Bellemain-Appaix*, J.P. Batisse*
* Institut de cardiologie, centre hospi-
talo-universitaire Pitié-Salpêtrière,
université Paris-6, Inserm CMR937,
Paris.
L
e scanner coronaire multibarrette a connu un
essor rapide au cours des dernières années,
principalement lié aux progrès techniques
réalisés, qui limitent l’irradiation et améliorent
les performances diagnostiques de l’examen.
De nombreuses publications ont permis de mieux
préciser sa place dans l’arsenal diagnostique dont
on dispose aujourd’hui, et elles ont rendu possible
l’élaboration de recommandations conjointes de la
Société française de cardiologie (SFC) et de la Société
française de radiologie (SFR) sur les indications
reconnues et les non-indications, l’encadrement
médico-technique, la réalisation et l’interprétation
des données (1, 2). Dans tous les cas, il reste un
examen purement anatomique qui devra s’intégrer
dans une discussion médicale raisonnée et adaptée
à chaque patient.
Aspects techniques
L’équipement en coroscanner est soumis à une
autorisation renouvelable tous les 5 ans, et il est
évalué annuellement par les agences régionales de
l’hospitalisation. Il doit être utilisé dans un envi-
ronnement adapté : système de synchronisation
ECG, consoles d’acquisition et de post-traitement,
systèmes d’archivage, injecteur bi- ou triphasique
de produit de contraste iodé – bolus de produit de
contraste puis lavage à 50 % dilué avec du sérum
physiologique ± lavage final au sérum pur afin de
laver les cavités droites –, reprographe et graveur
CD, chariot d’urgence et défibrillateur.
La réussite de l’examen dépend de plusieurs para-
mètres : le patient, la machine, l’acquisition des
images, l’irradiation et la reconstruction des images.
Le patient
Le poids, le degré de calcifications coronaires et
la fréquence cardiaque (FC) du patient sont les
facteurs limitants. Il est nécessaire que celui-ci ne
consomme pas d’excitants (café) dans les 12 heures
qui précèdent l’examen et qu’il ait une fonction
rénale correcte (clairance de créatinine supérieure
à 30 ml/mn). Les arythmies soutenues restent une
contre-indication tout comme la grossesse et l’al-
lergie vraie aux produits de contraste. L’examen doit
être expliqué au patient, qui doit être entraîné aux
tests d’apnée (encadré I). Les bêtabloquants et les
bradycardisants sont maintenus et complétés en
cas de FC supérieure à 70 bpm par un bêtabloquant
(aténolol 100 mg per os 1 heure avant l’examen ou
5 mg en intraveineuse lente sur la table d’examen).
La machine
L’objectif est l’obtention d’une visualisation
complète, rapide et nette du réseau coronaire en
minimisant l’irradiation du patient. Pour cela, le
Critères de sélection
des patients
1. Pas de prise d’excitants, jeûne non obliga-
toire, continuer les bêtabloquants
2. Rester immobiles
3. Maintenir une apnée de 8 à 12 s
4. Pas d’allergie aux produits de contraste
5. Lever possible des bras au-dessus de la
tête
6. Voie d’abord veineuse (18 G) au pli du
coude
Coroscanner difficile
ou contre-indiqué
1. Rythme irrégulier (FA, flutter, extrasystoles
auriculaires et ventriculaires, bloc auriculoven-
triculaire)
2. Insuffisance rénale (Cl < 30 ml/mn), myélome
multiple
3. Obésité morbide (IMC > 40 kg/m²)
4. FC > 75 bpm malgré bathmotropes –
5. Grossesse (contre-indication)
6. Problèmes d’audition
Encadré I. Sélection des patients et contre-indications du coroscanner.

Figure 1. Mode d’acquisition prospectif (séquentiel, à gauche) ou rétrospectif (hélicoïdal spiralé, à droite).
La Lettre du Cardiologue • n° 446 - juin 2011 | 23
Points forts
»
Le scanner coronaire est une technique morphologique irradiante mais dont les progrès techniques
permettent de lui donner une place dans l’arbre diagnostique du dépistage de coronaropathie.
»Dans tous les cas, ses limites techniques doivent être connues, tout comme son utilisation privilégiée
chez les patients à risque coronaire faible à intermédiaire (forte valeur prédictive négative).
»
La réalisation du score calcique doit être envisagée dans le premier temps de l’examen, afin de reclasser
certains patients et de guider le reste de l’examen.
»
L’arrivée prochaine d’une analyse de flux par coroscanner (correlée à la FFR) devrait ajouter une analyse
fonctionnelle (retentissement hémodynamique des sténoses) à l’étude morphologique.
Mots-clés
Scanner coronaire
Valeur diagnostique
Irradiation
Score calcique
Highlights
»
Multislice coronary tomo-
graphy (MSCT) is an anato-
mical and irradiant exam but
for which recent technical
progress give him a place in
the diagnostic tree for coronary
artery disease screening.
»
Nonetheless, its technical
limits must be known as its
preferential use in low to
intermediate coronary risk
patients (high negative predic-
tive value).
»
Calcium score should be
done first to reclassify some
patients and to guide the rest
of the exam.
»
Imminent arrival in current
practice of the flow analysis
by MSCT (correlated to FFR)
should add a functional analy -
sis (hemodynamic significance
of a stenosis) to the morpho-
logical study.
Keywords
Multislice coronary
angiography
Diagnostic value
Irradiation
Calcium score
coroscanner doit posséder au moins 16 détecteurs,
seuil à partir duquel la valeur diagnostique est
reconnue comme suffisante. La résolution spatiale
dépend de l’épaisseur et de la sensibilité des détec-
teurs, de la charge administrée par le tube (de 400
à 600 mAs en moyenne), de l’épaisseur de coupe
(0,5 à 0,7 mm) et des champs de vue. La résolu-
tion temporelle dépend de la vitesse de rotation du
tube (temps de rotation de 0,35 à 0,40 s pour une
acquisition monosegmentaire) et de la segmentation
(la plurisegmentation permet d’utiliser des images
redondantes à chaque cycle en cas de FC supérieure
à 70 bpm). La résolution en contraste dépend du
voltage (80 à 120 kV) et du rehaussement coronaire.
L’acquisition des images
Les paramètres kV et mAs sont adaptés au poids et
à la morphologie du patient : abaissés chez le sujet
mince, ce qui diminue l’irradiation et améliore le
contraste (absorption plus élevée de l’iode à bas kV).
La synchronisation à l’ECG peut être prospective –
mode séquentiel si la FC est inférieure à 65 bpm :
une hélice à chaque avancée de table (mode “step-
and-shoot”) –, ou rétrospective – acquisition héli-
coïdale continue avec reconstruction synchronisée
rétrospective sur l’ECG –, (figure 1). Cette dernière
est plus irradiante mais elle est obligatoire si la FC
est supérieure à 65 bpm. Un logiciel de modulation
de dose est alors nécessaire (pleine dose en diastole,
temps de remplissage et d’immobilité coronaire maxi-
maux, et dose réduite de 80 % sur les autres temps
du cycle). Le champ d’acquisition doit être réduit au
minimum nécessaire à l’étude souhaitée (plus grand si
pontages). Le bolus de contraste (60 à 90 ml, concen-
tration 350 à 400 mg d’iode/ml, débit de 4 à 6 ml/s
sur cathlon gris ou vert aux plis du bras) est détecté
de façon manuelle ou automatique à son arrivée dans
le tronc de l’artère pulmonaire. Le patient doit réaliser
une apnée de 4 à 8 s lors de l’acquisition.
L’irradiation
La maîtrise de la dose administrée doit être l’une
des principales préoccupations de l’opérateur.
Les progrès techniques, le contrôle du champs
d’acquisition, des mAs et des kV, l’acquisition pros-
pective et la modulation de dose ont permis une
nette régression des doses, moindres que pour la
coronarographie (coronarographie diagnostique :

Coroscanner en pratique : mise au point
MISE AU POINT
Figure 2. Phases d’immobilité maximale des coronaires selon la fréquence cardiaque.
Phase
mésodiastolique
Phase télésystolique
24 | La Lettre du Cardiologue • n° 446 - juin 2011
3 à 10 mSv, acquisition rétrospective 8 à 16 mSv,
avec modulation de dose 4 à 10 mSv, acquisition
prospective 2 à 6 mSv, 1 mSv avec le mode Flash de
Siemens® si FC < 60 bpm). La radioprotection est
assurée de façon contractuelle classique.
La reconstruction des images
L’étape essentielle est le choix de la phase de remplis-
sage maximal des coronaires et d’immobilité des
structures cardiaques, le plus souvent obtenue en
diastole (60 à 80 % du cycle cardiaque). Dans un quart
des cas, et d’autant plus si la FC est supérieure à
75 bpm, la meilleure phase est “systolique” (30 à
40 % du cycle), principalement pour la coronaire
droite (figure 2). Les reconstructions sont ensuite
largement assistées par les consoles, qui varient
selon les constructeurs mais qui procèdent toujours
sur un mode volumique (Volume Rendering [VR])
pour l’anatomie globale avant de reconstruire en 3D
l’arbre coronaire et d’analyser chaque vaisseau en
MIP (Maximal Intensity Projection) et en explora-
tion curvilinéaire. La fonction du ventricule gauche
(VG) [volumes, cinétiques segmentaire et globale],
les valves, l’aorte et le péricarde sont également
analysés. Dans tous les cas, l’analyse des structures
extracardiaques accessibles dans le champ d’acquisi-
tion doit être réalisée pour ne pas passer à côté d’une
anomalie “de rencontre” (thorax, artères pulmonaires,
os, seins, etc.) qui s’observe dans 5 % des examens.
Valeur diagnostique du scanner
coronaire
Le caractère anatomique pur et la forte valeur prédic-
tive négative sont les 2 caractéristiques essentielles
du coroscanner, sur lesquelles reposent les indications
actuellement validées de cet examen. Sa sensibilité
(Se), sa spécificité (Spe), ses valeurs prédictives
positive (VPP) et négative (VPN) sont fonction du
nombre de détecteurs, de la probabilité prétest d’at-
teinte coronaire (plus elle est faible, plus la spécifi-
cité et la VPN de l’examen sont bonnes), du vaisseau
étudié (natif, stent, pontage), et selon que l’analyse
est réalisée par patient, par artère ou par segment.
Le tableau résume les valeurs issues des dernières
publications pour chaque cas.
Indications du scanner
cardiaque
Le score calcique
Le score calcique (ou score de quantification du
calcium coronaire) [figure 3] a été introduit dans
les années 1990 par Agatston, qui lui a donné son
nom, et a été adapté du scanner à faisceau d’électrons
au scanner multicoupe employé aujourd’hui. C’est
un examen simple, peu irradiant (0,5 à 2 mSv), sans
injection de produit de contraste, ancien et validé de
façon prospective en termes pronostiques. En effet,
si la quantité de calcium coronaire ne prédit pas la
Tableau. Sensibilité, spécificité, valeurs prédictives positive et négative de l’angioscanner coro-
naire. Les données sont rapportées en fonction du nombre de barrettes, de la probabilité prétest
de la maladie coronaire athéromateuse et de l’analyse par segment ou par patient sur le réseau
coronaire natif, sur les pontages aorto-coronaires et sur les stents.
Se (%) Spe (%) VPP (%) VPN (%)
F. Pugliese et al.
(3)
4 barrettes 57 91 60 90
K. Nieman et al.
(4)
16 barrettes 95 86 80 97
N.R. Mollet et al.
(5)
64 barrettes 99 95 76 100
W.B. Meijboom et al.
(6)
64 barrettes
Probabilité prétest
Forte 98 74 93 89
Intermédiaire 100 84 80 100
Faible 96 88 65 99
J. Abdulla et al.
(7)
64 barrettes
Artères
Natives/segment 86 96 83 97
Natives/patient 98 91 93% 97
PAC 99 96 92 99
Stents 87 96 84 97
PAC : pontage aorto-coronaire ; VPN : valeur prédictive négative ; VPP : valeur prédictive positive ;
Se : sensibilité ; Spe : spécificité.

MISE AU POINT
Figure 3. Score calcique. Logiciel de détection (à gauche) ; tableau de valeur par artère et global (milieu) ; exemple
de plaque calcifiée en analyse de vaisseau (à droite).
1. Douleur thoracique aiguë
# Indications classiques : suspicion d’embolie pulmonaire
(temps d’injection différent), dissection aortique, anévrisme
aortique
# Patient à faible risque, ECG normal, 2 troponines à
6 heures d’intervalle négatives
2. Patients à risque faible ou intermédiaire de maladie coro-
naire, stables
• Test d’ischémie douteux, ininterprétable, ou non réalisable
• Cardiopathie avec bloc de branche gauche
• Bilan de cardiomyopathie dilatée
• Dépistage de la vasculopathie des greffés cardiaques
• Bilan préopératoire : valvulopathie, endocardite, anévrisme
de l’aorte
• Cardiopathie congénitale
3. Complément d’étude du tronc commun
• Doute ou caractérisation d’une lésion du tronc commun
diagnostiquée en coronarographie (calcifications, site,
bifurcation)
• Surveillance de la perméabilité des stents du tronc
commun
4. Échec ou refus de la coronarographie
5. Étude de la perméabilité des pontages coronariens, ou
préopératoire de chirurgie redux : position des pontages
par rapport au sternum
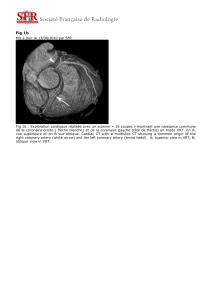
6. Anomalies coronaires spécifiques (naissance anormale,
fistule, anévrisme)
7. Anomalies de cavités cardiaques (thrombus, tumeurs,
malformation, etc.)
8. Anomalies des gros vaisseaux (anévrisme de l’aorte,
tumeurs, etc.)
9. Anomalies du péricarde (épanchement, calcifications,
kyste, etc.)
10. Étude des veines coronaires avant stimulation multisite
11. Étude des veines pulmonaires avant ablation de la
fibrillation auriculaire par radiofréquence
12. Évaluation de l’aorte et des coronaires avant la pose
d’une prothèse aortique percutanée (TAVI)
13. Analyse du myocarde : fonction cardiaque et rehausse-
ment tardif
Encadré II. Indications du scanner cardiaque en
2011, issues des recommandations SFC/SFR 2010 ;
d’après (1).
La Lettre du Cardiologue • n° 446 - juin 2011 | 25
présence de sténoses serrées, elle est associée au
risque d’événements cardiovasculaires de façon
robuste. Un score calcique inférieur à 100 (faible)
permet de confirmer un bas risque cardiovasculaire.
Entre 100 et 400, le risque relatif (RR) d’événements
à 10 ans est de 4,3, et entre 400 et 999, il est de 7,2
(sur des populations de plus de 35 000 personnes) ; la
prévention primaire doit alors être renforcée et un test
d’ischémie est recommandé ; au-delà de 1 000, le RR
est de 10,8, ce qui classe le patient à très haut risque
cardiovasculaire, et l’injection n’est plus recommandée
car la lumière artérielle est mal visualisée du fait d’un
“blooming effect” important (8). Le score calcique
est ainsi un véritable outil d’aide à la stratification du
risque, à la prise en charge et au suivi des patients ; il
permet de reclasser 30 % des patients (changement de
catégorie de risque, le plus souvent vers un plus haut
risque cardiovasculaire). Il a actuellement 2 indica-
tions validées aux États-Unis et en Europe (IIa-IIb B) :
➤
parmi les patients asymptomatiques à risque
de Framingham intermédiaire (10 à 20 % à 10 ans),
il ne doit pas être réalisé chez les patients corona-
riens connus ;
➤
pour une valeur supérieure à 1 000, l’injection
d’iode et la poursuite du coro scanner doivent être
discutées.
L’angioscanner coronaire : indications
et valeurs pronostiques
L’encadré II résume les principales indications coro-
naires et extracoronaires issues des dernières recom-
mandations de 2010, coéditées par la SFC et la SFR.
Les indications du scanner coronaire avec injection
(coroscanner) évoluent dans le temps au gré des
grandes études prospectives qui affinent sa place
dans la prise en charge des patients suspects ou
atteints de pathologie coronaire.

Coroscanner en pratique : mise au point
MISE AU POINT
Figure 4. Triple-ruled-out, d’après (9).
26 | La Lettre du Cardiologue • n° 446 - juin 2011
Seules seront détaillées ci-dessous les indications
coronaires.
La douleur thoracique aiguë
Il est évident que le scanner ne doit pas rentrer dans la
prise en charge des patients à risque cardiovasculaire
intermédiaire ou élevé, qui relèvent d’une prise en
charge classique et urgente en unité de soins inten-
sifs cardiologiques ; le coroscanner est une aide au
diagnostic par sa forte VPN dans les cas de patients
à faible risque avec un ECG normal et 2 troponines à
6 heures d’intervalle négatives. Le “Triple-ruled-out”
est un protocole d’injection avec une acquisition scan-
nographique entre le temps veineux et le temps artériel
qui permet d’éliminer embolie, dissection aortique
et coronaropathie dans un même examen avec une
bonne valeur diagnostique (9) [figure 4] ; cette spéci-
ficité doit être précisée au radiologue avant injection.
Les patients à risque faible ou
intermédiaire de maladie coronaire
stables
Le coroscanner doit, dans ce cadre, être un outil de stra-
tification du risque. Ce groupe de patients comprend :
− les cas d’angors stables ou ayant des douleurs
atypiques avec des tests fonctionnels impossibles à
réaliser ou non contributifs et un ECG ininterprétable ;
− les cas de cardiopathies avec bloc de branche gauche :
le bloc de branche gauche est associé à une surmorta-
lité cardiaque, surtout lorsqu’il est associé à une corona-
ropathie ; une coronarographie est recommandée dans
ce contexte. Le coroscanner offre une alternative fiable
(Se et Spe > 95 %) qui permet, dans ce cas, d’éviter
50 % des coronarographies faites dans cette indication ;
− un bilan de cardiomyopathie dilatée : environ deux
tiers des cardiomyopathies dilatées sont d’origine
ischémique, et l’étiologie en détermine le pronostic et
le traitement ; le coroscanner peut être une alternative
à la coronarographie lorsque l’origine ischémique est
peu probable. Dans ce cas, la fiabilité par patient est
de 95 % avec une VPN de 98 %. Les facteurs limi-
tant sont : un rythme sinusal obligatoire avec une FC
acceptable et l’absence de calcifications massives ;
− un dépistage annuel de la coronaropathie du
greffon chez les patients transplantés cardiaques :
dans ce cadre, le coroscanner a des valeurs diagnos-
tiques correctes comparativement à la coronaro-
graphie et à l’intravasculaire ultrasonore (IVUS)
[Se = 70 % ; Spe = 92 % ; VPP = 89 % ; VPN = 77 %]
malgré des FC parfois élevées chez des patients
au cœur dénervé peu répondeurs aux bêtablo-
quants (10). Pour le traitement endovasculaire et
la suite de la prise en charge, la coronarographie
doit être préférée lorsque des anomalies sont mises
en évidence ;
− un bilan préopératoire : le coroscanner a une bonne
fiabilité dans l’élimination des coronaropathies en
préopératoire de chirurgie valvulaire (Se = 100 % ;
Spe = 92 % ; VPP = 82 % ; VPN = 100 %), toutes
valvulopathies comprises (11). Plus spécifiquement,
il permet d’éviter 80 % de coronarographies “blanches”
en préopératoire de rétrécissement aortique, à condi-
tion de ne pas injecter si le score calcique est supé-
rieur à 1 000, toute interprétation étant alors peu
fiable (12) ; de même, il évite 70 % de coronarographies
en préopératoire d’insuffisance aortique chronique,
avec une VPN de 100 % (13). Le bilan préopératoire
de chirurgie extracardiaque est contestable chez les
patients à risque modéré à élevé, le bénéfice de revas-
cularisation dans ce cas n’étant pas démontré.
Le complément d’étude du tronc
commun gauche
La revascularisation du tronc commun (TC) par
angioplastie a trouvé sa place dans les dernières
recommandations de revascularisation myocardique.
Néanmoins, le diagnostic et le suivi peuvent être déli-
cats compte tenu de la faible sensibilité des tests non
 6
6
 7
7
1
/
7
100%