6.RONEO 2 camille - CORRIGE

Digestif – Fonctions hépatiques
12/03/2014
CLERC Camille L2
Digestif
Pr GEROLAMI SANTANDREA Rene
Relecteur 6
10 pages
Fonctions hépatiques
A. Anatomie
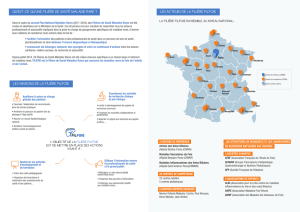
Le foie est situé sous la coupole diaphragmatique essentiellement à droite.
Cet organe a un double apport vasculaire. D'abord par l'artère hépatique et le tronc cœliaque, cela
représente 20% de l'apport sanguin hépatique. Les 80% restants, c'est du sang veineux provenant de la veine porte.
Elle draine le sang provenant de l'abdomen (intestin, pancréas, rate) et fait passer par le foie les nutriments
absorbés dans l'intestin.
L'apport vasculaire représente jusqu'à 25-30% du débit cardiaque dans les phases post-prandiales (retour
veineux intestinal très important).
Le foie est de fait un organe extrêmement vascularisé (image d'une éponge), il absorbe les variations de
débit importantes au niveau du système porte. Dans le foie, le secteur vasculaire représente la moitié du volume
hépatique total.
1/10
Plan :
A. Anatomie
B. Unité fonctionnelle hépatique : sinusoides hépatiques
I. L'hépatocyte
II. Les cellules endothéliales
III. Les cellules étoilées du foie
IV. Les cellules macrophagiques résidentes : cellules de Kupffer
C. Métabolisme glucidique
D. Métabolisme protéique
E. Métabolisme lipidique
F. Traitement des déchets organiques
I. Déchets endogènes
II. Déchets exogènes
G. Secretions biliaires
I. Les acides biliaires
II. Le cycle entéro-hépatique
III. Pathologies associées au métabolisme des acides biliaires
IV. La régulation
H. Rôle du foie dans le métabolisme du fer

Digestif – Fonctions hépatiques
Le sang hépatique est drainé par un autre système veineux : les veines sus hépatiques qui se jettent dans la
veine cave juste avant son abouchement dans l'oreillette droite.
Le foie est également un organe synthétiseur et sécréteur de bile. La bile est sécrétée dans les canaux
biliaires qui sont parallèles aux branches de division de la veine porte. Les canaux fusionnent pour former le canal
hépatique commun sur lequel se branche la vésicule biliaire. Le canal cholédoque s'ouvre dans le deuxième
duodénum au niveau de l'ampoule de Vater. Cet orifice est commun avec le canal pancréatique (de Wirsung). A ce
niveau, il y a le sphincter d'Oddi.
B. Unité fonctionnelle hépatique
Il y a différents types de cellules formant le sinusoïde hépatique qui correspond à l'unité fonctionnelle hépatique.
I. L'hépatocyte
La cellule principale s'appelle l'hépatocyte. C'est une cellule cubique, assez volumineuse et s'organisant en
travées. Les cellules sont alignées et organisées en une structure appelée l'espace porte et une autre appelée la
veine centro-lobulaire. Entre ces travées d'hépatocytes circule le sang provenant des branches de division de la
veine porte qu'on retrouve au sein de l'espace porte et la veine centro-lobulaire qui est la première subdivision du
réseau veineux hépatique aboutissant aux veines sub-hépatiques.
Dans l'espace porte on retrouve également les branches de division de l'artère hépatique.
Toujours dans l'espace porte, une troisième structure correspond aux premières branches des canaux biliaires
(drainant la bile synthétisée par les hépatocytes), qui fusionnent pour donner les canaux hépatiques droit et gauche
puis le cholédoque.
Entre les hépatocytes, au niveau des travées hépatocytaires circule le sang provenant de l'espace porte, le
tout aboutissant aux veines centro-lobulaires.
Les hépatocytes sont des cellules polarisées avec un pôle baso-latéral en relation directe avec les sinusoïdes et donc
avec la circulation sanguine.
Le pôle apical de deux hépatocytes contigus forme le canalicule biliaire où synthétisée la bile. Cela donne une
sorte de maillage 3D où est sécrétée la bile qui est ensuite drainée par les structures biliaires vers les espaces
portes.
2/10

Digestif – Fonctions hépatiques
II. Les cellules endothéliales
Des cellules endothéliales se trouvent entre les travées. Le sang provenant des veines porte et hépatique y
circule. Il n'y a pas de lame basale au niveau des cellules endothéliales. Ces cellules sont dites fenêtrées, il y a des
invaginations cytoplasmiques qui traversent la cellule. Cela permet des communications directes entre le secteur
vasculaire proprement dit et le secteur compris entre les cellules endothéliales et les hépatocytes, c'est l'espace de
Disse.
Le pôle baso-latéral des hépatocytes est en communication directe avec le sang. Le foie est une sorte d'éponge
capable de s'adapter aux apports sanguins quantitativement variables.
III. Cellules étoilées du foie
Ces cellules stellaires se trouvent dans l'espace de Disse. Appelées autrefois cellules d'Ito, elles ont un rôle
essentiellement structural. Elles émettent des prolongements entre les hépatocytes et entre les cellules
endothéliales. Elles servent au maintien de l'architecture du sinusoïde et donc du foie en général.
Elles ont aussi un rôle de stockage des vitamines liposolubles comme la vitamine A.
IV. Cellule macrophagique résidente : Cellule de Kupffer
Lors d'une maladie hépatique (hépatite virale par exemple, toxiques, alcool, médicaments...) il y a libération
de cytokines qui activent les macrophages résidents du foie, qui vont également libérer des cytokines. Le
phénomène majeur dans les maladies hépatocytaires est l'activation des cellules étoilées. Elles changent de
phénotype et deviennent des myofibroblastes. Elles vont acquérir des capacités contractiles et de sécrétion du
collagène (et produits permettant la fibrose du foie) entre les hépatocytes et les cellules endothéliales.
Parallèlement, on a une activation des cellules endothéliales du sinus hépatique qui vont fermer leurs
fenêtres (normalement elles sont ouvertes) et vont sécréter une lame basale. La cytokine qui est particulièrement
impliquée est le TGFβ. La fibrose s'installe dans les sinusoïdes, entre les veines centro-lobulaires et les espaces
portes (ou entre deux veines centro-lobulaires) ce qui forme des nodules d'hépatocytes entourés de fibrose =
nodules de régénération. Ces nodules signent le diagnostic de cirrhose. La fibrose donne un aspect bosselé et dur
au foie. Le foie n'étant plus souple, il ne s'adapte plus aux variations de débit sanguin. Il y a un aspect de
contraction favorisé par les cellules myofibroblastiques, d'où une augmentation de pression dans la veine porte,
c'est ce qu'on appelle une hypertension portale (HTP).
Les conséquences de l'HTP :
–Augmentation du volume de la rate (splénomégalie) qui est directement branchée sur la veine porte par la
veine splénique.
–Développement du réseau de dérivation veineux à partir des branches de la veine porte.
–Reperméabilisation de la veine ombilicale qui relie l'ombilic à la branche gauche de la veine porte. Lorsque
la pression augmente dans la veine porte, la veine ombilicale se revascularise, cela peut parfois entraîner
des saignements (qui se visualisent bien lors d'une échographie) au niveau de l'ombilic.
3/10

Digestif – Fonctions hépatiques
–Ces veines se développant vers l'estomac et l’œsophage, drainées par le système azygos donnent des varices
(veines dilatées) qui circulent derrière la muqueuse œsophagienne. Ces varices peuvent saigner et aboutir à
une hémorragie digestive voire au décès, d'où la gravité de l'HTP. Avant, c'était un mode de décès fréquent
chez les cirrhotiques mais ce n'est plus maintenant le cas grâce aux ligatures de varices.
–Diffusion d'eau et de sels en dehors du système porte dans le péritoine (épanchement péritonéal) avec
formation d'un troisième secteur lors de l'ascite.
C. Métabolisme glucidique.
Le foie a un rôle très important qui a été décrit au XIXe siècle. Il stocke le glucose sous forme de
glycogène dans l'hépatocyte. A partir de ces réserves, il y a libération de glucose si l'organisme en a besoin. Le foie
est également capable de synthétiser du sucre. Le contrôle se fait par voie hormonale.
Le foie répond aux hormones synthétisées par les îlots de Langherans du pancréas :
–l'insuline favorise le stockage sous forme de glycogène
–le glucagon favorise la libération du glucose
Quand la concentration en glucose dans le sinusoïde est haute, les hépatocytes vont stocker et quand elle est basse,
ils vont libérer du sucre. Le rôle du système nerveux autonome est accessoire.
D. Métabolisme protéique.
Synthèse des protéines comme l'albumine qui est la principale protéine plasmatique. Le foie synthétise
également les facteurs de la coagulation. Certains sont procoagulants comme les Vitamine K dépendants (II, VII,
IX, X), facteur V mais aussi des facteurs anticoagulants : Protéine C, protéine S (qui sont aussi vitamine K
dépendants), antithrombine III.
La mesure du taux de prothrombine renseigne sur les facteurs II, VII, IX, X pouvant mettre en évidence une
insuffisance hépatique.
Le facteur qui va permettre de différencier une carence en vitamine K d'une véritable insuffisance hépatique
est la mesure du facteur V, c'est le seul facteur non vitamine K dépendant. Si le dosage en facteur V est à 100%,
c'est que le foie fonctionne correctement et qu'on a une carence en vit K, si le dosage est à 20 %, c'est qu'on a une
insuffisance hépatique.
Pour mesurer l'insuffisance hépatique (par exemple chez le patient cirrhotique), on mesure le taux de
prothrombine (et de facteur V) et le taux d'albumine dans le sang. Quand le taux d'albumine baisse, cela peut signer
une insuffisance du foie mais aussi un état de dénutrition.
Le foie intervient aussi dans le synthèse des protéines de l'inflammation, comme la protéine C réactive.
E. Métabolisme lipidique (vu rapidement)
Le foie joue un rôle central. Il stocke des vitamines liposolubles (ex :vitamine A).
Il participe au métabolisme des lipoprotéines (LDL, VLDL, HDL) car il synthétise les apoprotéines qui sont
incorporées dans les lipoprotéines. Il joue un rôle central dans la synthèse du cholestérol puis dans son élimination
par voie biliaire.
4/10

Digestif – Fonctions hépatiques
F. Traitement des déchets organiques.
Le foie doit assurer l'élimination de déchets, de produits endogènes (produits par le catabolisme des
protéines par exemple) ou de déchets exogènes (produits de l'alimentation ou de médicaments).
I. Déchets endogènes
•Exple 1 : Le cycle de l'urée a lieu dans le foie. L'urée est produite à partir d'ammoniac (issue de la
dégradation des AA). L'urée est ensuite éliminée par voie rénale. Lors d'une insuffisance hépatique, le taux
sanguin d'ammoniac augmente.
•Exple 2 : Élimination de la bilirubine. Ce pigment est produit par dégradation de l'hème, constituant
principal de l'hémoglobine (retrouvé aussi dans les cytochromes ou la myoglobine). Quand les globules
rouges sont détruits dans les macrophages, on a production de bilirubine libre cyclique à éliminer. Dans le
sang, elle se lie à l'albumine puis rejoint le foie au niveau de l'espace de Diss.
La bilirubine libre passe dans l'hépatocyte au niveau du pôle baso-latéral par les OATP (organic anion
transporteur polypeptide). Elle subit une réaction de glucurono-conjugaison avec ajout d'une molécule
d'acide glucuronique. Le but de cette conjugaison est de la rendre soluble dans l'eau pour qu'elle soit
éliminée par voie biliaire au niveau du canal biliaire par un transporteur qui n'est pas complètement
spécifique à la bilirubine, MRP2 (ce nom change tout le temps).
La bilirubine peut augmenter en cas d'excès de destruction des globules rouges (hémolyse) → on a donc un
ictère à bilirubine libre. Si la quantité de bilirubine dépasse les capacités d'élimination du foie, elle
s'accumule dans le sang et donne un ictère à bilirubine libre. De même, si on a un trouble de conjugaison de
la bilirubine (ex : maladie de Gilbert où les conjonctives sont jaunes) on aura un ictère à bilirubine libre.
On peut avoir un trouble de transport en aval au niveau du pôle apical, on aura un ictère à bilirubine
conjuguée. De la même manière, quand cette bilirubine va être relayée vers les canaux biliaires, s'il y a un
obstacle (ex : tumeur du pancréas causant une dilatation des canaux biliaires) la bilirubine conjuguée sera
reconduite dans le sang par l'hépatocyte, on aura donc aussi un ictère à bilirubine conjuguée.
La bilirubine libre n'est pas soluble dans l'eau et ne peut pas être éliminée par voie rénale.
La bilirubine conjuguée est solubilisée.
Lors d'un ictère à bilirubine libre, les urines seront claires (normales), alors que lors d'un ictère à bilirubine
conjuguée, les urines seront foncées.
C'est également la bilirubine sécrétée dans la bile qui va se retrouver dans les selles. S'il y a un obstacle au
niveau de la sécrétion hépatique, on aura une décoloration des selles et une coloration des urines => ictère à
bilirubine conjuguée. Par contre s'il y a un excès de production de bilirubine libre par hémolyse de
globules rouges, les selles seront normales (car le foie fonctionne normalement, même s'il est dépassé) les
urines aussi (car la bilirubine libre n'est pas éliminée par voie rénale). Il faut alors penser à demander au
patient la couleur des selles et des urines.
Chez le nouveau-né, les capacités de conjugaison de bilirubine et donc d'élimination sont moindres. S'il y a
une incompatibilité materno-foetale du rhésus avec une hémolyse des globules rouges, l'excès de bilirubine
conduira à un ictère néonatal. On fait dans ce cas une photothérapie car les UV cassent les liaisons
covalentes de la bilirubine et réexposent les composés carboxyles. Cela permet d'augmenter sa solubilité
sans conjugaison.
5/10
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%