Fractures périprothétiques : revue médicale

E. Thein
F. Chevalley
O. Borens
introduction
Une fracture périprothétique survient par définition au niveau
d’un os situé autour ou à proximité d’un implant prothétique.
Elle peut se produire lors de l’implantation de l’implant pro-
thétique ou, plus fréquemment, à distance de l’intervention,
lors d’un traumatisme. Elle résulte souvent, surtout chez la
personne âgée et si elle touche le membre inférieur, en une
morbidité et une invalidité considérables et engendre des
conséquences socioéconomiques importantes. Les études
ayant évalué les coûts moyens du traitement l’estiment entre
US$ 20 000.– et 200 000.–.1
épidémiologie
Le nombre de fractures périprothétiques risque d’augmenter de
façon exponentielle, et ceci pour plusieurs raisons :
• le nombre de prothèses primaires posées augmente parallè-
lement à l’accroissement de l’espérance de vie de la population.
Aux Etats-Unis, le nombre de prothèses totales de hanche (PTH)
est estimé croître de 174%, et celui des prothèses totales de
genou (PTG) de 673% d’ici 2030.2
• Les excellents résultats obtenus avec les implants modernes ont conduit à
une expansion des indications, notamment chez des sujets plus jeunes et plus
actifs, qui vivront donc encore plus longtemps avec leur prothèse en place, et
seront par conséquent aussi plus à risque de subir un traumatisme au cours de
leur vie.3
• Après une chirurgie, surtout au niveau du membre inférieur, apparaît souvent
une ostéopénie locale suite à une sous-utilisation, ce qui augmente le risque de
fracture même après un traumatisme mineur.
• Au vu du nombre croissant de prothèses primaires posées, le nombre de pa-
tients qui devront bénéficier un jour d’une révision de prothèse va forcément
croître, augmentant le risque de fracture peropératoire lors de ces interventions
bien plus compliquées, mais aussi le risque de fracture postopératoire à cause
d’implants de révision souvent plus massifs que les implants primaires, ce qui ac-
centue les phénomènes de
stress shielding
et de
stress risers
4 (voir ci-après).
Periprosthetic fractures
A periprosthetic fracture is a fracture around
or in proximity of a prosthetic implant. As
more and more prostheses are implanted,
the incidence of periprosthetic fractures also
increases. Several risk factors have been out-
lined, some due to the patient, and some due
to the implant itself. Key points in diagnosis
are the case history and the imaging, as they
allow the distinction between a well-fixed
and a loose prosthesis. Correct classification
is crucial for the treatment choice, which can be
non-operative or consist in an osteosynthesis
or in a revision arthroplasty, depending on
the patient’s general medical condition and
the local status.
Rev Med Suisse 2014 ; 10 : 2414-9
Une fracture périprothétique se fait sur un os autour ou à proxi-
mité d’un implant prothétique. Vu le nombre croissant de pro-
thèses posées, son incidence est en augmentation constante.
Il existe plusieurs facteurs de risque, dont certains sont liés au
patient et d’autres à l’implant. Les points-clés du diagnostic
sont l’anamnèse et le bilan radiologique, puisqu’ils permet-
tront de faire la distinction entre un implant encore fixé et un
implant descellé. Cette distinction est primordiale pour la
prise en charge, qui peut être un traitement conservateur, une
ostéosynthèse, ou un remplacement de prothèse, en fonction
de l’état général du patient et du status local.
Fractures périprothétiques
le point sur…
2414 Revue Médicale Suisse
–
www.revmed.ch
–
17 décembre 2014
Drs Eric Thein, François Chevalley
et Olivier Borens
Service d’orthopédie et de traumato-
logie de l’appareil locomoteur
Département de l’appareil locomoteur
CHUV, 1011 Lausanne
22_27_38271.indd 1 11.12.14 09:31

Revue Médicale Suisse
–
www.revmed.ch
–
17 décembre 2014 2415
facteurs de risque
Ils peuvent être subdivisés en deux catégories : ceux liés
au patient et ceux liés à la prothèse et à sa technique d’im-
plantation.
Les facteurs de risque liés au patient sont l’âge, le
sexe féminin, la qualité osseuse (ostéoporose), la présence
d’une arthropathie inflammatoire (arthrite rhumatoïde), d’un
trouble du métabolisme osseux (maladie de Paget), ou
encore le nombre et l’étendue d’interventions chirurgicales
antérieures.5
Les facteurs de risque liés à l’implant proviennent de
la différence de rigidité entre l’os et l’implant. L’os natif est
remodelé selon la loi de Wolff par rapport aux stress qu’il
subit. Un os qui subit un stress élevé a plutôt tendance à
se renforcer, tandis qu’un os qui subit peu de stress a plu-
tôt tendance à s’affaiblir. En présence d’une prothèse, qui
est bien plus rigide que l’os qui l’entoure, ce stress (agis-
sant par exemple au niveau du fémur proximal lors de la
marche) est surtout absorbé par la prothèse (la tige fémo-
rale), et seulement une petite partie est transmise à l’os, ce
qui résulte en un
stress shielding
6 de l’os et provoque une ré-
sorption osseuse, qui peut être plus ou moins sévère en
fonction du design et de la rigidité de l’implant (les im-
plants les plus massifs étant aussi souvent les plus rigides)
(figure1).
La zone de transition entre un segment très rigide (os
plus implant) et un segment moins rigide (os natif) est une
zone à risque qui donne naissance à des
stress risers
,7 qui
sont accrus si l’implant est mal positionné (par exemple,
tige fémorale d’une PTH posée en varus (figure 2), ou encore
notching
de la corticale fémorale antérieure lors de l’implan-
tation du carter fémoral d’une PTG (figure 3A et B),8 ou s’il
s’agit d’un segment d’os natif court situé entre deux seg-
ments rigides (typiquement entre une tige de PTH et une
tige de PTG).
L’usure qui se manifeste au fil du temps au niveau des
surfaces de frottement de la prothèse provoque la forma-
tion de débris microscopiques de polyéthylène. Ces débris
Figure 1. Stress shielding métaphysaire en présence
d’une tige à fixation essentiellement distale
Figure 2. Tige fémorale posée en varus, augmentant
les contraintes au niveau du calcar fémoral et de la
pointe de la tige
Figure 3A et B. Notching de la corticale fémorale
antérieure lors de la mise en place d’une prothèse
totale de genou (PTG)
L’affaiblissement de la résistance aux stress de flexion et de torsion a
conduit à une fracture périprothétique de type II selon la classification
de Lewis et Rorabeck.
A B
22_27_38271.indd 2 11.12.14 09:31

2416 Revue Médicale Suisse
–
www.revmed.ch
–
17 décembre 2014
blement d’une fracture sur un interface os-implant patho-
logique, et ceci en raison soit d’un descellement aseptique,
soit d’un descellement septique sur une possible infection
à bas bruit.
Bilan radiologique
Les radiographies standards suffisent dans la majorité
des cas traumatiques si le patient était asymptomatique
avant la chute pour déterminer la prise en charge (figure 5A
et B). Dans le cas d’une prothèse qui était déjà symptoma-
tique avant la fracture, il faudra également chercher des
signes de descellement, notamment une ostéolyse ou une
migration des implants. Il est indispensable de se procurer
les images réalisées antérieurement, afin de pouvoir com-
parer la position des implants et l’évolution du stock osseux
dans le temps.
attirent des macrophages qui viennent le phagocyter et qui
déclenchent une réaction inflammatoire au niveau articu-
laire, avec production d’enzymes attaquant l’interface
entre l’os et l’implant, ce qui conduit finalement au descel-
lement aseptique de l’implant et à une ostéolyse locale
avec affaiblissement de l’os au niveau de cet interface9
(«maladie du polyéthylène», figure 4).
Figure 4. Fracture périprothétique de type AG
selon la classification de Vancouver sur «maladie
du polyéthylène»
défis
Vu leur complexité, la prise en charge des fractures péri-
prothétiques impose plusieurs défis au chirurgien orthopé-
diste :
• la présence fréquente d’un stock osseux diminué, d’os-
téolyses, voire de défects osseux ;
• une anatomie locale souvent déjà altérée en raison d’une,
voire de plusieurs interventions antérieures ;
• la nécessité de savoir gérer deux problèmes simultané-
ment, celui lié à la fracture et celui lié à l’implant.10
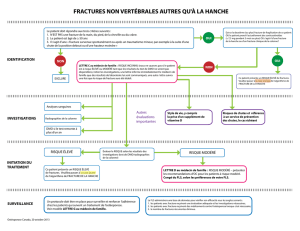
diagnostic
Anamnèse ou «histoire du cas»
Elle est primordiale car elle permet de déterminer si la
fracture s’est produite suite à un traumatisme adéquat (par
exemple, une chute) chez un patient asymptomatique avant
le traumatisme, ou s’il présentait déjà une gêne, voire des
douleurs au niveau de l’articulation avant la fracture.11 Dans
le premier cas de figure, on peut postuler que la fracture
s’est produite suite à un traumatisme aigu, avec un implant
fonctionnant parfaitement bien jusqu’au moment du trau-
matisme. Dans le deuxième cas, et surtout si le patient ne
rapporte pas d’événement traumatique (adéquat) ayant
conduit à la fracture, il faut postuler qu’il s’agit vraisembla-
Figure 5A et B. Radiographies standards d’une
fracture récente de type B1 selon la classification
de Vancouver sur traumatisme adéquat, chez un
patient asymptomatique auparavant
A
B
Le CT-scan est un outil de diagnostic valable pour éva-
luer la qualité du stock osseux à proximité de l’implant,
l’interface prothèse-os et la quantité d’os encore fixée à
celui-ci.12 Il fournit des renseignements précieux sur la sta-
bilité de l’implant (s’il est encore fixé à l’os environnant, ou
s’il est descellé) et sur les possibilités de fixation de la frac-
ture (s’il y a assez de substance osseuse pour pouvoir y
ancrer un implant d’ostéosynthèse) (figure 6A et B). Il permet
aussi de mieux déceler des fractures occultes, d’éventuelles
fractures de l’implant lui-même et des ostéolyses derrière
une cupule, qui pourraient être manquées sur le bilan radio-
logique standard.
22_27_38271.indd 3 11.12.14 09:31

Revue Médicale Suisse
–
www.revmed.ch
–
17 décembre 2014 2417
est applicable à toutes les grandes articulations et qui prend
en compte les principes sur lesquels le traitement moderne
d’une fracture périprothétique est basé, à savoir la locali-
sation anatomique de la fracture par rapport à l’implant, si
l’implant est encore fixé à l’os ou s’il est descellé, et la qua-
lité osseuse autour de l’implant.
traitement
Le traitement d’une fracture périprothétique a pour ob-
jectifs principaux la consolidation osseuse en présence d’un
implant stable et la restauration de la fonction articulaire.
Afin de réaliser ces objectifs, nous avons à disposition deux
formes de traitement, le traitement conservateur et le trai-
tement chirurgical, et ce dernier peut être subdivisé en
deux catégories qui sont l’ostéosynthèse seule et le rem-
placement prothétique avec ou sans ostéosynthèse. Dans
la décision thérapeutique, deux questions primordiales
sont alors à poser : celle de la stabilité de l’implant (s’il est
encore fixé à l’os ou s’il est descellé) et celle de l’état géné ral
du patient (ses comorbidités, sa demande fonctionnelle, la
fonction de l’articulation avant la fracture).
Le traitement conservateur est généralement proposé
dans deux situations : chez des patients valides avec une
fracture ne présentant qu’un déplacement marginal en pré-
sence d’une prothèse bien fixée, chez qui le traitement
chirurgical n’aurait pas ou que très peu de bénéfices (figure
7A et B), et chez des patients dont l’état général ne permet
pas une prise en charge chirurgicale au vu du risque vital trop
élevé. Il consiste d’habitude en une immobilisation plus ou
moins stricte du segment de membre touché pendant plu-
sieurs semaines, suivie d’une période de rééducation.
L’ostéosynthèse est le traitement de choix pour toutes
les fractures déplacées et en présence d’un implant scellé
(les «B1» de la classification de Vancouver), chez des pa-
tients valides et pouvant tolérer une intervention chirurgi-
cale.16 Ses avantages sont la réduction de la fracture qui di-
minue fortement les risques de pseudarthrose et de cal vi-
cieux, et sa fixation qui rend possible une rééducation plus
précoce. En raison de l’obstruction fréquente du canal mé-
dullaire par la tige prothétique, la fixation des os longs se
fait majoritairement à l’aide de plaques, vis et cerclages (fi-
gure 8A et B), mais une fixation intramédullaire par clou est
également possible dans des cas choisis.17
Le remplacement prothétique est préconisé en présence
d’un implant descellé (les «B2» et«B3» de la classification
L’imagerie par résonance magnétique (IRM) est l’image-
rie de choix pour évaluer de façon précise les tissus mous à
proximité de la prothèse et, depuis l’existence de protocoles
spécifiques de diminution des artéfacts liés à la présence
de métal (MARS pour
Metal Artefact Reduction System
), elle
permet également de visualiser l’interface os-prothèse,13
mais n’est réalisable que chez des patients collaborants.
Autres investigations
La ponction de l’articulation prothétique est une possibi-
lité pour diagnostiquer une infection de prothèse. Chaque
fracture périprothétique qui se produit sans traumatisme
adéquat, surtout en présence d’un implant déjà sympto-
matique auparavant, devrait donc, si le temps le permet,
bénéficier d’une ponction articulaire, avec envoi du prélè-
vement en cytologie pour numération et différenciation cel-
lulaires, et en microbiologie pour culture, à la recherche
d’une éventuelle infection à bas bruit.
Le protocole opératoire doit être étudié avant la révi-
sion de prothèse. Il est fortement recommandé de se pro-
curer tous les documents relatifs à la ou aux interventions
précédentes afin d’identifier le type et la marque des im-
plants, leur taille et leur méthode de fixation, surtout si l’im-
plantation de la prothèse s’est faite dans un autre hôpital.
classifications
Une classification idéale devrait être facilement utili-
sable en pratique clinique quotidienne, orienter son utili-
sateur dans le choix du traitement à appliquer, donner une
idée à propos de la sévérité de la lésion et donc aussi sur
son pronostic, et avoir une fiabilité intra- et interobserva-
teurs élevée. Dans le cadre des fractures périprothétiques,
il existe un grand nombre de classifications différentes, en
fonction de la région anatomique concernée. Certaines sont
dérivées de la classification de Vancouver,14 qui a été éta-
blie pour les fractures périprothétiques du fémur en pré-
sence d’une tige de PTH (tableau 1). Duncan et Haddad
ont développé, sur la base de celle de Vancouver, une clas-
sification universelle, «Unified Classification System»,15 qui
Types Localisation Sous-types
de la fracture
A Région AG : grand trochanter
trochantérienne AL : petit trochanter
B Autour ou juste distale B1 : tige fixée
à la tige B2 : tige descellée
B3 : tige descellée et
qualité osseuse
inadéquate
C Bien distale à la tige
Tableau 1. Classification de Vancouver pour les
fractures périprothétiques du fémur en présence
d’une tige de prothèse totale de hanche
Figure 6A et B. CT d’une fracture de fémur distal
sur prothèse totale de genou (PTG)
A B
Le CT confirme une quantité insuffisante d’os restant fixé à l’implant pour
pouvoir réaliser une ostéosynthèse.
22_27_38271.indd 4 11.12.14 09:31

2418 Revue Médicale Suisse
–
www.revmed.ch
–
17 décembre 2014
de Vancouver), chez des patients à demande fonctionnelle
élevée et capables de subir ce type d’intervention bien plus
lourde qu’une ostéosynthèse seule, qui peut lui être asso-
ciée. L’implant de révision est habituellement choisi de fa-
çon à ponter la fracture et à la stabiliser ainsi sans nécessi-
ter une ostéosynthèse supplémentaire (figure 9A et B). Il
doit aussi permettre une rééducation précoce.18
Figure 7A et B. Traitement conservateur d’une frac-
ture peu déplacée de type AG selon la
classification de Vancouver, avec consolidation
osseuse sans déplacement secondaire
A B
Figure 8A et B. Ostéosynthèse par plaque de la frac-
ture de type B1 de la classification de Vancouver de
la figure 4, permettant une mobilisation précoce en
charge partielle
A
B
Figure 9A et B. Changement de tige de prothèse
totale de hanche (PTH) pour fracture de type B2
de la classification de Vancouver, permettant une
mobilisation précoce en charge selon les douleurs
A B
conclusions
Au vu du nombre croissant de prothèses implantées, l’in-
cidence des fractures périprothétiques risque d’augmen-
ter de façon exponentielle dans les années à venir. Leurs
conséquences souvent importantes, chez des patients ma-
joritairement âgés, font de leur prévention, visant une dimi-
nution pour autant que possible des facteurs de risque mo-
difiables, un outil-clé. Leur prise en charge est complexe et
nécessite une maîtrise simultanée des principes de la trau-
matologie et de la prothétique, et il faut prendre en compte
des facteurs liés à la fois au patient et à la fracture pour pou-
voir déterminer la meilleure forme de traitement possible.
Implications pratiques
L’implantation primaire constitue une étape critique de la
prévention via une technique d’implantation méticuleuse et
un choix d’implants adaptés au patient
Une fracture périprothétique ne constitue pas une urgence
nécessitant une décision thérapeutique et une prise en
charge in extremis au milieu de la nuit. Il faut au contraire se
prendre le temps pour rassembler toutes les informations
indispensables à une prise en charge optimale
>
>
Les auteurs n’ont déclaré aucun conflit d’intérêts en relation avec
cet article.
22_27_38271.indd 5 11.12.14 09:31
 6
6
1
/
6
100%