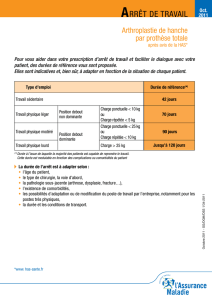
Comment vont les patients opérés de prothèse de hanche

MISE AU POINT
La Lettre du Rhumatologue - n° 281 - avril 2002
25
es premières prothèses de membres inférieurs sont appa-
rues en 1962 avec les prothèses de hanche de Charnley.
Depuis, beaucoup de progrès ont été faits avec l’appa-
rition de nouveaux implants, l’amélioration des techniques
opératoires et de la prise en charge postopératoire. Les indi-
cations de mise en place de prothèses se sont étendues à
d’autres pathologies que l’arthrose. Cependant, du fait de la
banalisation de ces interventions, l’attente en termes de capa-
cités fonctionnelles et de qualité de vie des patients opérés est
très importante, et parfois irréaliste.
DONNÉES ÉPIDÉMIOLOGIQUES
Le vieillissement de la population et l’amélioration du niveau
des soins sont responsables d’une augmentation importante
du nombre d’interventions pour prothèse de membre inférieur
(1). Aux États-Unis, en supposant qu’aucun nouveau traite-
ment révolutionnaire de l’arthrose ne se développe dans les
prochaines années, on prévoit entre 1996 et 2030 une aug-
mentation de 85 % du nombre d’interventions pour prothèses
de genou et de 80 % du nombre d’interventions pour prothèses
de hanche (1). En France, une étude récente de la SOFCOT
sur l’état ostéo-articulaire de la population française donne
une estimation d’environ 550 000 personnes vivant en ménage
ayant une prothèse de hanche et 270 000 personnes ayant une
prothèse de genou (2).
INDICATIONS
Les indications de mise en place d’une prothèse de hanche ou
de genou sont essentiellement l’arthrose primitive ou secon-
daire et les rhumatismes inflammatoires chroniques (3). Les
autres indications, comme les ostéonécroses primitives ou
secondaires de la tête fémorale, sont plus rares. L’indication
chirurgicale de mise en place d’une prothèse de hanche ou de
genou est discutée en fonction de l’âge des patients, de l’im-
portance de la gêne fonctionnelle, des contre-indications liées
au terrain et du désir des patients (3). En général, cette inter-
vention n’est proposée qu’après échec des traitements conven-
tionnels : traitements médicaux, infiltrations et rééducation.
RÉSULTATS
Les résultats de ces interventions sont satisfaisants. Plus de
90 % des patients jugent le résultat bon ou très bon après la
mise en place d’une prothèse de hanche, et de 80 à 90 % après
celle d’une prothèse de genou (4-6). Les travaux publiés ont
tout d’abord porté sur les différentes techniques opératoires
évaluées en termes de taux de mortalité, de complications post-
opératoires et de survie de la prothèse (7-9). Les prothèses de
hanche et de genou ont aussi montré leur efficacité sur la dou-
leur et la gêne fonctionnelle des patients (9, 10). Plus récem-
ment, plusieurs auteurs ont montré que la mise en place d’une
Comment vont les patients opérés de prothèse
de hanche ou de genou ?
!I. Boutron, S. Poiraudeau*
*Département de médecine physique et de réadaptation, hôpital Cochin
(AP-HP), université René-Descartes, 75014 Paris.
"Depuis l’apparition des premières prothèses
de hanche ou de genou, les résultats de ces
interventions se sont améliorés, et on observe
une augmentation importante du nombre d’in-
terventions pour prothèses de membre infé-
rieur.
"L’indication chirurgicale est discutée en fonc-
tion de l’âge des patients, de l’importance de la
gêne fonctionnelle, des facteurs de comorbidité
et du désir du patient.
"Ces interventions ont montré leur efficacité
sur la douleur, la gêne fonctionnelle et la qua-
lité de vie.
"Les études évaluant l’efficacité des prothèses
de hanche et de genou sont critiquables sur le
plan méthodologique.
"
Une grande enquête épidémiologique, l’en-
quête “Handicap, Incapacités, Dépendance”,
réalisée par l’INSEE, a permis de montrer que la
mise en place d’une prothèse de hanche et de
genou ne permet pas de restaurer totalement
les capacités fonctionnelles des membres infé-
rieurs.
Points forts
L

La Lettre du Rhumatologue - n° 281 - avril 2002
26
MISE AU POINT
prothèse de hanche ou de genou permet d’améliorer la qualité
de vie des patients, surtout pour les scores de la douleur, de
l’activité physique et de l’état de santé physique (11-13).
LIMITES DES ÉTUDES PUBLIÉES
L’efficacité des interventions pour prothèses de hanche et de
genou a été évaluée dans des études cliniques longitudinales
et grâce à des registres nationaux développés dans les pays
scandinaves.
Études cliniques longitudinales
Les essais cliniques se sont essentiellement intéressés à l’amé-
lioration de la douleur, des capacités fonctionnelles et de la
qualité de vie après l’intervention. Ces études sont toutefois
critiquables sur le plan méthodologique (4,13).Elles sont sou-
vent réalisées sur de petites séries en utilisant des données
rétrospectives et sans évaluation indépendante des résultats.
Très peu d’études ont été randomisées, et la plupart sont effec-
tuées dans des groupes de patients sélectionnés en fonction de
l’âge, de la gêne fonctionnelle, des pathologies associées, de
l’efficacité des traitements médicaux (4,13).Les facteurs indi-
viduels, notamment les facteurs de comorbidité qui sont sou-
vent des critères d’exclusion, peuvent modifier les résultats.
Ces études rapportent souvent les résultats d’interventions réa-
lisées par des chirurgiens expérimentés et dans des centres
hospitaliers spécialisés, alors qu’il a été montré que le succès
d’une intervention dépend de l’expérience de l’opérateur et du
type de structure assurant la prise en charge (14, 15). Leurs
résultats ne sont par conséquent pas extrapolables à la pratique
clinique courante.
Quelques études portant sur des cohortes plus représentatives
des patients rencontrés en pratique clinique courante ont mon-
tré une amélioration de la fonction et une diminution de la rai-
deur et de la douleur après la mise en place d’une prothèse
(16, 17). Cependant ces études sont soit rétrospectives (16),
exposées à des biais de mémorisation, soit prospectives, mais
avec un suivi à court terme (17).
Les critères d’évaluation utilisés dans ces études sont souvent
critiquables parce qu’ils reposent sur l’appréciation du chirur-
gien, qui s’intéresse essentiellement à l’amélioration de la mobi-
lité, de la stabilité articulaire, aux complications postopératoires
et aux taux de reprise opératoire. L’appréciation du chirurgien
peut différer de celle du patient, qui doit être prépondérante pour
l’évaluation de ces procédures (18). Des études plus récentes
ont utilisé des instruments d’évaluation clinique plus pertinents,
comme la satisfaction des patients, la douleur, les capacités fonc-
tionnelles et la qualité de vie. Cependant, la satisfaction du
patient peut résulter de ses propres attentes (19), qui dépendent
en partie des informations que lui a fournies le chirurgien avant
l’intervention et, par conséquent, des convictions du chirurgien.
Les questionnaires évaluant les capacités fonctionnelles et la
qualité de vie donnent une évaluation quantifiable et compa-
rable d’un individu à l’autre, mais peuvent ne pas refléter
la demande fonctionnelle et la qualité de vie à l’échelon de
l’individu (20). Enfin, dans la plupart des études, la personne
qui évalue les résultats n’est pas indépendante de l’équipe
chirurgicale, et le patient peut minimiser ses symptômes.
Registres scandinaves
Les résultats des interventions pour prothèses de hanche et de
genou ont aussi été évalués grâce aux registres nationaux déve-
loppés dans les pays scandinaves (7, 8,11). Ces registres repo-
sent sur la coopération volontaire de toutes les cliniques et de
tous les hôpitaux du pays. Ils ont pour objectif d’identifier les
facteurs de risque de mauvais résultats liés aux caractéristiques
du patient, à l’implant et à la technique chirurgicale. Une amé-
lioration des résultats de ces interventions est obtenue grâce à
la transmission rapide des résultats du registre aux profes-
sionnels de santé, afin de leur permettre de modifier leur pra-
tique médicale. Cependant, la définition d’un échec dans ces
registres est habituellement la reprise de l’implant, et les
registres ne donnent aucune information sur la douleur, la fonc-
tion ou la qualité de vie des patients opérés.
RÉSULTATS D’UNE ENQUÊTE ÉPIDÉMIOLO-
GIQUE
Récemment, l’INSEE a réalisé, à l’occasion du recensement
de la population française en mars 1999, une grande enquête
épidémiologique, intitulée “Handicap, Incapacités, Dépen-
dance”. Cette enquête permet, grâce à un entretien détaillé
d’un échantillon représentatif de la population française, de
donner une description précise des incapacités et du handicap
en France. Pour cela, un échantillon représentatif de la popu-
lation française de 16 945 personnes a participé à un entretien
assisté par ordinateur à domicile, au cours duquel les indivi-
dus étaient interrogés sur leurs problèmes de santé, leurs
niveaux de difficultés dans différentes activités de la vie de
tous les jours (se laver, s’habiller, faire ses courses...), leurs
conditions de logement, les aides techniques, leurs déplace-
ments, leur situation administrative, leurs revenus et leurs loi-
sirs. À partir des données de cette enquête, nous avons pu sélec-
tionner les patients porteurs d’une prothèse de hanche ou de
genou et comparer leurs incapacités à celles de la population
générale. On estime qu’environ 691 000 personnes ont une
prothèse de hanche ou de genou, ce qui représente une préva-
lence de 1,2 % dans la population française vivant en ménage.
Après ajustement pour les différents facteurs confondants, nos
résultats montrent que les patients porteurs d’une prothèse de
hanche ou de genou ont plus de difficultés dans les activités
impliquant l’utilisation des membres inférieurs que la popu-
lation générale. Les résultats de cette enquête permettent aussi
de donner une description détaillée des incapacités fonction-
nelles qui persistent après une intervention pour prothèses de
membres inférieurs.

CONCLUSION
La mise en place de prothèses de hanche et de genou a large-
ment démontré son efficacité sur la douleur, la fonction et la
qualité de vie. Une étude épidémiologique réalisée sur un
échantillon représentatif de la population française vivant en
ménage montre toutefois que la prothèse ne permet pas pour
autant de restaurer totalement la fonction des membres infé-
rieurs. Les résultats de cette étude devraient être une base de
réflexion pour élaborer des programmes de rééducation fonc-
tionnelle après ce type d’intervention, et devraient aussi aider
les chirurgiens à informer leurs patients des améliorations
fonctionnelles qu’ils peuvent en attendre. "
Bibliographie
1. Praemer A, Furner S, Rice DP. Arthroplasty and total joint procedures. In :
Praemer A, Furner S, Rice DP Ed. Musculoskeletal conditions in the United
States. American Academy of Orthopaedic Surgeons 1999 : 119-38.
2. Courpied JP, Caton J, Bouee S, Charpak Y, Thomine JM. Bone and joint disease
in adults in France : a survey in 2 000 persons. Rev Chir Orthop 2001 ; 87 : 424-
36.
3. Anract Ph, Rosencher N, Eyrolle L, Tomeno B. L’environnement médical de la
prothèse totale de hanche. Presse Med 1996 ; 25 : 1069-75.
4. Callahan CM, Drake BG, Heck DA, Dittus RS. Patient outcomes following
tricompartmental total knee replacement. A meta-analysis. JAMA 1994 ; 271 :
1349-57.
5. Harris WH, Sledge CB. Total hip and total knee replacement (1). N Engl J Med
1990 ; 323 : 725-31.
6. Harris WH, Sledge CB. Total hip and total knee replacement (2). N Engl J Med
1990 ; 323 : 801-7.
7. Herberts P, Malchau H. Long-term registration has improved the quality of hip
replacement : a review of the Swedish THR Register comparing 160 000 cases.
Acta Orthop Scand 2000 ; 71 : 111-21.
8. Havelin LI, Engesaeter LB, Espehaug B, Furnes O, Lie SA, Vollset SE. The
Norwegian Arthroplasty Register : 11 years and 73 000 arthroplasties. Acta
Orthop Scand 2000 ; 71 : 337-53.
9. Charnley J. The long-term results of low-friction arthroplasty of the hip per-
formed as a primary intervention. Clin Orthop 1972 ; 1995 ; 4-15.
10. Orbell S, Espley A, Johnston M, Rowley D. Health benefits of joint replacement
surgery for patients with osteoarthritis : prospective evaluation using independent
assessments in Scotland. J Epidemiol Community Health 1998 ; 52 : 564-70.
11. Soderman P, Malchau H, Herberts P. Outcome after total hip arthroplasty :
Part I. General health evaluation in relation to definition of failure in the Swedish
National Total Hip Arthroplasty register. Acta Orthop Scand 2000 ; 71 : 354-9.
12. Rissanen P, Aro S, Slatis P, Sintonen H, Paavolainen P. Health and quality of
life before and after hip or knee arthroplasty. J Arthroplasty 1995 ; 10 : 169-75.
13. Towheed TE, Hochberg MC. Health-related quality of life after total hip
replacement. Semin Arthritis Rheum 1996 ; 26 : 483-91.
14. Lavernia CJ, Guzman JF. Relationship of surgical volume to short-term mor-
tality, morbidity, and hospital charges in arthroplasty. J Arthroplasty 1995 ; 10 :
133-40.
15. Kreder HJ, Deyo RA, Koepsell T, Swiontkowski MF, Kreuter W. Relationship
between the volume of total hip replacements performed by providers and the
rates of postoperative complications in the state of Washington. J Bone Joint Surg
(Am) 1997 ; 79 : 485-94.
16. Hawker G, Wright J, Coyte P et al. Health-related quality of life after knee
replacement. J Bone Joint Surg (Am) 1998 ; 80 : 163-73.
17. Jones CA, Voaklander DC, Johnston DW, Suarez-Almazor ME. Health rela-
ted quality of life outcomes after total hip and knee arthroplasties in a commu-
nity based population. J Rheumatol 2000 ; 27 : 1745-52.
18. Lieberman JR, Dorey F, Shekelle P et al. Differences between patients’ and
physicians’evaluations of outcome after total hip arthroplasty. J Bone Joint Surg
(Am) 1996 ; 78 : 835-8.
19. Mancuso CA, Salvati EA, Johanson NA, Peterson MG, Charlson ME.
Patients’ expectations and satisfaction with total hip arthroplasty. J Arthroplasty
1997 ; 12 : 387-96.
20. Tugwell P, Bombardier C, Buchanan WW, Goldsmith CH, Grace E, Hanna B.
The MACTAR Patient Preference Disability Questionnaire – an individualized
functional priority approach for assessing improvement in physical disability in
clinical trials in rheumatoid arthritis. J Rheumatol 1987 ; 14 : 446-51.
La Lettre du Rhumatologue - n° 281 - avril 2002
27
MISE AU POINT
FMC
1. Concernant les résultats des interventions pour pro-
thèses de hanche ou de genou, quelles sont les bonnes
propositions ?
a. la mise en place de prothèses de membres inférieurs
permet aux patients d’avoir les mêmes capacités fonc-
tionnelles que la population générale
b. les interventions pour prothèses ont montré leur effi-
cacité sur la douleur et la fonction
c. plus de 90 % des patients sont satisfaisaits de leur pro-
thèse de hanche
d. la qualité de vie est améliorée après une intervention
pour prothèse de membre inférieur
2. Concernant les études évaluant l’efficacité des pro-
thèses, quelles sont les bonnes propositions ?
a. les registres scandinaves ont pour objectif d’identifier
les facteurs de risque de mauvais résultats des prothèses
b. tous les chirurgiens doivent remplir les registres natio-
naux scandinaves
c.
ces registres apportent des informations sur la fonction
et la qualité de vie après la mise en place d’une prothèse
d. la définition d’échec d’une intervention pour prothèses
dans les registres scandinaves est la reprise chirurgicale
3. Concernant les études évaluant l’efficacité des inter-
ventions pour prothèses, quelles sont les bonnes propo-
sitions ?
a. peu d’études sont randomisées
b. les patients inclus dans les études sont représentatifs
des patients opérés en pratique clinique courante
c. les interventions réalisées par des chirurgiens expéri-
mentés ont de meilleurs résultats
d. les résultats des interventions pour prothèses ne sont
généralement pas évalués de manière indépendante
AUTOQUESTIONNAIRE
AUTOQUESTIONNAIRE
1. b, c, d ; 2. a, d ; 3. a, c, d.
FMC
RÉPONSES
1
/
3
100%