Anesthésie du patient cirrhotique

Anesthésie du patient cirrhotique
Dr ZERBIB
Introduction
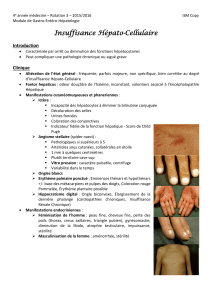
La cirrhose est une pathologie hépatique chronique.
o Définition anatomopathologique : altération diffuse de l’architecture hépatique faite de fibrose et de
nodule de régénération.
o Causes : éthylisme (66%), Hépatite B (12%), autres (hépatite C, hémochromatose, toxique.
Augmente considérablement le risque opératoire, en termes de mortalité et de morbidité.
Problèmes posés :
Les anomalies hémodynamiques : correspondent à un syndrome hyperkinétique et une vasodilatation systémique
avec hyper débit, tachycardie et baisse des résistances vasculaires systémiques.
o Anomalies de la réactivité vasculaire systémique induisant une incapacité d’adaptation vasomotrice.
La fonction respiratoire : un syndrome restrictif
Les atteintes neurologiques : encéphalopathie hépatique
Une insuffisance rénale : Le syndrome hépatorénal (SHR) est une atteinte rénale spécifique du cirrhotique. Il est
défini par la survenue d’une insuffisance rénale chez un patient atteint de pathologie hépatique décompensée en
l’absence d’autre cause identifiable
Des anomalies multiples de l’hémostase : thrombopénie et thrombopathie, diminution des facteurs de coagulation
Hypertension portale (HTP) responsable de l’ascite et des épanchements pleuraux
Troubles métaboliques : hypoglycémie, hyponatrémie
La dénutrition
Modification pharmacocinétique et pharmacodynamique -augmentation du volume de distribution
o Diminution de la fraction liée aux protéines
o Diminution de la clairance
Par l’anesthésie :
Hépato toxicité des agents anesthésiques Ce problème est centré sur les halogénés : halothane
ALR : indication limité par les troubles de l’hémostase
Estomac plein si ascite important
Retard de réveil
Par la chirurgie :
Le critère urgent de l’intervention : associée à un risque majeur de décompensation hépatique
postopératoire.
Risque hémorragique : trouble de l’hémostase
Evaluation pré anesthésique :
Examen clinique
La recherche de signes d’encéphalopathie (astérixis, inversion du cycle nycthéméral , désorientation
temporo-spatiale , troubles de la vigilance)
Ascite
Ictère

Anesthésie du patient cirrhotique
Dr ZERBIB
HPM
Syndrome hémorragique : ecchymose, épistaxis
Singes d’insuffisance cardiaque
Signes d’insuffisance respiratoire
Examens para cliniques :
Groupage – rhésus
FNS
Glycémie
Ionogramme
Gaz de sang
Bilan rénal
Bilan hépatique : TGO, TGP, bilirubine, albumine, protides totaux, sérologie virale
Bilan d’hémostase : TP, fibrinogène, facteurs de coagulation (II, V, VII, X)
Examens radiologiques :
Thorax
ECG
Echographie abdominal
Echocardiographie
EFR
Evaluation de la gravité de la cirrhose :
Classification de Child-Pugh :
Points 1 2 3
Bilirubine (mg/l) < 35 35-50 > 50
Albumine (g/l) > 35 35-28 < 28
Ascite Absente Modérée Sévère
Encéphalopathie Absente confusion comas
TP(%) >50 50-40 < 40
Score : Classe A = <6 points = 5% mortalité postopératoire
Classe B = 7-9 points = 10% mortalité postopératoire
Classe C = >10 points = > 50% mortalité postopératoire
Conduite anesthésique :
Le choix de la technique :
ALR est a évité voir contre indiqué vu les troubles d’hémostase
L’ag est la technique de choix
Préparation :
L’assèchement de l’ascite : intérêt des diurétiques et restriction hydrique

Anesthésie du patient cirrhotique
Dr ZERBIB
Antibiothérapie si ascite infecté
Correction des troubles hydroéléctrolitiques
Correction de l’hypo albuminémie et de la dénutrition
Correction des troubles de coagulations : PFC, plaquettes pour objectif : TP>4O et PLT>50000
Prémédication :
Psychologique
Lorazépam ou atarax si nécessaire
Antibioprophylaxie : C3G (aminoside a évité)
Souvent malade sous bêtabloquant : pas d’arrèt
Monitorage :
Monitorage minimal
Scope
PANI
Spo2
PETCO2
Monitorage pour intervention majeure ou longue
PAI
PVC ou PCP
Température
Diurèse horaire
Moniteur de curarisation
Induction :
Induction à séquence rapide si ascite abondante
Titration systématique des agents anesthésique
Les hypnotiques : titration obligatoire, évité les perfusions continue
Les morphiniques : alfantanil a évité, remifentanil a utilisé sans risque (élimination indépendante de
métabolisme hépatique)
Les curares :
o L’atracuruim et cisatracuruim sont les curares de choix car métabolisés par la voie d’hoffman
Les halogénés : halothane contre indiqué (toxicité hépatique)
Complication :
Hypovolémie : remplissage +drogs vasoavtives
Hémorragie
Réveil et extubation :
Normo thermie, normoxie, stabilité hémodynamique, décurarisation, analgésie

Anesthésie du patient cirrhotique
Dr ZERBIB
Période postopératoire :
Analgésie :
Le paracétamol est contre indiqué en cas d’insuffisance hépatique
Les anti-inflammatoire non stéroïdiens induisent une altération des fonctions plaquettaires et ils sont
néphrotoxiques donc contre indiqués
Les morphiniques : réduire les doses et espacer les prises
ALR : limité par les troubles de la coagulation
Traitement des Complications :
Décompensation respiratoire
Décompensation cardiocirculatoire
Infection postopératoire
IRA
Support nutritionnel : alimentation mixte
Reprise de traitement antérieur
Surveillance :
Clinique : état de conscience, TA, FR, syndrome hémorragique, ascite
Biologique : Ionogramme sanguin
Gaz du sang
Hémoglobine, hématocrite
Numération plaquettaire
TP, TCA, Fibrine, PDF, facteurs II, V, VII, X
Conclusion :
La prise en charge d’un patient cirrhotique suppose une évaluation de la sévérité de la maladie et du bénéfice
attendu de la chirurgie afin d’en déterminer la balance bénéfice/risque.
La prise en charge de ces patients notamment les plus sévères nécessite une discussion entre anesthésistes
réanimateurs, hépatologues et chirurgiens.
1
/
4
100%