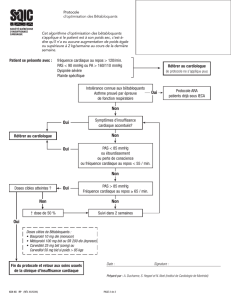
cas clinique htap - AIPM Association des Internes en Pharmacie de

MORET Laurent
DELBARRE Nicolas

Présentation du cas
Mr B, âgé de 58 ans, vit à Marseille avec sa compagne dans un
appartement au 7ème étage. Ancien cordonnier en contact avec les
solvants et la poussière.
IMC = 25.9.
Antécédents : Tabagisme sevré en 2005 à 25 PA sevré. Sarcoïdose
diagnostiquée en 2005, non documentée sur le plan histologique
Antécédents familiaux : Cancer pulmonaire chez le père. Pas
d’hypertension ni de diabète
Traitement actuel : Solupred® 5 mg x3 le matin, Imurel® 50 mg
matin et soir, Inexium® 20mg le soir, Oxygénothérapie 2L/min la
nuit

Rappels Sarcoïdose
Maladie de cause inconnue qui peut toucher plusieurs
organes, en particulier les poumons (90%)
Caractérisée par la formation d’amas de cellules,
appelés « granulomes sarcoïdiens », jouant un rôle
dans l’inflammation
1/3 des personnes ont des symptômes: toux sèche
persistante, dyspnée et une gêne ou une douleur à la
poitrine

Diagnostic, Année 2007
Patient adressé { l’Hôpital St Joseph pour un bilan suite { une
dyspnée aigue.
Découverte HTAP dans le cadre de la surveillance de sa
sarcoïdose pulmonaire.
Bilan { l’entrée :
-Apyrétique
-Pas de dyspnée de repos
-Légère Tachycardie à 106 batt/min
-Auscultation pulmonaire claire
-Saturation en O2 = 94%
-Bilan Biologique Normal
-VS Légèrement élevé 29/61

Février 2007
Examens réalisés:
•Echographie cardiaque : VG de taille normal et de
bonne contractilité. PAP entre 45 et 50 mmHg
•Test de la marche : 94% au départ, mais désaturation
rapide au bout de 3 minute à 84% et 82% au bout de 6
min Dyspnée (sans réelle modif du rythme
cardiaque)
•Cathétérisme cardiaque droit avec test de NO : >25
mmHg
Hypertension artérielle pulmonaire minime se
normalisant sous NO
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
1
/
61
100%