Infections à herpes virus de l`enfant et de l`adulte immunocompétents

55
Pilly - Préparation ECN - Item 84 - ©CMIT
Item n° 84 : Infections à herpes virus de l’enfant et de l’adulte
immunocompétents
OBJECTIFS TERMINAUX
I. Diagnostiquer et traiter une poussée d’herpès cutané et muqueux
II. Diagnostiquer et traiter une varicelle et en connaître les complications
III. Diagnostiquer et traiter un zona dans ses différentes localisations
IV. Préciser les complications de la maladie herpétique chez la femme enceinte, le nouveau-né et l’atopique
INTRODUCTION
Les virus du groupe Herpès (HSV-1, HSV-2, VZV, CMV, VZV, HHV-6, HHV-7, HHV-8) sont des virus à ADN enveloppés.
Après l’infection initiale (primo-infection), on observe une latence virale qui persiste à vie au niveau des cellules cibles avec réactivations possibles.
L’infection est contrôlée par l’immunité à médiation cellulaire, rendant compte de la gravité de ces infections chez les patients immunodéprimés cellu-
laires (greffés, sida, corticoïdes…).
Particularités pour HSV et VZV : tropisme neuro-cutané ; réactivations à partir des neurones des ganglions sensitifs, le plus souvent symptomatiques
(récurrences).
Dans les cas de latence et de persistance, l’éradication est impossible par les antiviraux. Il n’y a pas de vaccin disponible pour HSV-1 et 2, mais vaccin
disponible pour la varicelle et le zona.
I DIAGNOSTIQUER ET TRAITER UNE POUSSÉE D’HERPÈS CUTANÉ ET MUQUEUX
INTRODUCTION : HSV-1 ET HSV-2
Transmission/physiopathologie
Transmission par contact direct cutanéomuqueux (baisers, relations sexuelles, passage de l’enfant dans la filière génitale ; rôle de la salive et des
lésions cutanées), passage transplacentaire, allaitement maternel (très rare).
Diffusion : le plus souvent propagation le long des troncs nerveux vers les ganglions nerveux sensitifs spinaux (futurs gîtes des virus), plus rarement
dissémination par voie hématogène (infection systémique virale du nouveau-né).
Réplication intense lors de la primo-infection, diffusion vers les ganglions sensitifs crâniens (HSV-1), spinaux ou sacrés (HSV-2).
Récurrences : causes multiples : stress, soleil, fatigue, règles, fièvre, infection, baisse de l’immunité à médiation cellulaire.
Épidemiologie
L'homme est le seul réservoir de virus.
L'infection à HSV-1 survient au cours des premières années de la vie (80 % des enfants, 90 % des adultes ont des Ac).
L’infection à HSV-2 est une IST dont la séroprévalence est de 15-20 % chez l'adulte en France et de 90 % en cas de sexualité à risque : IST, VIH, pros-
titution.
DIAGNOSTIQUER UNE POUSSÉE D’HERPÈS CUTANÉOMUQUEUX
1. Infections à HSV-1
1-1. Herpès oral
1-1-1. Primo-infection
Dans l'enfance (entre 1 et 4 ans).
Asymptomatique le plus souvent, le tableau peut être celui d’une gingivostomatite aiguë : ulcérations diffuses de toute la cavité buccale pouvant
déborder sur les lèvres et le menton. Elles peuvent être responsables de dysphagie parfois majeure allant même jusqu’à l’aphagie. Elle s’accompagne
d’une fièvre élevée à 39 °C et d’adénopathies régionales volumineuses.
HSV-2 est possiblement en cause chez l’adulte (transmission génito-orale).
1-1-2. Récurrences
Bouquet de vésicules, unilatéral, à la jonction cutanéomuqueuse des lèvres (narines, menton).
Classique «bouton de fièvre».
1-2. Manifestations ophtalmologiques
Primo-infection ou, le plus souvent, récurrence.
Signes souvent unilatéraux : douleurs, hyperhémie, photophobie, larmoiement, adénopathie prétragienne, parfois quelques vésicules palpébrales ou
conjonctivales.

56
Item 84
Pilly - Préparation ECN - Item 84 - ©CMIT
Recours à l'ophtalmologiste impératif.
Contre-indication des corticoïdes généraux ou locaux et des anesthésiques locaux.
2. Infections à HSV-2
2-1. Herpès genital
2-1-1. Primo-infection génitale
Incubation (2-7 j). Formes symptomatiques dans 1/3 des cas, alors souvent bruyantes.
Lésions génitales érythématovésiculeuses douloureuses, rapidement ulcérées et recouvertes d’un exsudat blanchâtre.
Localisations extragénitales possibles : périnée, fesses.
Rarement fièvre, malaise général, adénopathies inguinales bilatérales sensibles, dysurie, rétention d’urine, pléiocytose méningée, radiculomyélite.
La cicatrisation peut prendre plusieurs semaines.
HSV-1 possiblement en cause (15 à 30 % des cas).
2-1-2. Récurrences
Phase des prodromes :
Douleurs, brûlures, prurit, picotements, durant quelques heures.
Phase lésionnelle :
Lésions localisées le plus souvent au site de la primo-infection.
Guérison : 7-10 j.
Fréquence des porteurs asymptomatiques mais contagieux.
2-1-3. Examens complémentaires
Détection d’ADN viral par PCR.
Isolement viral par culture.
Immunodiagnostic direct et microscopie électronique rarement pratiqués.
Sérologie peu utile.
2-2. Manifestations autres que muqueuses
Panaris herpétique.
Hépatite fulminante herpétique (femme enceinte).
Pustulose varioliforme de Kaposi-Juliusberg (herpès généralisé chez un patient avec dermatite atopique).
Encéphalite herpétique, réalisant chez l’enfant et l’adulte jeune une encéphalite aiguë nécrosante.
SAVOIR TRAITER
Savoir traiter une gingivostomatite aiguë
Évolution spontanée favorable en une quinzaine de jours.
Réhydratation régulière par voie orale, bains de bouche (eau bicarbonatée et aspirine), aliments froids semi-liquides.
Rarement hospitalisation indispensable pour réhydratation IV et aciclovir par voie parentérale.
Savoir traiter une manifestation ophtalmologique
L’herpès oculaire nécessite une prise en charge spécialisée :
- Aciclovir pommade ophtalmique 5 fois par jour pendant 5 à 10 jours (sans dépasser 10 jours)
- associé à Aciclovir IV si kératite profonde, uvéite ou nécrose rétinienne.
Il constitue une contre-indication absolue à la corticothérapie et aux anesthésiques locaux.
Savoir traiter un herpes genital
Valaciclovir pendant 10 jours si primo-infection, 5 jours si récurrence.
Ce traitement ne prévient pas les récidives.
Traitement «préventif»
Indiqué si plus de 6 récurrences annuelles d’herpès génital ou cutanéomuqueux.
Réduit voire supprime les poussées d’herpès pendant la durée du traitement, mais ne permet pas l’éradication du virus.
Valaciclovir.

57
Item 84
Pilly - Préparation ECN - Item 84 - ©CMIT
II DIAGNOSTIQUER ET TRAITER UNE VARICELLE ET EN CONNAÎTRE LES COMPLICATIONS
INTRODUCTION
La plus contagieuse des maladies éruptives. La transmission est aérienne par les gouttelettes de salive qui pénètrent par les muqueuses des voies
aériennes supérieures et conjonctivales.
90 % des cas de varicelle surviennent chez l'enfant entre 1 et 14 ans.
Maladie plus sévère chez l'adulte, grave chez l’immunodéprimé et la femme enceinte.
La varicelle est la primo-infection par le Virus Zona Varicelle.
Un vaccin est disponible.
DIAGNOSTIQUER UNE VARICELLE
1. Forme habituelle
Incubation moyenne : 14 jours.
Invasion : fébricule (38 °C), malaise général.
Phase d’état caractérisée par l’éruption
- Type : maculo-papules inconstantes puis vésicules disséminées, très prurigineuses ; érosion et pseudo-ombilication, crustation (croûtelle bru-
nâtre) à J4, et cicatrisation à J10.
- Évolution : en plusieurs poussées successives descendantes.
- Topographie : cuir chevelu, face, thorax. Respecte paumes des mains et plantes des pieds.
- Énanthème buccal avec lésions érosives associées.
- Fièvre modérée, aux alentours de 38 °C.
- Micropolyadénopathie (cervicale), splénomégalie rare.
Évolution spontanée favorable en 10-15 jours.
Complications
- Surinfection cutanée bactérienne : surtout à S. aureus et S. pyogenes. Fréquente chez l’enfant du fait du grattage et de l’absence de soins locaux.
- Respiratoires : pneumonie interstitielle (enfant < 6 mois, adulte, immunodéprimé).
- Neurologiques : convulsions, ataxie cérébelleuse (rare 1/4 000, guérit spontanément en une quinzaine de jours), plus rarement polyradiculonévrite,
myélite, méningite, encéphalite.
- Laryngite, rare.
- Purpura thrombopénique aigu d’évolution bénigne.
2. Formes sévères
Terrain favorisant : immunodépression de type cellulaire (leucémie, lymphome, corticothérapie…), adulte, femme enceinte, nouveau-né.
Manifestations cliniques
- État infectieux sévère, éruption profuse souvent nécrotique et hémorragique.
- Localisations viscérales notamment pulmonaire (pneumopathie interstitielle en particulier au cours de la grossesse), hépatique, neurologique
(encéphalite), CIVD.
Cas particuliers :
- Varicelle néonatale
• Grave, avec une mortalité qui peut atteindre 30 % si varicelle chez la mère dans les 5 jours précédant ou les 2 jours suivant l’accouchement.
- Varicelle congénitale
• Exceptionnelle, si la varicelle survient avant la 20e semaine d’aménorrhée.
3. Diagnostic : il est avant tout clinique
3-1. Biologique
Culture virale : examen de référence.
Diagnostic rapide : examen des cellules vésiculaires en immunofluorescence à l’aide d’un anticorps monoclonal (recherche d’Ag viraux) ou ADN par
PCR.
PCR VZV dans le LCR : encéphalites, myélites.
Sérologie : intérêt épidémiologique, diagnostic rétrospectif uniquement ou en vue d’une vaccination.
3-2. Diagnostic differentiel
Prurigo strophulus, zona généralisé (immunodéprimé), variole (bioterrorisme).

58
Item 84
Pilly - Préparation ECN - Item 84 - ©CMIT
TRAITER UNE VARICELLE
1. Traitement symptomatique, traitement local
Aspirine contre-indiquée chez l’enfant. Utiliser paracétamol.
Antihistaminiques sédatifs : hydroxyzine (Atarax®), dexochlorphéniramine (Polaramine®).
Ongles propres et coupés courts.
Douches ou bains quotidiens avec savon doux.
Antibiotiques, antiviraux et anesthésiques locaux mais aussi topiques (talc, gel, crème, pommade) contre-indiqués.
Chlorhéxidine en solution aqueuse pour prévenir les surinfections.
2. Antibiothérapie
Uniquement en cas de surinfection cutanée avérée.
3. Traitement antiviral
3-1. Réservé aux formes sévères et/ou compliquées :
Varicelle de l'immunodéprimé ou varicelle grave du sujet non immunodéprimé (par son extension ou ses localisations, comme la forme respiratoire
de l'adulte par exemple).
Aciclovir IV pendant 10 jours.
4. Traitement préventif
4-1. Éviction scolaire jusqu’à disparition des croûtes
4-2. Chez l'immunodeprimé
Éviter contact avec varicelleux.
Immunoglobulines spécifiques VZV (ATU).
4-3. Vaccination par virus vivant atténué : Varivax®, Varilrix®
Indiqués chez :
les enfants exposés aux formes graves (hémopathie, tumeur solide)
les personnes (sans antécédent de varicelle et avec sérologie négative) au contact de sujets à risque (immunodéprimés).
les professionnels au contact de la petite enfance ou exerçant dans des services à risque de varicelle grave.
Adulte de plus de 18 ans exposé (contage < 3 j).
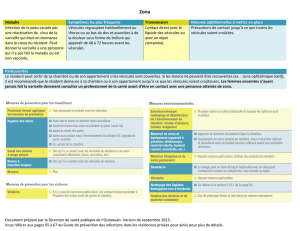
III DIAGNOSTIQUER ET TRAITER UN ZONA DANS SES DIFFÉRENTES LOCALISATIONS
INTRODUCTION
Expression clinique de la réactivation du VZV, atteint 20 % de la population.
Nette prédominance au-delà de 50 ans et témoin d’une immunodépression cellulaire.
Gravité : douleur post-zostérienne (DPZ), formes de l’immunodéprimé, localisations ophtalmiques.
Vaccin disponible : Zostavax®, non recommandé en France.
DIAGNOSTIQUER UN ZONA
1. Caractéristiques générales de l’éruption
1-1. Phase prodromique
Les douleurs précèdent l’éruption ; paresthésies à type de brûlures et troubles objectifs de la sensibilité dans le territoire concerné.
Leur durée et intensité sont des facteurs pronostiques pour les DPZ.
1-2. Phase d’état
Éruption caractéristique :
- Éléments d'abord érythémateux roses vifs, puis vésiculeux groupés en «bouquet», lésions érosives à J5, croûteuses à J7, puis cicatrices dépigmen-
tées rosées puis blanchâtres très souvent indélébiles vers J10.
- Localisation : unilatérale, en hémiceinture, métamérique (le long d’une racine nerveuse). Néanmoins, l’éruption peut déborder sur un ou plusieurs
métamères contigus, ne dépassant pas ou rarement la ligne médiane.
Fébricule
1-3. Évolution : 2 à 3 semaines, souvent par poussées successives. Les douleurs en principe n’excèdent pas trois mois

59
Item 84
Pilly - Préparation ECN - Item 84 - ©CMIT
2. Les formes topographiques
2-1. Zona intercostal, cervical, abdominal, lombo-abdominal, sacré
2-2. Zona céphalique : plus rare, il est volontiers très douloureux
2-2-1. Ophtalmique (1re branche du trijumeau, V1)
Plus fréquent chez les sujets âgés. Habituellement, l’éruption siège dans l'une des trois branches du nerf ophtalmique :
- frontale : partie médiane de la paupière supérieure, front et cuir chevelu jusqu'au vertex
- lacrymale : larmoiement abondant, lésions de la partie externe des paupières
- nasale
• externe : racine, dos du nez et angle interne de l’œil
• interne : lobule du nez et irritation pituitaire, rhinorrhée douloureuse.
Complications oculaires fréquentes, notamment branche nasale externe (sensibilité cornéenne) avec kératite possible qui doit être surveillée systé-
matiquement par un examen ophtalmique (kératite et iridocyclite apparaissent souvent deux à trois semaines après la fin de l’éruption zonateuse).
Les paralysies oculomotrices régressives sont fréquentes.
Il se complique fréquemment de DPZ intense.
Séquelles : perte anatomique de l’œil, atteinte définitive de la vision.
2-2-2. Zona du ganglion géniculé
La douleur et l’éruption sont auriculaires et siègent dans la zone de Ramsay-Hunt (tympan - conduit auditif externe - conque du pavillon de l’oreille).
Elle s’accompagne d’une paralysie faciale périphérique, d’une éruption des 2/3 antérieurs de l’hémilangue homolatérale. Parfois des troubles
cochléo-vestibulaires régressifs sont associés.
2-3. Zona bucco-pharyngé
Ulcérations pseudo-membraneuses avec vésicules unilatérales.
3. Les complications
3-1. Douleurs post-zostériennes (DPZ) : principale complication neurologique
Surtout après 50 ans et surtout lors des localisations céphaliques.
Douleurs persistant après la cicatrisation ou plus d'un mois après la survenue d'un zona.
Disparaissent habituellement en 6 mois, mais peuvent être définitives et très invalidantes.
3-2. Autres complications neurologiques exceptionnelles
Paralysie oculomotrice (zona ophtalmique), angéite carotidienne avec hémiplégie controlatérale au zona ophtalmique.
Myélite et encéphalite existent parfois en l’absence d’éruption cutanée (zona sine herpete).
Atteinte motrice dans le territoire du zona.
3-3. Zona généralisé : forme du sujet immunodéprimé
Elle associe à l’atteinte cutanée diffuse une atteinte multiviscérale, notamment pulmonaire, encéphalitique, hépatique...
3-4. Surinfections bactériennes
Provoquées par le grattage
Surtout au cours du zona ophtalmique.
Favorisées par une corticothérapie au long cours.
4. Diagnostic
Diagnostic essentiellement clinique.
Le recours aux examens complémentaires est exceptionnellement indiqué (PCR, diagnostic rapide par examen des cellules vésiculaires en immuno-
fluorescence avec Ac monoclonal).
TRAITER UN ZONA
Traitement symptomatique
1. Traitement local
Douches ou bains quotidiens à l’eau tiède et savon doux.
Chlorhéxidine en solution aqueuse pour prévenir les surinfections.
Interdiction des topiques (talc, crèmes, pommades, gels), antibiotiques locaux, antiviraux locaux et anesthésiques locaux.
2. Prise en charge de la douleur
Adaptation des traitements au mieux à l’aide d’une échelle visuelle analogique.
Les corticoïdes ne sont pas indiqués.
Phase aiguë : antalgiques du type paracétamol-codéine.
La complication DPZ fera l’objet d’une prise en charge spécialisée.
 6
6
 7
7
1
/
7
100%