Fractures de l'extrémité supérieure de l'humérus : diagnostic et traitement

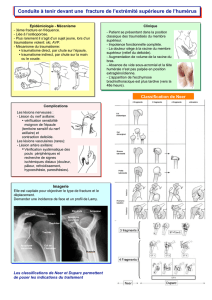
Fractures de l’extrémité supérieure
de l’humérus
E Vandenbussche
D Huten
Résumé. –Les fractures de l’extrémité supérieure de l’humérus sont très fréquentes et touchent
préférentiellement les sujets âgés. Il en existe de nombreuses variétés, de pronostic et de traitement très
différents. Ce dernier va de la simple immobilisation à l’arthroplastie humérale, en passant par de
nombreuses techniques d’ostéosynthèse.
Le premier problème est diagnostique. Il nécessite l’identification des traits et des déplacements, suivie du
classement de la fracture. Plusieurs classifications ont été proposées décrivant les mêmes fractures sous des
appellations différentes. Celle que nous utiliserons oppose les fractures extra-articulaires aux fractures
articulaires, dominées par les fractures céphalotuberculaires ou « à quatre fragments ». Des radiographies
standards adaptées permettent de reconnaître la plupart des fractures, surtout extra-articulaires. Mais pour
certaines fractures, parfois qualifiées de complexes ou comminutives, et notamment pour les fractures
articulaires ou associées à une luxation, une tomodensitométrie (TDM) peut être nécessaire.
Le second problème est thérapeutique. L’indication repose d’abord sur l’importance du déplacement. Les
fractures peu ou pas déplacées ne nécessitent qu’un traitement orthopédique alors que les fractures déplacées
nécessitent un traitement chirurgical. Il s’agit en règle d’une ostéosynthèse dans les fractures extra-
articulaires. Dans les fractures articulaires, le choix entre ostéosynthèse et arthroplastie humérale est discuté
et dépend du type de fracture, de l’importance du déplacement et de la solidité osseuse, souvent moindre chez
le sujet âgé.
Le troisième problème est pronostique. Toutes ces fractures peuvent compromettre la fonction de l’épaule par
le biais de douleurs, d’une raideur et d’une diminution de la force. Le pronostic des fractures extra-articulaires
est néanmoins plus favorable que celui des fractures articulaires, menacées de cal vicieux et surtout de
nécrose céphalique.
©2000 Editions Scientifiques et Médicales Elsevier SAS. Tous droits réservés.
Rappel anatomique
Des travaux récents ont apporté d’importantes précisions sur
l’anatomie de l’épiphyse humérale et sur sa vascularisation.
ANATOMIE DE L’ÉPIPHYSE HUMÉRALE
¶Sphéricité
La tête humérale est classiquement assimilée au tiers d’une sphère
de 22,5 à 30 mm de rayon. En fait, cette sphéricité n’existe qu’au
centre de la surface articulaire qui est elliptique en périphérie. La
tête est légèrement aplatie d’avant en arrière avec un rayon de
courbure horizontale plus petit de0à2mmquelerayon de
courbure verticale.
¶Déport médial et postérieur de la tête humérale
Le centre de la tête humérale n’est pas situé sur l’axe du cylindre
diaphysaire mais en dedans (déport médial) et le plus souvent en
arrière (déport postérieur) de lui (fig 1). Le déport médial est
Éric Vandenbussche : Chirurgien des Hôpitaux, service de chirurgie orthopédique et traumatologique,
hôpital Rothschild, 33, boulevard de Picpus, 75012 Paris, France.
Denis Huten : Professeur des Universités, chirurgien des Hôpitaux, service de chirurgie orthopédique et
traumatologique, hôpital Bichat-Claude Bernard, 46, Rue Henri-Huchard, 75877 Paris, France.
relativement constant d’environ 5 mm. Le déport postérieur est très
variable, de 12 mm en arrière à 3 mm en avant, avec une moyenne
voisine de 5 mm. La distance moyenne entre le centre de la tête
humérale et l’axe diaphysaire constitue le déport combiné médial et
postérieur.
A B
Arr
Av
Dh Dd
A
B
1Déport combiné médial
et postérieur de la tête hu-
mérale en raison de l’excen-
tration du centre de la
sphère épiphysaire par rap-
port à l’axe de la diaphyse
humérale. A : axe diaphy-
saire ; B : verticale passant
par le centre de la tête. Arr :
en arrière ; AV : en avant ;
Dh : dehors ; Dd : dedans.
Encyclopédie Médico-Chirurgicale 14-038-A-10
14-038-A-10
Toute référence à cet article doit porter la mention : Vandenbussche E et Huten D. Fractures de l’extrémité supérieure de l’humérus. Encycl Méd Chir (Editions Scientifiques et Médicales Elsevier SAS, Paris, tous droits réservés),
Appareil locomoteur, 14-038-A-10, 2000, 20 p.

¶Angle cervicodiaphysaire
Si cet angle avoisine classiquement 130°, il est en fait variable d’un
sujet à l’autre, de 125° à 140° (fig 2A).
¶Hauteur du trochiter
La distance verticale entre le sommet de la tête humérale et le
sommet du trochiter est en moyenne de 8 mm (3 mm, avec des
extrêmes de3à20mm)(fig 2B). Le trochiter n’est jamais au-dessus
du sommet de la tête humérale. Pour restituer la longueur humérale
lors d’une ostéosynthèse ou d’une arthroplastie, il convient de
rétablir la hauteur exacte du trochiter, en se basant sur les repères
de réduction avec la diaphyse et la tête humérale (ou prothétique)
et lorsqu’ils font défaut sur la hauteur du trochiter opposé appréciée
en préopératoire sur un cliché de face en rotation neutre.
¶Rétroversion humérale
Pour les anatomistes, la valeur moyenne de la rétroversion
humérale, angle entre l’axe de la surface articulaire et la ligne
épicondyle-épitrochlée, est de 20° à 25°. Elle est beaucoup plus faible
que la valeur de rétroversion souvent conseillée dans la littérature
pour une arthroplastie humérale, qui est de 30°, voire 45°.
L’explication de cette discordance réside dans le fait que la
rétroversion humérale est fonction des plans de référence choisis,
tant à l’extrémité supérieure de l’humérus (orientation de la surface
articulaire ou orientation du col anatomique) qu’à l’extrémité
inférieure de l’humérus (ligne épicondyle-épitrochlée, axe de flexion
du coude, tangente à la surface articulaire antérieure du coude, ou
perpendiculaire à l’axe de l’avant-bras).
La rétroversion humérale est en fait sujette à de très importantes
variations de 0° à 55°, d’un sujet à l’autre et même d’une épaule à
l’autre chez un même sujet, avec une rétroversion un peu plus
importante de 5° à 7° du côté dominant.
Au cours d’une arthroplastie humérale, il faut en principe
reproduire la rétroversion humérale. En cas de fracture, on ne
devrait théoriquement se baser que sur celle de l’épaule
controlatérale, mesurée par TDM, et la corriger en fonction du côté
dominant du patient. Il faut également tenir compte de l’existence
ou non d’une luxation associée.
VASCULARISATION CÉPHALIQUE
Les fractures de l’extrémité supérieure de l’humérus peuvent
compromettre la vascularisation de l’épiphyse humérale supérieure
et un taux élevé de nécrose ischémique a été rapporté en cas de
fracture articulaire à grand déplacement.
La connaissance de la vascularisation de l’épiphyse humérale
supérieure est un préalable indispensable à l’appréciation du risque
de nécrose céphalique post-traumatique. De plus, elle permet de ne
pas aggraver les lésions vasculaires par un abord ne respectant pas
les vaisseaux nourriciers de la tête humérale. Les classiques travaux
anatomiques ont montré l’importance de l’artère antéroexterne issue
de l’artère circonflexe antérieure. Des études récentes, utilisant
également des injections cadavériques intra-artérielles sélectives, ont
permis de quantifier la contribution des différentes branches
émanant de l’anneau artériel formé par les circonflexes antérieure et
postérieure à l’état normal
[10, 32, 33, 35]
et au cours de fractures
expérimentales
[4]
. Plus récemment encore, des artériographies
sélectives pratiquées dans des fractures récentes ont apporté leur
contribution
[6]
. Il ressort de ces études le rôle prépondérant de la
branche antéroexterne issue de l’artère circonflexe humérale
antérieure (fig 3). Cette artère croise la gouttière bicipitale sous le
tendon du long biceps, monte accolée au périoste sur la berge
externe de la gouttière bicipitale, passe sous le ligament transverse
de Brodie, puis pénètre dans l’épiphyse humérale à l’extrémité
supérieure de la gouttière bicipitale. Dans l’épiphyse, elle prend une
direction postéro-interne avec un trajet arciforme expliquant son
nom d’artère arquée, le plus souvent unique, parfois multiple. Pour
Gerber
[10]
, elle vascularise à elle seule pratiquement toute l’épiphyse
humérale. Brooks
[4]
, en revanche, a démontré après interruption de
l’artère antéroexterne, la possibilité de revascularisation céphalique
à partir du pédicule postéromédial issu de l’artère circonflexe
postérieure. Ainsi, les traits de fracture du col anatomique, qui
passent en dedans à distance du cartilage et respectent ce pédicule,
laissent espérer la préservation de la vitalité céphalique.
Le rôle des artères venant de la coiffe des rotateurs est douteux car
les classiques anastomoses entre le système vasculaire céphalique et
celui de la coiffe n’ont pas été retrouvées dans les travaux récents.
En fait, les variations anatomiques sont très fréquentes. Celles-ci
rendent illusoire une systématisation précise de la cartographie
vasculaire de l’épiphyse humérale supérieure. Elles expliquent les
difficultés d’interprétation des injections cadavériques intra-
artérielles sélectives et des artériographies obtenues dans les
fractures complexes. Elles ne permettent pas de déterminer avec
certitude le pronostic vasculaire des fractures.
Quoi qu’il en soit, l’abord et les manœuvres de réduction doivent
respecter la vascularisation pour ne pas aggraver le risque de
nécrose. L’artère antéroexterne, qui joue très fréquemment un rôle
essentiel, apparaît particulièrement menacée en raison de son trajet.
Épidémiologie
Les études épidémiologiques récentes sont rares, notamment en
France
[35]
, et dominées par les études scandinaves et américaines.
L’étude suédoise de Horak
[15]
sur 729 fractures considérait
I’ostéoporose comme un dénominateur commun aux fractures du
poignet, de l’extrémité supérieure du fémur et de l’humérus
proximal. Il existait également une corrélation significative entre le
déplacement des fractures de l’extrémité proximale de l’humérus et
l’âge. La fréquence de ces fractures est en augmentation, ce que
confirme une seconde étude suédoise de Bengner
[1]
: leur taux s’est
multiplié par trois dans les tranches d’âge au-delà de 60 ans au cours
des 30 dernières années, probablement en raison de l’allongement
de la durée de vie.
L’étude danoise de Lind
[24]
comptait, sur 730 fractures, 553 fractures
chez la femme (75,8 %), 177 chez l’homme (24,2 %), soit un sex-ratio
2A. L’angle cervico-
diaphysaire est variable
de 125° à 140°.
B. Le trochiter est situé
dans le plan frontal sous
le sommet de la tête hu-
mérale de5à10mmen
moyenne, avec des va-
leurs extrêmes de 3 à
20 mm.
*
A*
B
3Branche antéroexterne issue de l’artère circonflexe
humérale antérieure se continuant par sa portion intraos-
seuse ou artère arquée responsable de la majeure partie
de la vascularisation céphalique.
Selon le trajet (a) ou (b) d’un trait de fracture passant
par le col anatomique, la vascularisation céphalique pro-
venant du pédicule postéro-interne est respectée (b)
ou non (a). 1. Artère antéroexterne ; 2. artère circonflexe
antérieure ; 3. pédicule postéro-interne ; 4. artère circon-
flexe postérieure.
14-038-A-10 Fractures de l’extrémité supérieure de l’humérus Appareil locomoteur
2

de 3/1 avec une moyenne d’âge de 65,6 ans. L’incidence annuelle
globale, excluant les fractures-luxations (8,6 %), était de 73/100 000
avec un maximum de 409/100 000 chez la femme. L’étiologie
habituelle était la simple chute dans 79 % des cas. Parmi les 28 %
des patients hospitalisés, 75 % avaient plus de 60 ans et 75 % étaient
des femmes. Environ 80 % des fractures de l’humérus proximal
étaient peu ou pas dépIacées et ne nécessitaient qu’un traitement
orthopédique, ce qui rejoint très exactement les constatations de
Neer
[27]
.
L’étude américaine de Rose
[31]
montrait, sur 274 fractures proximales
de l’humérus, une incidence annuelle chez l’homme de 30,5/100 000
contre 63,3/100 000 chez la femme. Elle confirmait l’incidence
croissante avec l’âge chez la femme après 50 ans, atteignant un pic
de 439,4 fractures pour 100 000 à l’âge de 80 ans avec un sex-ratio
de 2,1/1.
Anatomopathologie
De très nombreuses classifications ont été proposées selon le siège
des traits par rapport à la surface articulaire et aux tubérosités, le
nombre de fragments, le déplacement, l’association ou non à une
luxation glénohumérale.
Neer
[28]
a été le premier, en 1953, à démembrer les diverses variétés
de fractures articulaires, jusqu’alors qualifiées de comminutives et
parfois associées à une luxation, et a proposé le terme de fractures
« à quatre fragments ». Cette classification repose sur les travaux de
Codman
[5]
qui a distingué, en 1934, quatre structures que Neer a
ensuite intitulées « segments », séparées par les lignes de
calcification des cartilages de conjugaison : la tête humérale, le
trochiter ou tubercule majeur, le trochin ou tubercule mineur et la
diaphyse. Codman avait observé que les traits de fracture suivent
fréquemment les anciens cartilages de croissance et avait
individualisé des fractures à deux, trois ou quatre fragments dans
lesquelles chaque fragment portait, selon la fracture, une, deux ou
trois des quatre structures. Neer a précisé en 1970 sa classification
dite « des quatre segments », en tenant compte de la situation des
traits, du nombre de fragments et de leur déplacement. Il avait
individualisé six groupes, le groupe I étant celui des fractures dites
peu ou pas déplacées, dans lesquelles aucun segment ne présente
un déplacement angulaire de plus de 45° ou linéaire de plus de 1 cm.
Le traitement de ces fractures, qualifiées de fractures « en une partie
»(ou«àunfragment ») est orthopédique et leur pronostic en règle
favorable, car elles ne comportent pratiquement pas de risque de
nécrose. Neer a modifié en 1975 cette classification qui ne considère
plus que les fractures déplacées. Les fractures « à deux fragments »
comprennent les fractures du col anatomique, du col chirurgical, du
trochiter ou du trochin. Les fractures«àtroisfragments » associent
une fracture du col chirurgical à une fracture d’une tubérosité. Les
fractures « à quatre fragments » détachent la tête et les deux
tubérosités. Toutes ces fractures peuvent être associées à une
luxation de l’épaule et il existe en outre de rares fractures de la
surface articulaire (par impaction ou cisaillement). Fractures-
luxations et fractures de la surface articulaire forment le groupe VI
de l’ancienne classification. Chaque « partie » (ou « fragment ») peut
donc porter un ou plusieurs segments. En outre, les traits de
fractures ne suivent pas exactement les anciens cartilages de
croissance et traversent parfois un segment qui est ainsi situé sur
deux fragments. Fragments et segments ne sont donc pas
équivalents.
Duparc a proposé une classification reposant sur une terminologie
anatomopathologique en introduisant le terme explicite de fractures
céphalotuberculaires pour les fractures articulaires séparant tête
humérale, diaphyse et tubérosités, équivalent des fractures « à
quatre fragments » de Neer. La classification actuelle de Bichat
[17]
oppose les fractures extra-articulaires aux fractures articulaires. Elle
distingue, parmi les fractures extra-articulaires, les fractures isolées
des tubercules intéressant le trochin ou le trochiter et les fractures
sous-tuberculaires, isolées ou associées à une fracture d’un des
tubercules. Les fractures articulaires comprennent les fractures du
col anatomique, les fractures céphalotuberculaires et les fractures
issues des encoches céphaliques dues aux luxations.
Muller a proposé, en 1987
[26]
, la classification de l’AO/ASIF qui
définit trois grands groupes A, B et C selon que le trait est
extracapsulaire, partiellement ou totalement intracapsulaire. Le
risque de nécrose augmente considérablement du groupe A au
groupe C. Chaque groupe est lui-même divisé en trois sous-groupes
de gravité croissante, selon un codage alphanumérique permettant
un classement informatique. Cette classification isole les fractures
céphalotuberculaires engrenées en valgus, ignorées par Neer, en
raison de leur déplacement souvent peu important. Elle est
difficilement utilisable.
En 1989, Habermeyer et Schweiberer
[11]
ont proposé leur propre
classification en trois groupes, inspirée de la classification de Neer
et de l’AO :
–groupe A : fractures extracapsulaires de deux à quatre fragments
non déplacées ;
–groupe B : fractures extracapsulaires de deux à quatre fragments
avec luxation ;
–groupe C : fractures intracapsulaires avec ou sans luxation.
Plus récemment, Gerber
[9]
a insisté sur un facteur important, négligé
dans toutes les classifications qui n’incluent que des critères
morphologiques : la fragilité osseuse, qui n’est pas toujours
superposable à l’âge. Il s’agit en effet d’un facteur essentiel de
l’indication, car il permet d’envisager ou non la possibilité d’une
ostéosynthèse. La même fracture chez un sujet à l’os solide et chez
un sujet ostéoporotique ne devrait pas être classée de la même
manière tant elle est différente sur les plans thérapeutique et
pronostique.
Tous s’accordent sur la nécessité de classer ces fractures afin
d’améliorer leur prise en charge et de pouvoir comparer les résultats
des séries. Toutes les classifications décrivent à peu près les mêmes
fractures et des équivalences peuvent être établies entre les
classifications de Neer et de Duparc et, à un moindre degré, de l’AO
(tableau I). Cependant, l’unanimité ne s’est pas faite sur le choix
d’une classification commune.
La classification de Neer est celle qu’utilisent les Anglo-Saxons et
elle est celle le plus largement diffusée. Ceux qui l’utilisent
confondent volontiers les termes de « fragments » et « segments »,
ce qui est à l’origine d’erreurs d’interprétation. On peut faire
quelques reproches à cette classification :
– une fracture céphalotubérositaire détachant trois fragments, le
segment céphalique, la diaphyse et un fragment portant le trochiter
et le trochin est inclassable ;
– certaines fractures « non déplacées » pour Neer peuvent
néanmoins faire discuter un traitement chirurgical : fracture déplacée
du trochin, fracture déplacée de5à10mmdutrochiter, fracture
céphalotubérositaire engrenée en valgus ;
– les fractures issues des encoches des luxations ne sont
pratiquement pas décrites ;
– une fracture céphalotubérositaire peu ou pas déplacée paraît
bénigne alors qu’elle peut se compliquer de nécrose céphalique dans
un pourcentage de cas non négligeable.
La classification de l’AO/ASIF, bien qu’assez exhaustive, nous paraît
complexe, peu évocatrice et d’un usage peu aisé, car elle nécessite
pour étiqueter une fracture d’avoir sous les yeux l’ensemble de la
classification en raison du nombre important de sous-groupes.
Nous n’avons pas l’expérience de l’usage de la classification
d’Habermeyer.
La reproductibilité de ces classifications a été évaluée et est
médiocre. Toutes les classifications peuvent donner lieu à des
interprétations différentes selon les chirurgiens lors de la lecture des
mêmes clichés et même par le même chirurgien lors de deux lectures
différentes.
Le problème n’est pas tant de classer les fractures que de préciser la
situation des traits par rapport aux quatre segments, d’identifier les
Appareil locomoteur Fractures de l’extrémité supérieure de l’humérus 14-038-A-10
3

divers fragments osseux et de préciser leur déplacement, ce qui
suppose une imagerie de qualité. Or celle-ci fait souvent défaut, ce
qui explique au moins en partie les différences d’interprétation. Quoi
qu’il en soit, toute méta-analyse est sujette à caution car il est plus
que probable que des fractures classées de la même manière ne sont
pas des fractures identiques et ne sont donc pas comparables. De
même, il est très vraisemblable que de nombreuses séries de
fractures d’un type donné comportent en fait des fractures d’autres
types, ce qui pourrait expliquer des différences entre les résultats,
notamment entre les taux de nécrose céphalique.
Nous sommes restés fidèles à la classification de Duparc, dont la
terminologie est logique et facile à retenir et qui individualise tous
les types fracturaires. Elle a été utilisée en 1997 pour le symposium
de la Sofcot sur le traitement conservateur des fractures de
l’extrémité supérieure de l’humérus
[35]
. Elle individualise deux
grands groupes de fractures extra- et intra-articulaires.
FRACTURES EXTRA-ARTICULAIRES
Extracapsulaires, elles comprennent les fractures des tubercules et
les fractures sous-tuberculaires, isolées ou associées à une fracture
d’un des deux tubercules.
¶Fractures tuberculaires
Fractures du tubercule majeur ou trochiter
Ces fractures peuvent être la conséquence d’un choc direct ou d’une
contraction musculaire violente. Elles sont associées, dans 16 à 66 %
des cas selon les séries
[35]
, à une luxation antéro-interne qu’elles
peuvent rendre incoercible. Dans cette éventualité, elles peuvent être
la propagation d’une encoche postérosupérieure située à la jonction
de la tête et du tubercule majeur, souvent mieux visible après
réduction de la luxation sur le cliché de face en rotation interne.
Les fractures parcellaires détachent l’insertion d’un ou deux muscles,
le supraspinatus, parfois le supra- et l’infraspinatus, plus rarement
l’infraspinatus et le teres minor, exceptionnellement l’infraspinatus.
Les fractures totales emportent les insertions des trois muscles (fig 4).
Olivier a ainsi proposé de distinguer quatre types lésionnels selon la
localisation et l’importance du fragment osseux et a précisé leur
répartition sur 40 cas
[29]
:
–type I : ce sont les fractures du sommet du trochiter ou de
l’insertion du supraspinatus (15 %) ; le diagnostic peut être difficile
lorsque le fragment détaché est très petit (fracture operculaire) ;
–type II : ce sont les fractures respectant le sommet mais intéressant
la partie postérosupérieure du trochiter et correspondant à
l’insertion de l’infraspinatus (5 %) ;
Tableau I. – Équivalences de la classification de Duparc vers les classifications de Neer et de l’AO.
Classifications
Duparc Neer AO
Fractures extra-articulaires
Fractures des tubérosités
Tubercule majeur (trochiter) avec ou sans luxation antérieure Two-part GT A1
Tubercule mineur (trochin) avec ou sans luxation postérieure Two-part LT
Fractures sous-tubérositaires (col chirurgical) Two-part SN A3
engrenées ou désengrenées
Fractures sous-tubérositaires (col chirurgical) et d’une tubérosité
Tubercule majeur (trochiter) Three-part GT B 1-1
Tubercule mineur (trochin) Three-part LT B 1-2
Fractures articulaires
Fractures céphaliques (col anatomique) Two-part AN C 1-3
Fractures céphalotubérositaires
- de type I Four-part C 1-1
engrenées, non déplacées
- de type II Four-part C2
engrenées, déplacées
- de type III Four-part
désengrenées
- de type IV Four-part C3
avec luxation antérieure engrenée ou désengrenée
avec luxation postérieure engrenée ou désengrenée
Fractures céphalométaphysaires issues
- des encoches postérieures des luxations antérieures B 3-1
avec ou sans fracture du trochiter Anterior ou posterior two, three- ou four-part B 3-2
- des encoches antérieures des luxations postérieures
avec ou sans fracture du trochin
GT : greater tuberosity ;LT:lesser tuberosity ;SN:surgical neck ;AN:anatomical neck.
4Fracture du trochiter.
A. Parcellaire.
B. Totale non déplacée.
C. Totale déplacée.
D. Associée à une luxation antéro-
interne.
*
A*
B*
C
*
D
14-038-A-10 Fractures de l’extrémité supérieure de l’humérus Appareil locomoteur
4

–type III : ce sont les fractures détachant les deux tiers supérieurs
du trochiter emportant à la fois les insertions du supra- et de
l’infraspinatus (50 %) ;
–type IV : ce sont les fractures emportant tout le massif trochitérien
(30 %).
Intéressante sur le plan didactique, cette classification est
difficilement utilisable en pratique car la distinction entre les types
III et IV emportant ou non l’insertion du teres minor est difficile et
l’identification des rares fractures du type II est problématique. Il
est plus aisé de distinguer les fractures dites totales, supposées
emporter les surfaces d’insertion des trois muscles (ou au moins de
deux) en raison de la taille importante du fragment, et les fractures
partielles intéressant au moins le supraspinatus et qui se
caractérisent par leur déplacement supéromédial. Le récent
symposium de la Sofcot a également montré l’intérêt de distinguer
les fractures détachant un fragment unique, « monobloc », et celles,
plus fréquentes, détachant un fragment refendu qui se prêtent mal à
un vissage
[35]
.
Le déplacement dépend de la direction des muscles insérés sur le
fragment. Dans les fractures détachant l’insertion du supraspinatus,
le déplacement est caractéristique, avec migration supéromédiale du
fragment, venant s’interposer entre la tête humérale et l’acromion.
Dans les fractures détachant l’insertion des supra- et infraspinatus,
le fragment se déplace en dedans. Dans les fractures totales, le
fragment se déplace en arrière et en dedans du fait de la direction
divergente des trois muscles qui s’y insèrent
[29]
.
Sur le plan fonctionnel, une fracture déplacée du trochiter peut
altérer la mobilité de l’épaule tant active que passive : active, car
cette fracture est l’équivalent d’une rupture de la coiffe des
rotateurs ; passive, car le déplacement supérieur du fragment osseux
en haut risque d’entraîner un conflit sous-acromial en élévation et
son déplacement postérieur un conflit avec la glène en rotation
externe.
Une fracture même peu déplacée du trochiter peut être
exceptionnellement associée à une rupture tendineuse de la coiffe.
La taille du fragment, souvent petite, ne préjuge pas de l’étendue de
la rupture. Il s’agit en fait d’une solution de continuité de la coiffe
essentiellement tendineuse et en faible partie osseuse. La fracture
est la partie radiologiquement visible de la rupture. Il faut distinguer
ces ruptures des déchirures longitudinales associées aux fractures
du trochiter déplacées, habituellement situées entre le supraspinatus
et le subscapularis et qu’il convient de suturer.
Fractures du tubercule mineur ou trochin
Beaucoup plus rares que les précédentes, elles détachent l’insertion
du muscle subscapularis et parfois une partie de la surface
articulaire. Elles se déplacent en dedans sous l’effet de la contraction
musculaire. Elles intéressent la berge externe de la coulisse du
tendon bicipital qui peut se subluxer ou se luxer lorsque la fracture
est déplacée et secondairement devenir inflammatoire, voire se
rompre en cas de conflit avec des irrégularités du plancher de la
coulisse
[35]
. Elles peuvent être isolées ou associées à une luxation
postérieure qu’elles rendent volontiers incoercible (fig 5). Elles sont
souvent méconnues car le fragment détaché se superpose avec le
reste de l’épiphyse humérale sur le cliché de face. Leur diagnostic
nécessite un cliché de face en rotation externe (qui risque de déplacer
la fracture ou d’aggraver son déplacement) ou mieux en rotation
interne, et surtout un cliché de profil axillaire ou une TDM, qui
permettent en outre de mesurer le déplacement médial.
Fractures sous-tuberculaires
Classiques fractures du col chirurgical, ce sont les plus fréquentes
des fractures humérales supérieures. Elles peuvent être isolées ou
associées à une fracture du tubercule majeur ou plus rarement
mineur.
•Fractures sous-tuberculaires isolées
Elles représentent à elles seules près des deux tiers des fractures de
l’extrémité supérieure de l’humérus. Elles surviennent fréquemment
chez les sujets âgés à l’os fragile, à la suite d’une chute sur l’épaule.
Chez les sujets jeunes, elles sont dues à un traumatisme violent et
peuvent être associées à d’autres lésions traumatiques, notamment
thoraciques. Le trait, situé par définition sous les tubercules, est donc
toujours extracapsulaire. Il est néanmoins plus ou moins haut situé
et on peut distinguer des sous-tuberculaires basses et hautes (fig 6).
Dans celles-ci, le trait se rapproche du col anatomique et le fragment
proximal est de petite taille, offrant peu de prise aux matériaux
d’ostéosynthèse. La fracture peut être simple ou comminutive, avec
des difficultés de réduction. Le déplacement, élément essentiel de la
décision thérapeutique, est variable. La fracture peut être engrenée,
avec un contact plus ou moins important entre les deux fragments,
ou désengrenée. Le fragment proximal se déplace en rotation externe
et élévation sous l’effet de la contraction des muscles de la coiffe
tandis que le fragment distal se déplace en dedans et en arrière,
sous l’effet de la traction du pectoralis major. Dans les fractures
engrenées, l’impaction est donc postérieure. Les termes de fracture
en abduction ou en adduction doivent être abandonnés car une
même fracture peut se déplacer dans les deux sens selon la position
donnée au bras au moment de la radiographie et peut même, pour
une position donnée du bras, paraître déplacée en adduction ou en
abduction selon que l’épaule est en rotation externe ou interne. Les
fractures déplacées peuvent être irréductibles en cas d’interposition
du long biceps dans le foyer de fracture ou lorsque le fragment
proximal embroche le deltoïde. Les fractures à grand déplacement
peuvent se compliquer de lésions vasculonerveuses. L’association
d’une fracture sous-tubérositaire isolée à une véritable luxation
glénohumérale est possible mais d’une grande rareté
[35]
.Le
pronostic est bon puisque la tête humérale garde ses insertions
capsulaires et reste solidaire des deux segments tuberculaires.
•Fractures sous-tuberculaires avec fracture
du tubercule majeur ou mineur
Ce sont les fractures«àtroisfragments » de Neer
[27]
.
–Fractures sous-tuberculaires et du tubercule majeur
Ce sont les fractures cervicotrochitériennes de Kocher associant un
trait sous-tubérositaire plus ou moins haut situé à un refend
détachant la totalité du tubercule majeur (fig 7). Chacune des deux
fractures est plus ou moins déplacée. La fracture du tubercule
5Fracture du tro-
chin.A. Isolée.
B. Associée à
une luxation
postérieure.
*
A*
B
6Fracture sous-tubercu-
laire isolée.
A. Basse.
B. Haute.
*
A*
B
Appareil locomoteur Fractures de l’extrémité supérieure de l’humérus 14-038-A-10
5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%