Les principes de base de … la pharmacothérapie et de la médecine

Les principes de base de … la pharmacothérapie et de la
médecine en toxicomanie
Note aux lecteurs : Il serait utile de d’abord lire Les principes de base de… l’évaluation globale en médecine de la
toxicomanie, qui décrit un processus d’évaluation qu’il est recommandé de suivre avant de commencer une
pharmacothérapie.
Qu’est-ce que la pharmacothérapie?
Le terme pharmacologie fait référence aux effets physiologiques de substances chimiques
(c.-à-d. de médicaments ou de drogues) sur l’organisme.
La pharmacothérapie est le traitement d’une affection ou d’une maladie avec des
médicaments dispensés par un professionnel de la santé qualifié, tout en tenant compte de
la pharmacologie de ces médicaments.
Comment fonctionne la pharmacothérapie?
Quand l’évaluation clinique est terminée, un plan de traitement est établi, qui inclut parfois
une pharmacothérapie.
Les fournisseurs de soins de santé sont fréquemment confrontés à des complications
psychiatriques ou médicales liées à une toxicomanie qu’il est pressant de traiter. Les
troubles de santé mentale — souvent vus comme une complication découlant d’un problème
présenté ou d’un trouble concomitant — sont couramment traités avec des médicaments qui
intensifient les problèmes de toxicomanie. Par exemple, le soulagement de la douleur
chronique passe parfois par une thérapie continue aux opioïdes ou à d’autres médicaments
psychoactifs. Cela dit, les fournisseurs de soins ont parfois de la difficulté à faire la
distinction entre des symptômes de douleur physique et émotionnelle et une sensibilité
extrême à la douleur.
Il arrive souvent que les médecins prescrivent des médicaments contre des problèmes
courants, comme la douleur, l’anxiété ou des troubles du sommeil, qui ont des effets
sédatifs sur le cerveau. Malheureusement, certaines personnes se soignent elles-mêmes,
sans demander l’avis de leur médecin, en croyant que des médicaments sur ordonnance tels
que les opioïdes ou les benzodiazépines les aideront à se calmer et à se reposer. Comme
toute blessure ou affection physique peut présenter une composante émotionnelle
importante, les médecins se doivent de surveiller avec soin comment leurs patients utilisent
les médicaments sur ordonnance (voir Canadian Guideline for Safe and Effective Use of
Opioids for Chronic Non-Cancer Pain; en anglais seulement).
Les produits en vente libre couramment pris pour soulager la nausée, le rhume, les spasmes
musculaires et la douleur renferment souvent des substances chimiques causant d’autres
effets, indésirables ceux-là. Par exemple, la diphenhydramine peut avoir des effets
dépresseurs, la pseudoéphédrine peut avoir des effets stimulants et les antihistaminiques
peuvent avoir des effets sédatifs. Donc, avant de poser un diagnostic et d’entreprendre une
pharmacothérapie, l’usage de médicaments et de drogues, y compris de produits en vente
libre, doit être analysé en détail.
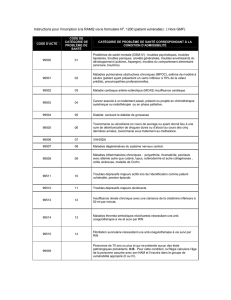
La pharmacothérapie utilisée pour les problèmes de toxicomanie, de douleur et de maladie
mentale se divise en cinq grandes catégories:
1. Médicaments psychoactifs
C’est avec les médicaments psychoactifs que le risque d’abus, de dépendance ou de
toxicomanie est le plus élevé. Il faut donc s’assurer qu’ils sont prescrits avec
circonspection, pour de courtes durées et contre des épisodes aigus de troubles ou
diagnostics clairement définis. C’est aussi cette catégorie de médicaments qui présente
le risque le plus élevé de détournement (c.-à-d. médicaments détournés pour être

vendus illégalement). Les programmes provinciaux de surveillance des ordonnances ont
des formats et fonctions qui varient considérablement et sont en constante évolution.
Certains programmes ne portent que sur les opioïdes; pourtant, certaines combinaisons
opiacées (p. ex. Tylenol 2, 3, 4), quelques opioïdes sans ordonnance (p. ex. Tylenol 1,
222) et certains stimulants et benzodiazépines sont parfois détournés et utilisés à
mauvais escient, sans surveillance ni reddition de comptes. Voici quelques exemples de
médicaments psychoactifs :
• les sédatifs (c.-à-d. les sédatifs-hypnotiques et les anxiolytiques) comme les
benzodiazépines (p. ex. diazépam, lorazépam, oxazépam, témazepem), la
zopiclone, la buspirone, l’hydrate de chloral et les barbituriques;
• les stimulants comme le méthylphénidate, les amphétamines, la nicotine et la
cocaïne;
• les analgésiques opioïdes comme la morphine, la codéine, l’oxycodone,
l’hydrocodone, l’hydromorphone et le fentanyl;
• les cannabinoïdes comme le cannabidiol (CBD), le nabilone (Cesamet) et le
delta-9-tétrahydrocannabinol (THC).
2. Médicaments psychotropes
Rarement utilisés à mauvais escient, les médicaments psychotropes posent malgré tout
un risque d’intoxication et sont associés à des symptômes de manque qui peuvent se
révéler problématiques si de fortes doses sont prises ou en cas d’arrêt brusque de la
consommation. Une surdose aux antidépresseurs tricycliques peut être mortelle, surtout
s’ils sont pris en combinaison avec des benzodiazépines ou de l’alcool, qui ont des effets
dépresseurs sur le cerveau et peuvent provoquer une dépression respiratoire. Voici
quelques exemples de médicaments psychotropes :
• les antidépresseurs, dont les tricycliques comme l’amitriptyline et la doxépine;
les inhibiteurs spécifiques du recaptage de la sérotonine (ISRS) comme la
fluoxétine, la paroxétine, la trazodone, le citalopram et la sertraline; les
inhibiteurs de la recapture de la sérotonine-noradrénaline (IRSNa) comme la
venlafaxine; et les tétracycliques comme la mirtazapine. Interrompre
soudainement la prise d’antidépresseurs ISRS est associé à un syndrome
d’«arrêt » bien défini;
• les psychorégulateurs comme le lithium et l’acide valproïque;
• les antipsychotiques comme l’halopéridol, la chlorpromazine, la rispéridone, la
quétiapine et l’olanzapine, utilisés en cas de diagnostics psychiatriques tels que
troubles anxieux, troubles de l’humeur (p. ex. trouble bipolaire) et troubles
psychotiques (p. ex. schizophrénie).
Il importe de poser un diagnostic psychiatrique avant de prescrire des médicaments
psychotropes, car les troubles psychiatriques provoqués par la toxicomanie font partie
du groupe des troubles de toxicomanie.
De plus, l’abus de substances ou la dépendance arrive à créer, à imiter ou à masquer
des symptômes psychiatriques et, ce faisant, déforme les signes d’un trouble
psychiatrique réel nécessitant une intervention pharmacothérapeutique. Par exemple, la
dépression est un symptôme courant tant de l’intoxication que de l’état de manque
suivant l’arrêt de la consommation. Les patients toxicomanes décrivent souvent les
hauts et les bas dans leur humeur et comportement associés à l’intoxication et au

manque, en omettant toutefois de mentionner leur dépendance. Ces hauts et ces bas
pourraient être interpréter à tort comme un trouble bipolaire.
Généralement utilisés en cas de troubles de la pensée, les antipsychotiques atypiques
comme la quétiapine et l’olanzapine sont souvent prescrits pour traiter l’anxiété et
l’insomnie en raison de leurs effets sédatifs. Pourtant, il s’agit là d’un emploi non
conforme de ces médicaments qui comporte des risques en soi. Au moment de prescrire,
il faut donc tenir compte du fait que leurs ingrédients pharmaceutiques actifs pourraient
engendrer une dépendance.
3. Médicaments pour thérapie d’entretien
La méthadone, la buprénorphine et la buprénorphine/naloxone sont employées pour
traiter la dépendance aux opioïdes dans le cadre d’une thérapie d’entretien. Même si des
opioïdes à libération contrôlée comme le MS Contin, l’OxyContin et l’Hydromorph Contin
permettent de traiter la douleur persistante, leur utilisation dans une thérapie
d’entretien n’est pas recommandée.
4. Médicaments pour traiter spécifiquement la dépendance
Le désir irrépressible de consommer est reconnu comme une manifestation
physiologique qui se traite avec des médicaments agissant sur les circuits cérébraux
touchés. Ainsi, la naltrexone est un antagoniste opioïde qui réprime le désir de
consommer des opioïdes et de l’alcool. On a aussi constaté que l’acamprosate, en
atténuant la compulsion de boire, diminuait légèrement le risque de rechute dans
l’alcoolisme. Voici quelques exemples de médicaments utilisés pour traiter
spécifiquement la dépendance :
• les médicaments qui diminuent le besoin de consommer comme la varénicline,
la naltrexone, l’acamprosate et le bupropione;
• les médicaments dissuasifs comme le disulfirame.
En perturbant la métabolisation de l’alcool, le disulfirame (médicament dissuasif) produit
un effet physiologique indésirable, mais seulement si la personne boit alors qu’elle prend
le médicament de façon régulière.
5. Médicaments contre la douleur et les troubles neurologiques
Les cannabinoïdes, la gabapentine et la prégabaline servent à soulager la douleur
chronique, mais risquent aussi d’entraîner des abus. On sait que certains agonistes de la
dopamine, comme le pramipexole, servant à traiter la maladie de Parkinson exacerbent
le désir et la compulsion de jouer ou d’avoir des relations sexuelles. Le topiramate et la
lamotrigine sont parfois prescrits pour réguler l’humeur. Les études sur le topiramate
sont contradictoires : certaines indiquent que s’il n’est pas utilisé conformément à
l’étiquetage, il peut intensifier le sentiment de malaise ou de déplaisir (dysphorie) et
accroître le risque de retomber dans la dépendance, alors que d’autres études montrent,
elles, que le topiramate serait un moyen efficace d’éviter une rechute dans l’alcoolisme.
Les médecins doivent donc se montrer prudents lorsqu’ils prescrivent ce médicament.
Voici quelques exemples de médicaments contre la douleur et les troubles
neurologiques:
• les cannabinoïdes, la gabapentine et la prégabaline, qui sont prescrits pour
soulager la douleur chronique en raison de leurs effets dépresseurs sur le
cerveau;

• les agonistes de la dopamine, comme le pramipexole, qui sont prescrits pour
traiter la maladie de Parkinson;
• les antiépileptiques, comme le topiramate et la lamotrigine, qui sont prescrits
pour traiter les troubles convulsifs.
Répercussions pour les fournisseurs de soins de santé
Tous les fournisseurs de soins de santé se doivent de bien connaître la pharmacologie et les
indications thérapeutiques des médicaments qu’ils prescrivent à leurs patients et de
comprendre le contexte entourant les problèmes de toxicomanie. Il est essentiel d’obtenir
les antécédents médicaux d’un patient et de bien l’évaluer, et de procéder à une analyse
sanguine et à un test de dépistage urinaire, tel que décrit dans Les principes de base de…
l’évaluation globale en médecine de la toxicomanie. Pour établir de concert des plans de
traitement, les médecins et autres fournisseurs de soins non-médecins doivent tous se
familiariser avec la pharmacothérapie, en particulier dans les situations où il y a
concomitance de troubles de toxicomanie, d’une part, et de troubles de santé mentale ou de
douleur chronique, d’autre part.
Les benzodiazépines peuvent être considérées comme une option à court terme s’offrant
aux patients sans problème de dépendance ou alors aux patients en désintoxication
supervisée de l’alcool. Prescrire des benzodiazépines et des opioïdes à courte action sur une
longue période accroît le risque que les patients développent une dépendance, en plus
d’induire une tolérance et une dépendance physiologique. Ces médicaments fragilisent aussi
le processus de réadaptation des patients qui suivent un programme basé sur l’abstinence.
Donc, pour une personne en traitement à long terme, des options relativement plus sûres
seraient la buspirone en cas d’anxiété et le baclofène en cas de spasmes musculaires. En ce
qui concerne le traitement à long terme de l’insomnie, une option à moindre risque serait
des antidépresseurs sédatifs comme l’amitriptyline, la trazodone ou la mirtazapine.
Les symptômes de manque sont un phénomène physiologique causé par toutes les drogues
et tous les médicaments ayant des effets sur le cerveau. L’intensité de ces symptômes varie
de faible à modérée (p. ex. nausée, frissons, mal de tête, delirium tremens), alors un arrêt
progressif et une psychothérapie d’appoint sont à privilégier. Les personnes prenant depuis
longtemps des médicaments psychoactifs ou psychotropes doivent être avisées des
symptômes de manque de ces médicaments. Le sevrage le plus dangereux est celui de
dépresseurs comme l’alcool, les benzodiazépines ou les barbituriques, car il peut être
mortel. Pour éviter toute complication involontaire, il est essentiel d’arrêter progressivement
la prise de médicaments, de recourir à des aides au sevrage à longues demi-vies et
d’assurer un suivi médical attentif.
Préparé par Raju Hajela, M.D., M.H.P., DABAM. Examiné par Peter Butt, M.D., et Tony George, M.D.,
FRCPC.
Références
Brands, B. Management of Alcohol, Tobacco and Other Drug Related Problems, Toronto, Centre de
toxicomanie et de santé mentale, 2000.
Koob, G. et M. Le Moal. Neurobiology of Addiction, Londres (R.-U.), Academic Press, 2006.
Organisation mondiale de la Santé. Neurosciences : usage de substances psychoactives et
dépendance, Genève (Suisse), 2004.
Ries, R., D. Fiellin, S. Miller et R. Saitz. Principles of Addiction Medicine (4th ed.), Philadelphie (PA),
Lippincott Williams & Wilkins, 2009.
1
/
4
100%