Télécharger le document

Glycémie et diabète
!PLAN
La digestion et les enzymes
A) Le rôle de la digestion
aliment = source d'énergie et de carbone pour les organismes hétérotrophes
digestion : permet la transformation de glucides (grosses molécules) en glucose
sous l’action d'enzymes digestives
apport énergétique (ATP) par glycolyse et respiration cellulaire
B) Les enzymes : des catalyseurs spécifiques
obs. : augmentation de la vitesse de production de substrat avec une enzyme par
rapport à sans enzyme
enzymes = catalyseurs → augmentent la cinétique (= vitesse) d'une réaction
double spécificité : de réaction et de substrat
enzymes digestives :
augmentent la vitesse d'hydrolyse de glucides
plusieurs types d'enzymes pour différents glucides
C) La cinétique enzymatique
obs. : enzymes de l'estomac efficaces entre pH = 1 et 3
cinétique enzymatique dépend de différents paramètres : température, pH,
inhibiteurs, mutations, etc.
vitesse initiale de réaction : mesure sur une courbe [Produits] = f(Temps)
évolution de la vitesse initiale : courbe V = f([Substrats]) avec un plateau = V
modélisation de la cinétique : équation de Michaelis et Menten
1
imax

Transition : la digestion permet, grâce à l'action spécifique d'enzymes digestives, de
transformer les glucides alimentaires en glucose. Le glucose ainsi formé passe alors dans
la circulation sanguine. La concentration sanguine est appelée la glycémie, et celle-ci est
susceptible de varier selon la prise alimentaire. Elle est donc régulée, notamment par des
hormones.
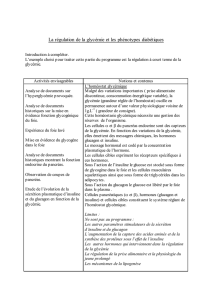
La régulation hormonale de la glycémie
A) La notion d'homéostasie appliquée à la glycémie
obs. : glycémie = paramètre du milieu intérieur maintenu autour de 1 g/L
existence d'une boucle de régulation :
variable = glycémie
capteur = pancréas
signal = hormones pancréatiques (insuline et glucagon)
effecteur = foie (stockage ou libération de glucose dans le sang)
importance de la régulation de la glycémie :
pas assez de glucose (hypoglycémie) = moins d'énergie pour les cellules
trop de glucose (hyperglycémie) = toxique pour les cellules
B) Les acteurs hormonaux de la régulation de la glycémie
insuline → hypoglycémiante = diminue la glycémie
glucagon → hyperglycémiant = augmente la glycémie
mécanismes de l'insuline :
glycémie élevée : sécrétion d’insuline par les cellules β des îlots de Langerhans
du pancréas
fixation sur des récepteurs à l'insuline des cellules du foie
activation de la synthèse de glycogène en utilisant le glucose
prise du glucose dans le sang = diminution de la glycémie
2

C) De la digestion à la glycémie
période de jeûne : utilisation du glucose → glycémie faible → sécrétion de glucagon
→ hydrolyse du glycogène → libération de glucose → augmentation de la glycémie
après digestion : passage du glucose de l'intestin vers le sang → glycémie élevée →
sécrétion d'insuline → synthèse de glycogène → prise du glucose sanguin →
diminution de la glycémie
Transition : la glycémie est un paramètre du milieu interne qui est régulé. Une
augmentation ou une diminution de sa valeur est normalement contrebalancée par l'action
d'hormones pancréatiques aux effets hypo ou hyperglycémiant. Cette régulation s'inscrit
dans le fonctionnement physiologique normal de l'organisme ; ce fonctionnement peut être
perturbé dans certaines pathologies : les diabètes.
Les diabètes : des perturbations de la régulation de la
glycémie
A) Que sont les diabètes ?
obs historique : certains individus ont une urine « sucrée » = perturbation de
l'excrétion du glucose
symptômes des diabètes sucrés :
hyperglycémie chronique
polyurie = volume d'urine plus important
polydipsie = sensation de soif
glycosurie = glucose dans les urines
complications associées : insuffisances rénales, hépatiques, cécité, etc.
B) Le diabète de type I : une production insuffisante d'insuline
diabète type I = insulino-dépendant
maladie auto-immune = destruction des cellules β des îlots de Langerhans du
pancréas par les cellules immunitaires
diminution de la production d'insuline → hyperglycémie chronique
3

traitement = injection d'insuline
C) Le diabète de type II : une perturbation de l'action de l'insuline
diabète type II = non insulino-dépendant = insulino-résistant
hyporéceptivité = diminution de la réceptivité des cellules hépatiques à l'insuline
hyporéceptivité → hyperinsulinémie de compensation → fatigue du pancréas →
insulino-déficience → hyperglycémie chronique
traitement : principalement préventif (sport, hygiène de vie, alimentation, etc.)
D) Le déclenchement des diabètes : des facteurs génétiques et
environnementaux
obs : diabète touchant souvent les membres d'une même famille = facteur génétique
facteurs génétiques :
mutation du récepteur à l'insuline → type II
mutation des gènes du CMH → type I
facteurs environnementaux :
hygiène de vie et surpoids → type II
vieillissement → type II
infection virale → type I
Bilan : « le » diabète n’existe pas ; les diabètes sucrés recouvrent des maladies aux
symptômes similaires, mais aux causes différentes. Les traitements appropriés ne sont
alors pas les mêmes. Le déclenchement de ces diabètes est tout aussi complexe et fait
intervenir des facteurs aussi bien génétiques qu'environnementaux et comportementaux.

Glycémie et diabète
!SCHÉMAS
Cinétique enzymatique
Une cinétique enzymatique se mesure en calculant les vitesses initiales (V) pour différentes
concentrations en substrats ([S ] > [S ]) avec une même concentration en enzymes ([E]). Cette
cinétique atteint un plateau (V > V > V ) lorsque les enzymes sont saturées. La courbe orange te
rappelle que les enzymes sont des catalyseurs très efficaces.
i
2 1
max 2 1
La boucle de régulation de la glycémie
 6
6
 7
7
 8
8
1
/
8
100%