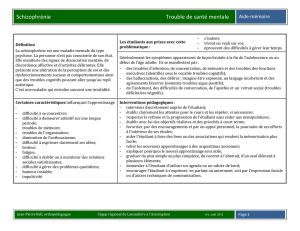
Voir/Ouvrir

UNIVERSITE MOHAMMED V
FACULTE DE MEDECINE ET DE PHARMACIE -RABAT-
ANNEE: 200 THESE N°: 140
S
St
ti
ig
gm
ma
at
ti
is
sa
at
ti
io
on
n
d
de
es
s
p
pe
er
rs
so
on
nn
ne
es
s
a
at
tt
te
ei
in
nt
te
es
s
d
de
e
t
tr
ro
ou
ub
bl
le
es
s
m
me
en
nt
ta
au
ux
x
E
Et
tu
ud
de
e
a
au
up
pr
re
es
s
d
de
e
1
10
00
0
p
pa
at
ti
ie
en
nt
ts
s
a
a
l
l'
'h
ho
op
pi
it
ta
al
l
a
ar
r-
-r
ra
az
zi
i
d
de
e
s
sa
al
le
e
THESE
Présentée et soutenue publiquement le :………………………..
PAR
Mlle Mouna BENAISSA
Née le 07 Mai 1983 à Khmisset
Pour l'Obtention du Doctorat en
Médecine
MOTS CLES Stigmatisation – Troubles mentaux – Schizophrenie – Trouble bipolaire - Dépression.
JURY
Mr. A. FAJRI PRESIDENT
Professeur de Psychiatrie
Mr. Hassan KISRA RAPPORTEUR
Professeur Agrégé de Psychiatrie
Mr. J. TOUFIQ
Professeur de Psychiatrie
Mr. M. Z. BICHRA
Professeur de Psychiatrie
JUGES

D
Dé
éd
di
ic
ca
ac
ce
es
s
J
Je
e
s
su
ui
is
s
s
se
eu
ul
le
e
à
à
s
si
ig
gn
ne
er
r
c
ce
et
tt
te
e
t
th
hè
ès
se
e
e
et
t
p
po
ou
ur
rt
ta
an
nt
t
d
de
e
n
no
om
mb
br
re
eu
us
se
es
s
p
pe
er
rs
so
on
nn
ne
es
s
o
on
nt
t
c
co
on
nt
tr
ri
ib
bu
ué
é
p
pa
ar
r
l
le
eu
ur
r
a
ai
id
de
e,
,
l
le
eu
ur
r
s
so
ou
ut
ti
ie
en
n
e
et
t
l
le
eu
ur
rs
s
c
co
on
ns
se
ei
il
ls
s
à
à
l
la
a
f
fa
ai
ir
re
e
e
ex
xi
is
st
te
er
r.
.
A
Al
lo
or
rs
s
à
à
v
vo
ou
us
s,
,
j
je
e
d
dé
éd
di
ie
e
c
ce
e
t
tr
ra
av
va
ai
il
l…
…

A
A
m
ma
a
f
fa
am
mi
il
ll
le
e
A
A
l
la
a
m
mé
ém
mo
oi
ir
re
e
d
d’
’I
Ib
bb
ba
a,
,
n
no
ot
tr
re
e
g
gr
ra
an
nd
d-
-p
pè
èr
re
e
a
ad
do
or
ré
é
e
et
t
p
pè
èr
re
e
s
sp
pi
ir
ri
it
tu
ue
el
l
à
à
t
to
ou
us
s.
.
T
Tu
u
a
as
s
t
to
ou
uj
jo
ou
ur
rs
s
é
ét
té
é
u
un
n
m
mo
od
dè
èl
le
e
d
de
e
s
sa
ag
ge
es
ss
se
e
e
et
t
d
d’
’a
al
lt
tr
ru
ui
is
sm
me
e,
,
t
ta
a
p
pr
ré
és
se
en
nc
ce
e
b
bi
ie
en
nv
ve
ei
il
ll
la
an
nt
te
e
n
no
ou
us
s
a
a
p
po
ou
us
ss
sé
és
s
à
à
p
pl
la
ac
ce
er
r
l
la
a
m
mo
or
ra
al
le
e
e
et
t
l
la
a
s
sc
ci
ie
en
nc
ce
e
a
au
u
d
de
es
ss
su
us
s
d
de
e
t
to
ou
ut
t.
.
Q
Qu
ue
e
t
to
on
n
â
âm
me
e
c
co
on
nt
ti
in
nu
ue
e
à
à
v
ve
ei
il
ll
le
er
r
s
su
ur
r
n
no
ou
us
s
e
et
t
à
à
n
no
ou
us
s
g
gu
ui
id
de
er
r,
,
p
pa
ai
ix
x
e
et
t
m
mi
is
sé
ér
ri
ic
co
or
rd
de
e
s
so
oi
ie
en
nt
t
s
su
ur
r
e
el
ll
le
e.
.
M
Me
er
rc
ci
i
à
à
H
Ha
an
nn
na
a,
,
n
no
ot
tr
re
e
g
gr
ra
an
nd
d-
-m
mè
èr
re
e
b
bi
ie
en
n
a
ai
im
mé
ée
e,
,
P
Po
ou
ur
r
t
to
ou
ut
te
e
l
la
a
t
te
en
nd
dr
re
es
ss
se
e,
,
l
le
es
s
p
pr
ri
iè
èr
re
es
s
e
et
t
l
le
es
s
e
en
nc
co
ou
ur
ra
ag
ge
em
me
en
nt
ts
s.
.
P
Pu
ui
is
ss
se
e
d
di
ie
eu
u
t
to
ou
ut
t
p
pu
ui
is
ss
sa
an
nt
t
t
te
e
d
do
on
nn
ne
er
r
s
sa
an
nt
té
é
e
et
t
l
lo
on
ng
gé
év
vi
it
té
é.
.
A
A
m
mo
on
n
p
pè
èr
re
e
M
Me
er
rc
ci
i
d
de
e
m
m’
’a
av
vo
oi
ir
r
t
tr
ra
an
ns
sm
mi
is
s
u
un
ne
e
c
ce
er
rt
ta
ai
in
ne
e
p
ph
hi
il
lo
os
so
op
ph
hi
ie
e
q
qu
ui
i
m
me
e
p
pr
ro
ot
tè
èg
ge
e,
,
u
un
n
d
dé
ét
ta
ac
ch
he
em
me
en
nt
t
e
et
t
u
un
n
r
re
ec
cu
ul
l
p
pa
ar
r
r
ra
ap
pp
po
or
rt
t
a
au
ux
x
c
ch
ho
os
se
es
s
d
de
e
l
la
a
v
vi
ie
e,
,
m
me
e
p
pe
er
rm
me
et
tt
ta
an
nt
t
d
d’
’ê
êt
tr
re
e
s
sé
ér
ri
ie
eu
us
se
e
s
sa
an
ns
s
j
ja
am
ma
ai
is
s
m
me
e
p
pr
re
en
nd
dr
re
e
a
au
u
s
sé
ér
ri
ie
eu
ux
x.
.
T
Tu
u
n
ne
e
c
ce
es
ss
sa
ai
is
s
d
de
e
m
me
e
r
ré
ép
pé
ét
te
er
r
q
qu
ue
e
«
«
s
sc
ci
ie
en
nc
ce
e
s
sa
an
ns
s
c
co
on
ns
sc
ci
ie
en
nc
ce
e
n
n’
’e
es
st
t
q
qu
ue
e
r
ru
ui
in
ne
e
d
de
e
l
l’
’â
âm
me
e
»
»,
,
e
et
t
c
ce
el
la
a
j
je
e
n
ne
e
s
su
ui
is
s
p
pa
as
s
p
pr
rê
êt
te
e
à
à
l
l’
’o
ou
ub
bl
li
ie
er
r.
.
J
Je
e
t
ti
ie
en
ns
s
à
à
t
t’
’e
ex
xp
pr
ri
im
me
er
r
m
ma
a
g
gr
ra
at
ti
it
tu
ud
de
e
p
po
ou
ur
r
a
av
vo
oi
ir
r
t
to
ou
uj
jo
ou
ur
rs
s
f
fa
ai
it
t
d
de
e
t
to
on
n
m
mi
ie
eu
ux
x,
,
p
po
ou
ur
r
q
qu
ue
e
j
je
e
n
ne
e
m
ma
an
nq
qu
ue
e
d
de
e
r
ri
ie
en
n,
,
e
et
t
q
qu
ue
e
j
je
e
p
pu
ui
is
ss
se
e
p
po
ou
ur
rs
su
ui
iv
vr
re
e
m
me
es
s
é
ét
tu
ud
de
es
s
d
da
an
ns
s
l
le
es
s
m
me
ei
il
ll
le
eu
ur
re
es
s
c
co
on
nd
di
it
ti
io
on
ns
s
p
po
os
ss
si
ib
bl
le
es
s,
,
m
ma
al
lg
gr
ré
é
l
le
es
s
t
tu
ur
rb
bu
ul
le
en
nc
ce
es
s
q
qu
ue
e
n
no
ou
us
s
a
av
vo
on
ns
s
p
pu
u
t
tr
ra
av
ve
er
rs
se
er
r.
.
J
Je
e
g
ga
ar
rd
de
e
p
po
ou
ur
r
t
to
oi
i
l
la
a
p
pl
lu
us
s
g
gr
ra
an
nd
de
e
e
es
st
ti
im
me
e,
,
e
et
t
l
le
e
p
pl
lu
us
s
p
pr
ro
of
fo
on
nd
d
r
re
es
sp
pe
ec
ct
t
q
qu
ue
e
l
l’
’o
on
n
p
pu
ui
is
ss
se
e
a
av
vo
oi
ir
r
p
po
ou
ur
r
u
un
n
p
pè
èr
re
e.
.
A
A
m
ma
a
m
mè
èr
re
e
A
A
t
to
oi
i
t
tr
rè
ès
s
c
ch
hè
èr
re
e,
,
j
je
e
d
do
oi
is
s
t
to
ou
ut
t
!
!
J
Je
e
n
ne
e
t
te
e
r
re
em
me
er
rc
ci
ie
er
ra
ai
i
j
ja
am
ma
ai
is
s
a
as
ss
se
ez
z
p
po
ou
ur
r
t
to
ou
us
s
l
le
es
s
s
sa
ac
cr
ri
if
fi
ic
ce
es
s
q
qu
ue
e
t
tu
u
a
as
s
f
fa
ai
it
t
p
po
ou
ur
r
m
mo
on
n
é
éd
du
uc
ca
at
ti
io
on
n,
,
t
to
on
n
d
dé
év
vo
ou
ue
em
me
en
nt
t
s
sa
an
ns
s
f
fa
ai
il
ll
le
e,
,
e
et
t
t
to
on
n
s
so
ou
ut
ti
ie
en
n
s
sa
an
ns
s
l
li
im
mi
it
te
es
s.
.
J
J’
’a
ai
i
e
en
nc
co
or
re
e
e
en
n
t
tê
êt
te
e
l
le
e
s
so
ou
uv
ve
en
ni
ir
r
d
de
e
c
ce
es
s
n
nu
ui
it
ts
s,
,
o
où
ù
t
tu
u
v
ve
ei
il
ll
la
ai
is
s
à
à
m
me
es
s
c
co
ot
té
és
s
p
po
ou
ur
r
m
me
es
s
d
de
ev
vo
oi
ir
rs
s
;
;
r
ri
ie
en
n
n
ne
e
t
te
e
d
dé
éc
co
ou
ur
ra
ag
ge
ea
ai
is
s,
,
n
ni
i
l
le
es
s
l
lo
on
ng
gu
ue
es
s
j
jo
ou
ur
rn
né
ée
es
s
p
pa
as
ss
sé
ée
es
s
a
au
u
t
tr
ra
av
va
ai
il
l
e
et
t
à
à
t
t’
’o
oc
cc
cu
up
pe
er
r
d
de
e
l
la
a
m
ma
ai
is
so
on
n,
,
n
ni
i
m
mê
êm
me
e
l
l’
’a
ar
ra
ab
be
e
q
qu
ue
e
t
tu
u
d
dé
éc
ch
hi
if
ff
fr
ra
ai
is
s
à
à
p
pe
ei
in
ne
e…
…
F
Fe
em
mm
me
e
a
ac
cc
co
om
mp
pl
li
ie
e
e
et
t
m
mè
èr
re
e
e
ex
xe
em
mp
pl
la
ai
ir
re
e,
,
m
mo
od
dè
èl
le
e
d
d’
’h
hu
um
mi
il
li
it
té
é,
,
d
de
e
v
ve
er
rt
tu
u
e
et
t
d
de
e
g
gé
én
né
ér
ro
os
si
it
té
é
;
;
t
tu
u
m
m’
’a
as
s
a
ap
pp
pr
ri
is
s
à
à
d
do
on
nn
ne
er
r
s
sa
an
ns
s
r
ri
ie
en
n
a
at
tt
te
en
nd
dr
re
e
e
en
n
r
re
et
to
ou
ur
r,
,
à
à
r
re
es
st
te
er
r
a
au
ut
th
he
en
nt
ti
iq
qu
ue
e
e
et
t
m
mo
od
de
es
st
te
e
q
qu
uo
oi
i
q
qu
u’
’i
il
l
a
ar
rr
ri
iv
ve
e.
.
A
Au
uc
cu
un
ne
e
p
ph
hr
ra
as
se
e
n
ne
e
s
sa
au
ur
ra
ai
it
t
e
ex
xp
pr
ri
im
me
er
r
t
to
ou
ut
te
e
l
la
a
r
re
ec
co
on
nn
na
ai
is
ss
sa
an
nc
ce
e,
,
e
et
t
l
l’
’i
im
mm
me
en
ns
se
e
g
gr
ra
at
ti
it
tu
ud
de
e
q
qu
ue
e
j
je
e
t
te
e
p
po
or
rt
te
e.
.

A
A
m
mo
on
n
f
fr
rè
èr
re
e
M
Me
er
rc
ci
i
d
d’
’a
av
vo
oi
ir
r
é
ét
té
é
u
un
n
r
re
ep
pè
èr
re
e
d
da
an
ns
s
l
le
es
s
m
mo
om
me
en
nt
ts
s
d
di
if
ff
fi
ic
ci
il
le
es
s,
,
d
d’
’ê
êt
tr
re
e
d
di
is
sp
po
on
ni
ib
bl
le
e
e
et
t
p
pr
ré
és
se
en
nt
t
q
qu
ua
an
nd
d
i
il
l
l
le
e
f
fa
au
ut
t.
.
T
Tu
u
a
as
s
t
to
ou
uj
jo
ou
ur
rs
s
e
eu
u
l
le
e
s
se
en
ns
s
d
de
es
s
r
re
es
sp
po
on
ns
sa
ab
bi
il
li
it
té
és
s,
,
t
to
ou
ut
t
e
en
n
g
ga
ar
rd
da
an
nt
t
u
un
ne
e
g
gr
ra
an
nd
de
e
o
ou
uv
ve
er
rt
tu
ur
re
e
d
d’
’e
es
sp
pr
ri
it
t.
.
J
Je
e
n
n’
’o
ou
ub
bl
li
ie
er
ra
ai
i
j
ja
am
ma
ai
is
s
t
to
ou
us
s
t
te
es
s
c
co
on
ns
se
ei
il
ls
s,
,
e
et
t
t
to
on
n
a
ai
id
de
e
p
pr
ré
éc
ci
ie
eu
us
se
e.
.
L
Le
es
s
p
pe
et
ti
it
ts
s
R
Ra
ay
ya
an
ne
e
e
et
t
N
Na
ad
di
ir
r,
,
o
on
nt
t
b
be
ea
au
uc
co
ou
up
p
d
de
e
c
ch
ha
an
nc
ce
e
d
d’
’a
av
vo
oi
ir
r
u
un
n
p
pa
ap
pa
a
à
à
l
la
a
f
fo
oi
is
s
a
ar
rt
ti
is
st
te
e,
,
e
et
t
r
ré
éa
al
li
is
st
te
e.
.
Q
Qu
ue
e
d
di
ie
eu
u
v
vo
ou
us
s
g
ga
ar
rd
de
e
e
et
t
v
vo
ou
us
s
p
pr
ro
ot
tè
èg
ge
e.
.
A
A
m
ma
a
s
sœ
œu
ur
r
S
Sa
an
ns
s
t
to
oi
i,
,
j
je
e
n
ne
e
s
se
er
ra
ai
i
s
sa
an
ns
s
d
do
ou
ut
te
e
p
pa
as
s
l
la
a
m
mê
êm
me
e
p
pe
er
rs
so
on
nn
ne
e
a
au
uj
jo
ou
ur
rd
d’
’h
hu
ui
i.
.
T
To
ou
ur
r
à
à
t
to
ou
ur
r
i
id
do
ol
le
e,
,
m
me
en
nt
to
or
r
e
et
t
c
co
on
nf
fi
id
de
en
nt
te
e,
,
t
tu
u
a
as
s
s
su
u
m
m’
’é
éc
co
ou
ut
te
er
r
q
qu
ua
an
nd
d
j
je
e
n
n’
’a
av
va
ai
is
s
p
pe
er
rs
so
on
nn
ne
e
à
à
q
qu
ui
i
p
pa
ar
rl
le
er
r.
.
T
Tu
u
a
as
s
c
cr
ru
u
e
en
n
m
mo
oi
i,
,
e
et
t
m
m’
’a
as
s
o
of
ff
fe
er
rt
t
u
un
n
e
es
sp
pa
ac
ce
e
d
de
e
l
li
ib
be
er
rt
té
é
o
où
ù
j
je
e
p
po
ou
uv
va
ai
is
s
m
m’
’e
ex
xp
pr
ri
im
me
er
r
s
sa
an
ns
s
p
pe
eu
ur
r
d
d’
’ê
êt
tr
re
e
j
ju
ug
gé
ée
e.
.
M
Me
er
rc
ci
i
p
po
ou
ur
r
c
ce
es
s
m
mo
om
me
en
nt
ts
s
d
de
e
c
co
om
mp
pl
li
ic
ci
it
té
é,
,
p
pa
ar
rt
ta
ag
gé
és
s
d
da
an
ns
s
c
ce
et
tt
te
e
«
«
f
fa
am
mi
il
ll
le
e
d
de
e
f
fo
ou
us
s
»
»
c
co
om
mm
me
e
t
tu
u
l
le
e
d
di
is
s
s
si
i
b
bi
ie
en
n.
.
A
A
t
ta
at
ta
a
S
Sa
al
la
am
ma
a
M
Ma
a
d
de
eu
ux
xi
iè
èm
me
e
m
ma
am
ma
an
n,
,
j
je
e
t
te
e
s
su
ui
is
s
i
in
nf
fi
in
ni
im
me
en
nt
t
r
re
ec
co
on
nn
na
ai
is
ss
sa
an
nt
te
e
p
po
ou
ur
r
l
l’
’a
am
mo
ou
ur
r
q
qu
ue
e
t
tu
u
m
m’
’a
as
s
d
do
on
nn
né
é,
,
e
et
t
t
te
es
s
e
ef
ff
fo
or
rt
ts
s
q
qu
ui
i
m
m’
’o
on
nt
t
p
pe
er
rm
mi
is
s
d
d’
’a
av
vo
oi
ir
r
u
un
ne
e
v
vi
ie
e
é
ép
pa
an
no
ou
ui
ie
e.
.
J
Je
e
n
n’
’o
ou
ub
bl
li
ie
er
ra
ai
i
j
ja
am
ma
ai
is
s
t
to
ou
ut
te
es
s
c
ce
es
s
v
va
ac
ca
an
nc
ce
es
s
p
pa
as
ss
sé
ée
es
s
a
av
ve
ec
c
t
to
oi
i,
,
o
où
ù
j
je
e
r
re
et
tr
ro
ou
uv
va
ai
is
s
l
la
a
l
lé
ég
gè
èr
re
et
té
é
e
et
t
l
le
e
r
ré
éc
co
on
nf
fo
or
rt
t,
,
m
me
e
d
do
on
nn
na
an
nt
t
l
la
a
f
fo
or
rc
ce
e
d
de
e
c
co
on
nt
ti
in
nu
ue
er
r.
.
T
Tu
u
g
ga
ar
rd
de
er
ra
as
s
à
à
j
ja
am
ma
ai
is
s
u
un
ne
e
p
pl
la
ac
ce
e
à
à
p
pa
ar
rt
t
d
da
an
ns
s
m
mo
on
n
c
cœ
œu
ur
r.
.
A
A
N
Ne
ez
zh
ha
a
e
et
t
B
Br
ra
ah
hi
im
m
M
Me
er
rc
ci
i
d
de
e
m
m’
’a
av
vo
oi
ir
r
t
to
ou
uj
jo
ou
ur
rs
s
a
ac
cc
cu
ue
ei
il
ll
li
i
l
le
es
s
b
br
ra
as
s
o
ou
uv
ve
er
rt
ts
s
p
pa
ar
rm
mi
i
v
vo
ou
us
s,
,
d
de
e
m
m’
’a
av
vo
oi
ir
r
f
fa
ai
it
t
p
pa
ar
rt
ta
ag
ge
er
r
l
la
a
d
do
ou
uc
ce
eu
ur
r
e
et
t
l
la
a
c
ch
ha
al
le
eu
ur
r
d
d’
’u
un
ne
e
f
fa
am
mi
il
ll
le
e
u
un
ni
ie
e.
.
V
Vo
ou
us
s
m
m’
’a
av
ve
ez
z
a
ap
pp
po
or
rt
té
é
s
st
ta
ab
bi
il
li
it
té
é
e
et
t
é
éq
qu
ui
il
li
ib
br
re
e,
,
p
po
ou
ur
r
c
ce
ec
ci
i
j
je
e
v
vo
ou
us
s
s
sa
au
ur
ra
ai
i
é
ét
te
er
rn
ne
el
ll
le
em
me
en
nt
t
g
gr
ré
é.
.
Q
Qu
ue
e
d
di
ie
eu
u
v
ve
ei
il
ll
le
e
s
su
ur
r
l
la
a
p
pe
et
ti
it
te
e
K
Ke
en
nz
za
a,
,
M
Me
eh
hd
di
i,
,
s
su
ur
r
m
me
es
s
c
co
ou
us
si
in
ne
es
s
e
et
t
s
sœ
œu
ur
rs
s
M
Me
er
ry
ye
em
m,
,
N
Na
ad
di
ia
a
e
et
t
s
so
on
n
m
ma
ar
ri
i
A
Ab
bd
de
el
lk
kr
ri
im
m.
.

A
A
m
me
es
s
o
on
nc
cl
le
es
s
N
No
or
re
ed
dd
di
in
ne
e,
,
H
Ha
as
ss
sa
an
n
e
et
t
H
Ha
am
mi
id
d,
,
à
à
t
to
ou
us
s
m
me
es
s
c
co
ou
us
si
in
ns
s
e
et
t
c
co
ou
us
si
in
ne
es
s,
,
e
et
t
p
pl
lu
us
s
p
pa
ar
rt
ti
ic
cu
ul
li
iè
èr
re
em
me
en
nt
t
à
à
M
Mo
oh
hi
ie
ed
dd
di
in
ne
e,
,
e
ex
xe
em
mp
pl
le
e
d
d’
’i
in
nt
té
ég
gr
ri
it
té
é,
,
d
de
e
d
dé
év
vo
ou
ue
em
me
en
nt
t,
,
e
et
t
p
pi
il
li
ie
er
r
d
de
e
l
la
a
f
fa
am
mi
il
ll
le
e.
.
M
Me
er
rc
ci
i
p
po
ou
ur
r
t
to
ou
ut
t
c
ce
e
q
qu
ue
e
v
vo
ou
us
s
a
av
ve
ez
z
f
fa
ai
it
t
p
po
ou
ur
r
m
mo
oi
i,
,
e
et
t
p
po
ou
ur
r
m
m’
’a
av
vo
oi
ir
r
a
ac
cc
co
om
mp
pa
ag
gn
né
ée
e
t
to
ou
ut
t
a
au
u
l
lo
on
ng
g
d
de
e
c
ce
es
s
a
an
nn
né
ée
es
s,
,
v
vo
ot
tr
re
e
p
pr
ré
és
se
en
nc
ce
e
r
ra
as
ss
su
ur
ra
an
nt
te
e
e
et
t
v
vo
ot
tr
re
e
s
so
ol
li
id
da
ar
ri
it
té
é,
,
m
m’
’o
on
nt
t
a
ai
id
dé
é
à
à
m
me
e
c
co
on
ns
st
tr
ru
ui
ir
re
e
e
et
t
m
m’
’o
on
nt
t
a
ap
pp
pr
ri
is
s
c
ce
e
q
qu
u’
’e
es
st
t
u
un
ne
e
v
vé
ér
ri
it
ta
ab
bl
le
e
f
fa
am
mi
il
ll
le
e.
.
A
A
m
me
es
s
a
am
mi
is
s
A
A
m
me
es
s
a
am
mi
is
s
d
d’
’e
en
nf
fa
an
nc
ce
e,
,
t
to
ou
us
s
c
ce
eu
ux
x
q
qu
ui
i
o
on
nt
t
c
cr
ro
oi
is
sé
é
m
mo
on
n
c
ch
he
em
mi
in
n,
,
e
et
t
i
in
nf
fl
lu
ue
en
nc
cé
é
d
de
e
p
pr
rè
ès
s
o
ou
u
d
de
e
l
lo
oi
in
n
m
ma
a
t
tr
ra
aj
je
ec
ct
to
oi
ir
re
e
A
A
R
Ro
ou
uf
fa
ai
id
da
a,
,
S
So
ou
uf
fi
ia
an
ne
e,
,
M
Me
er
ry
ye
em
m,
,
A
An
ni
is
ss
s,
,
N
Na
ad
di
ia
a
e
et
t
A
Am
mi
in
ne
e,
,
p
po
ou
ur
r
l
le
eu
ur
r
a
am
mi
it
ti
ié
é
s
si
in
nc
cè
èr
re
e,
,
e
et
t
l
le
eu
ur
r
t
to
ol
lé
ér
ra
an
nc
ce
e.
.
A
A
S
Sa
an
na
aa
a,
,
S
So
ou
um
mi
ia
a
e
et
t
B
Bt
ti
is
ss
sa
am
m,
,
p
po
ou
ur
r
a
av
vo
on
ns
s
p
pa
ar
rt
ta
ag
gé
é
l
le
es
s
j
jo
oi
ie
es
s
e
et
t
l
le
es
s
p
pe
ei
in
ne
es
s
d
de
e
c
ce
es
s
a
an
nn
né
ée
es
s
d
d’
’é
ét
tu
ud
de
es
s.
.
S
Sa
an
ns
s
v
vo
ot
te
e
a
ap
pp
pu
ui
is
s,
,
v
vo
ot
tr
re
e
b
bo
on
nn
ne
e
h
hu
um
me
eu
ur
r,
,
e
et
t
l
la
a
p
pe
er
rs
sé
év
vé
ér
ra
an
nc
ce
e
q
qu
ue
e
j
j’
’a
ai
i
a
ap
pp
pr
ri
is
s
a
av
ve
ec
c
v
vo
ou
us
s,
,
r
ri
ie
en
n
d
de
e
t
to
ou
ut
t
c
ce
ec
ci
i
n
n’
’a
au
ur
ra
ai
it
t
é
ét
té
é
p
po
os
ss
si
ib
bl
le
e.
.
J
Je
e
r
re
em
me
er
rc
ci
ie
e
d
di
ie
eu
u
d
de
e
n
no
ou
us
s
a
av
vo
oi
ir
r
r
ré
éu
un
ni
is
s,
,
e
et
t
j
je
e
v
vo
ou
us
s
s
so
ou
uh
ha
ai
it
te
e
t
to
ou
ut
t
l
le
e
b
bo
on
nh
he
eu
ur
r
e
et
t
l
le
e
s
su
uc
cc
cè
ès
s
q
qu
ue
e
v
vo
ou
us
s
m
mé
ér
ri
it
te
ez
z.
.
A
Au
ux
x
A
Ak
kc
ch
ho
ou
ur
ri
ie
en
ns
s,
,
p
po
ou
ur
r
a
av
vo
oi
ir
r
t
tr
ra
av
ve
er
rs
sé
é
u
un
n
b
bo
ou
ut
t
d
de
e
c
ch
he
em
mi
in
n
e
en
ns
se
em
mb
bl
le
e,
,
d
da
an
ns
s
l
la
a
q
qu
uê
êt
te
e
d
de
e
l
la
a
v
vé
ér
ri
it
té
é;
;
p
po
ou
ur
r
m
m’
’a
av
vo
oi
ir
r
a
ap
pp
pr
ri
is
s
l
la
a
s
sp
po
on
nt
ta
an
né
éi
it
té
é,
,
à
à
d
dé
ép
pa
as
ss
se
er
r
l
le
es
s
a
ap
pp
pa
ar
re
en
nc
ce
es
s
e
et
t
à
à
m
me
e
b
ba
at
tt
tr
re
e
p
po
ou
ur
r
m
me
es
s
c
co
on
nv
vi
ic
ct
ti
io
on
ns
s.
.
M
Me
er
rc
ci
i
p
po
ou
ur
r
c
ce
es
s
m
mo
om
me
en
nt
ts
s
m
ma
ag
gn
ni
if
fi
iq
qu
ue
es
s,
,
p
pa
as
ss
sé
ée
es
s
d
da
an
ns
s
d
de
es
s
p
pa
ay
ys
sa
ag
ge
es
s
p
pa
ar
ra
ad
di
is
si
ia
aq
qu
ue
es
s.
.
R
Rê
êv
ve
eu
ur
rs
s
e
et
t
r
re
eb
be
el
ll
le
es
s,
,
n
ne
e
c
ch
ha
an
ng
ge
ez
z
s
su
ur
rt
to
ou
ut
t
p
pa
as
s…
…
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
 141
141
 142
142
 143
143
 144
144
 145
145
 146
146
 147
147
 148
148
 149
149
 150
150
 151
151
 152
152
 153
153
 154
154
 155
155
 156
156
 157
157
1
/
157
100%