L`USAGER BRAS DROIT DU MÉDECIN

L’USAGER BRAS DROIT DU MÉDECIN
L’USAGER
BRAS
DROIT
DU
MÉDECIN
Vincent Dumez et Dr Philippe Karazivan
Vincent
Dumez
et
Dr
Philippe
Karazivan
Faculté de Médecine
Bureau de l’expertise patient partenaire
Automne 2011
Collaboration spéciale d’Emmanuelle Jouet et de Luigi Flora, Université Paris VIII

CONTEXTE HISTORIQUE
1945-1970 1970-1980
• Formalisation des
groupes d’entraide
(mouvement des
1980-1990
• Naissance des états
providence
Vl i ti d l té
PERSPECTIVE HISTORIQUE 1990-2000
• Émergence de
l’expertise du
2000-2010
• Grandes réformes
•
Décision partagée
•SIDA
•Autres
i
(mouvement
des
femmes, alcool,
drogue, etc.)
• Formations aux
patients par les
soi
g
nants
•
V
a
l
or
i
sa
ti
on
d
e
l
a san
té
• Déplacement d’un savoir vers
les professionnels de la santé
• Prédominance du modèle
biomédical axé sur la
technicité
patient
• Virage défense
des droits
•ETP
Décision
partagée
• Patients experts
• Logique de co-
construction
cr
i
ses
sanitaires
(KJ, Sang
contaminé,
etc.)
g
• La question de la
propriété du corps
technicité
FORMALISATION
PARTENARIAT
ÉMANCIPATION DU
2011
• Légalisation des
soins
INSTITUTIONALISATION DES SOINS
DANS LES PAYS OCCIDENTAUX
FORMALISATION
DES GROUPES
D’ENTRAIDE
PARTENARIAT
DE SOINS
ÉMANCIPATION
DU
PATIENT ET RÉFORME
DES SYSTÈMES DE SANTÉ
Une CRISE DU SIDA qui transforme la
Une
CRISE
DU
SIDA
qui
transforme
la
conception de la MALADIE et la définition
du PATIENT
•Les groupes d’entraide deviennent des associations militantes
•Crise du lien de confiance entre Médecin-Patient
•Le
p
atient est
p
er
ç
u comme un « réformateur social »
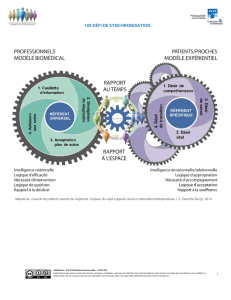
PERSPECTIVE THÉORIQUE
Adapté de « construction et reconnaissance des savoirs expérientiels des patients » E. Jouet, L. Flora et O. Las Ver
g
nas
PATERNALISME « CONSUMERISM »
« SHARED DECISION MAKING »
SELF MANAGEMENT
ÉDUCATION THÉRAPEUTIQUE
SAVOIRS EXPÉRIENTIELS
ppç
PERSPECTIVE
THÉORIQUE

CONTEXTE DÉMOGRAPHIQUE & SOCIAL
PRINCIPAUX ENJEUX DE NOTRE SOCIÉTÉ
•
V
ieillissement et appauvrissement de la population
– DES PATIENTS*AUX BESOINS DE SANTÉ DIVERSIFIÉS ET EN FORTE CROISSANCE
•Chronicisation des maladies
– DES PATIENTS EN RELATION DE SOINS À LONG TERME
•Augmentation des maladies complexes
–
DES PATIENTS À L
’
INTERFACE DES SILOS DISCIPLINAIRES
DES
PATIENTS
À
L INTERFACE
DES
SILOS
DISCIPLINAIRES
•Niveau d’information plus élevé des patients (internet)
– DES PATIENTS EN QUÊTE DE CONNAISSANCES ET D’EXPERTISES
•Transformation majeure du Réseau de la santé
– DES PATIENTS AU CŒUR D’UN RÉSEAU EN PROFOND CHANGEMENT
•Des niveaux d’observance aux interventions de plus en plus faibles
– UN PARTENARIAT DE SOINS EN DIFFICULTÉ
* La notion de patient inclut celle de proches / aidants naturels notamment dans les cas d’inaptitude des patients

LE PATIENT PARTENAIRE DE SOINS
PRINCIPES FONDATEURS DU CONCEPT (2/2)
•UNE LIBERTÉ DE CHOISIR : COMME BASE DU PARTENARIAT, L’HABILITATION
PROGRESSIVE DU PATIENT ET DE SES PROCHES À FAIRE DES CHOIX DE SANTÉ
LIBRES ET ÉCLAIRÉS
•L’HUMAIN AU CŒUR DU PROCESSUS DE SOINS : LA RECONNAISSANCE DES
DIMENSIONS PSYCHOLOGIQUES, SOCIALES, CULTURELLES VOIRE
SPIRITUELLES DU PARTENARIAT
SPIRITUELLES
DU
PARTENARIAT
•UN PROJET DE VIE RESPECTÉ : LA RECONNAISSANCE QU’UNE DÉCISION DE
SOIN DE QUALITÉ EST ADAPTÉE AUX SPÉCIFICITÉS DU CONTEXTE DE VIE DU
PATIENT ET DE SES PROCHES
PATIENT
ET
DE
SES
PROCHES
•UNE PERSONNE COMPÉTENTE : LA RECONNAISSANCE DU SAVOIR
EXPÉRIENTIEL DU PATIENT ET DE SES PROCHES AINSI QUE LEUR CAPACITÉ À
DÉVELOPPER UNE COMPÉTENCE DE SOIN
•UN ACTEUR FORMÉ : LA NÉCESSITÉ DE FORMER LE PATIENT ET SES PROCHES
POUR LES HABILITER À DEVENIR DES ACTEURS À PART ENTIÈRE DU

LE PATIENT PARTENAIRE DE SOINS
PRINCIPES FONDATEURS DU CONCEPT (2/2)
•UN MEMBRE DE L’ÉQUIPE DE SOINS : LA NÉCESSITÉ DE TRAVAILLER DANS
LE CADRE D’ÉQUIPES INTERPROFESSIONNELLES QUI INTÈGRENT LES
PATIENTS ET LEURS PROCHES
•UN RISQUE PARTAGÉ : LA NÉCESSITÉ D’UNE ÉVALUATION COMMUNE ET
D’UN PARTAGE DU RISQUE ENTRE L’ÉQUIPE DE SOINS, LE PATIENT ET SES
PROCHES
PROCHES
•UN PATIENT EXPERT : LA RECONNAISSANCE QUE LES PATIENTS ET LEURS
PROCHES SONT DES ACTEURS INCONTOURNABLES DANS LA FORMATION DE
É
LEURS PAIRS ET DES FUTURS PROFESSIONNELS DE LA SANT
É
.
… AINSI, LES PATIENTS, LEURS PROCHES ET LEURS ÉQUIPES DE SOINS
REDÉFINISSENT ENSEMBLE LE CŒUR DE LEUR RELATION POUR QU
’
AU DELÀ
REDÉFINISSENT
ENSEMBLE
LE
CŒUR
DE
LEUR
RELATION
POUR
QU AU
DELÀ
D’UN CLIENTÉLISME ET D’UN SCIENTISME EXCESSIFS, L’AVENIR EN SANTÉ
SE DÉFINISSE SURTOUT PAR CE QUI SERA ACCOMPLI ET VÉCU AVEC
HUMANITÉ.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%