Lire le mémoire

Université Claude Bernard LYON I Année 2006-2007
U.F.R de Biologie Humaine
3ème Année de Sexologie Médicale
SEXUALITE ET SCHIZOPHRENIE :
Evaluation de la fonction sexuelle chez les patients suivis
pour schizophrénie et traités par Risperdal Consta®
Présenté par le Docteur
TROUDI Hichem
Sous la responsabilité du Docteur
CHEVRET MEASSON Marie
Responsable d’Enseignement, DIU de Sexologie Médicale, Lyon

R
RE
EM
ME
ER
RC
CI
IE
EM
ME
EN
NT
TS
S
A
A
m
mo
on
n
é
ép
po
ou
us
se
e
F
FA
AY
YR
RO
OU
UZ
Z
e
et
t
m
mo
on
n
f
fi
il
ls
s
S
SK
KA
AN
ND
DE
ER
R
p
po
ou
ur
r
l
le
e
b
bo
on
nh
he
eu
ur
r
e
et
t
l
l’
’o
ox
xy
yg
gè
èn
ne
e
q
qu
ue
e
v
vo
ou
us
s
m
m’
’a
ap
pp
po
or
rt
te
ez
z
c
ch
ha
aq
qu
ue
e
j
jo
ou
ur
r.
.
A
A
m
me
es
s
p
pa
ar
re
en
nt
ts
s
e
et
t
m
ma
a
s
sœ
œu
ur
r
;
;
s
sa
an
ns
s
v
vo
ou
us
s,
,
j
je
e
n
ne
e
s
se
er
ra
ai
is
s
p
pa
as
s
l
là
à
o
ou
u
j
je
e
s
su
ui
is
s…
…
A
Au
u
D
Do
oc
ct
te
eu
ur
rs
s
C
CH
HE
EV
VR
RE
ET
T,
,
L
LO
OS
ST
TH
H,
,
R
RI
IB
BE
ES
S,
,
L
LE
EJ
JE
EU
UN
NE
E
e
et
t
à
à
t
to
ou
us
s
n
no
os
s
e
en
ns
se
ei
ig
gn
na
an
nt
ts
s
d
de
e
s
se
ex
xo
ol
lo
og
gi
ie
e
à
à
L
Ly
yo
on
n
;
;
m
me
er
rc
ci
i
p
po
ou
ur
r
v
vo
ot
tr
re
e
d
di
is
sp
po
on
ni
ib
bi
il
li
it
té
é
e
et
t
v
vo
ot
tr
re
e
e
en
ns
se
ei
ig
gn
ne
em
me
en
nt
t
p
pe
en
nd
da
an
nt
t
c
ce
es
s
3
3
a
an
nn
né
ée
es
s
A
A
J
Ja
ac
cq
qu
ue
el
li
in
ne
e
F
FU
UG
GI
IE
ER
R
;
;
m
me
er
rc
ci
i
p
po
ou
ur
r
t
to
on
n
a
ai
id
de
e
s
si
i
p
pr
ré
éc
ci
ie
eu
us
se
e
e
et
t
t
ta
a
p
pr
ré
és
se
en
nc
ce
e
s
si
i
c
ch
ha
al
le
eu
ur
re
eu
us
se
e
A
A
m
me
es
s
m
ma
aî
ît
tr
re
es
s
d
de
e
p
ps
sy
yc
ch
hi
ia
at
tr
ri
ie
e
:
:
l
le
es
s
P
Pr
ro
of
fe
es
ss
se
eu
ur
rs
s
M
Mo
oh
ha
am
me
ed
d
F
Fa
ak
kh
hr
re
ed
dd
di
in
ne
e
H
HA
AF
FF
FA
AN
NI
I,
,
S
Sa
aï
ïd
da
a
D
DO
OU
UK
KI
I,
,
M
Mo
oh
ha
am
me
ed
d
F
Fa
ad
dh
he
el
l
M
MR
RA
AD
D
e
et
t
A
Af
fi
if
f
B
BO
OU
US
SS
SE
ET
TT
TA
A.
.
A
A
l
l’
’é
éq
qu
ui
ip
pe
e
d
du
u
C
Ce
en
nt
tr
re
e
M
Mé
éd
di
ic
co
o
P
Ps
sy
yc
ch
ho
ol
lo
og
gi
iq
qu
ue
e
d
du
u
8
8è
èm
me
e
a
ar
rr
ro
on
nd
di
is
ss
se
em
me
en
nt
t
d
de
e
L
Ly
yo
on
n
A
A
t
to
ou
us
s
l
le
es
s
p
pa
at
ti
ie
en
nt
ts
s
q
qu
ui
i
o
on
nt
t
a
ac
cc
ce
ep
pt
té
és
s
d
de
e
r
ré
ép
po
on
nd
dr
re
e
à
à
c
ce
e
q
qu
ue
es
st
ti
io
on
nn
na
ai
ir
re
e.
.
1

SOMMAIRE
I. INTRODUCTION………………………………………………………4
II. DEFINITIONS………………………………………………………….4
1. La schizophrénie……………………………………………….…...4
2. Le trouble sexuel…………………………………………………...5
3. Les antipsychotiques……………………..…………………….......6
III. LES TROUBLES SEXUELS EN POPULATION GENERALE……....7
IV. LA SEXUALITE DU SCHIZOPHRENE……………………………....8
1. Aperçu historique……………………………………………….….8
2. La sexualité du schizophrène……………………………………..11
a) Le désir et la satisfaction sexuelle………………………..…...11
b) L’excitation sexuelle…………………………………………..14
c) Le plaisir sexuel……………………………………………….15
d) La fréquence de l’activité sexuelle……………………………17
e) La masturbation……………………………………………….17
f) La comorbidité psychiatrique…………………………………18
V. ANTIPSYCHOTIQUES ET TROUBLES SEXUELS…………….......19
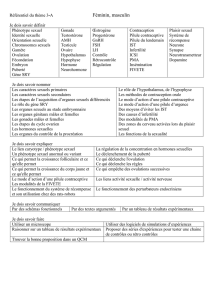
1. Les neuromédiateurs impliqués dans la fonction sexuelle……......19
2. Les antipsychotiques……………………………………………...21
3. Impacts des antipsychotiques sur la sexualité du schizophrène…..24
VI. EVALUATION DE LA FONCTION SEXUELLE CHEZ LES
PATIENTS SUIVIS POUR SCHIZOPHRENIE ET TRAITES PAR
RISPERDAL CONSTA®……………………………………………..36
1. Justificatifs et objectifs de l’étude……….……………………….36
2. Matériels et méthodes…………………………………………….37
2

3. Recueil des données………………………………………………38
4. Résultats………………………………………………………….39
5. Discussion………………………………………………………..42
a) Biais méthodologiques…………………………..………...42
b) Interprétation des résultats…………………………………43
6. Conclusion………………………………………………………..47
REFERENCES…………………………………………………….…..48
ANNEXE………………………………………………………………51
3

I. INTRODUCTION
La schizophrénie est une pathologie mentale chronique, qui nécessite une prise en
charge bio-psycho-sociale durant plusieurs années. Les patients atteints de cette pathologie
sont, dans la majorité des cas, sexuellement actifs mais leur sexualité et différente du point de
vue représentation, fantasme et comportement avec un taux de dysfonction sexuelle supérieur
à la population générale.
L’introduction, dans les années 50 des neuroleptiques de 1ère puis de 2ème génération, a
révolutionnée la prise en charge thérapeutique et le pronostic de la schizophrénie à un tel
point qu’on s’intéresse désormais à la qualité de vie des schizophrènes. Or, bien que la
sexualité soit une composante fondamentale de cette qualité de vie, elle demeure délaissée par
les cliniciens et les chercheurs.
Paradoxalement, le traitement même de la schizophrénie, quelle que soit
l’antipsychotique utilisé, peut induire des troubles sexuels, jugés par les patients comme
source de souffrance et aussi handicapants que les symptômes de la schizophrénie. A l’heure
actuelle, la schizophrénie en soi ne peut plus – à elle seule – être l’unique objet d’étude quand
on s’intéresse à la sexualité, tant elle apparaît indissociable de l’utilisation des psychotropes et
de leur cohorte d’effets secondaires.
Il est donc nécessaire de s’intéresser, cliniquement et par la recherche, à la sexualité des
patients suivis pour schizophrénie afin de diagnostiquer ces dysfonction et essayer des les
traiter, améliorant ainsi la qualité de vie.
II. DEFINITIONS
1. La schizophrénie (DSM IV)
A. Symptômes caractéristiques : Deux (ou plus) des manifestations suivantes sont présentes, chacune
pendant une partie significative du temps pendant une période d’un mois (ou moins quand elles répondent
favorablement au traitement) :
(1) idées délirantes
(2) hallucinations
(3) discours désorganisé (c'est-à-dire coq-à-l’âne fréquents ou incohérence)
(4) comportement grossièrement désorganisé ou catatonique
(5) symptômes négatifs (par exemple : émoussement affectif, alogie ou perte de la volonté).
4
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
1
/
56
100%