Chimiothérapies : avant, pendant et après

chimioth
chimiothé
érapies
rapies
Avant, pendant et apr
Avant, pendant et aprè
ès
s

Pistes de d
Pistes de dé
ébat
bat
«
«On peut se demander
On peut se demander si une concertation pr
si une concertation pré
éalable
alable
entre le m
entre le mé
édecin de famille et le sp
decin de famille et le spé
écialiste traitant ne
cialiste traitant ne
permettrait pas d
permettrait pas d’é
’éviter des interventions inutiles aux
viter des interventions inutiles aux
urgences
urgences »
»
«
«Les patients sont submerg
Les patients sont submergé
és par les miracles de la
s par les miracles de la
m
mé
édecine dont les entretiennent les m
decine dont les entretiennent les mé
édias et qui leur
dias et qui leur
apprennent que le
apprennent que le é
éni
niè
ème m
me mé
édicament contre le cancer
dicament contre le cancer
vient d
vient d’
’appara
apparaî
ître
tre »
»
«
«Il est important de pouvoir autant que possible parler
Il est important de pouvoir autant que possible parler
vrai dans la relation m
vrai dans la relation mé
édecin
decin-
-patient
patient »
»

Pistes de d
Pistes de dé
ébat ( 2 )
bat ( 2 )
«
«Les soins, plus qu
Les soins, plus qu’
’une
une é
étape, sont devenus un
tape, sont devenus un
parcours pluridisciplinaire o
parcours pluridisciplinaire où
ùles diff
les diffé
érents acteurs
rents acteurs
jouent un r
jouent un rô
ôle interactif
le interactif »
»
«
«L
L’
’impact du changement des modalit
impact du changement des modalité
és th
s thé
érapeutiques
rapeutiques
et le succ
et le succè
ès de la chimioth
s de la chimiothé
érapie dont la fr
rapie dont la fré
équence et la
quence et la
dur
duré
ée ont augment
e ont augmenté
é, font que le patient oncologique
, font que le patient oncologique
doit
doit ê
être suivi sur une p
tre suivi sur une pé
ériode bien plus longue
riode bien plus longue
qu
qu’
’avant
avant »
»

Mr. P.L. 67 ans
Mr. P.L. 67 ans
ATCD : tabagisme 35 UAP
ATCD : tabagisme 35 UAP
12/12/06 : tableau intestinal
12/12/06 : tableau intestinal subocclusif
subocclusif
15/12/06 :
15/12/06 : h
hé
émicolectomie
micolectomie droite pour
droite pour AdenoC
AdenoC
caecum pT3N1 ( 1
caecum pT3N1 ( 1 ggl
ggl sur 12 ) M0
sur 12 ) M0
27/12/06 : retour
27/12/06 : retour à
àdomicile
domicile
14/01/07 : consultation
14/01/07 : consultation onco
onco

Quand hospitaliser?
Quand hospitaliser?
Quand maintenir
Quand maintenir à
à
domicile?
domicile?
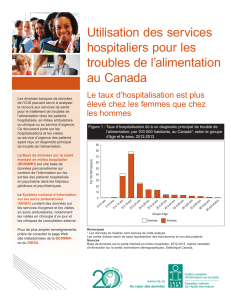
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
1
/
46
100%