C`est, dans tous les cas, l`importance du handicap fonctionnel et de

C'est, dans tous les cas, l'importance du handicap fonctionnel et de la douleur qui
déterminent la nécessité de poser une indication chirurgicale et éventuellement de poser
l'indication d'une prothèse de genou. En effet, en l’absence de traitement, l’arthrose du genou
va continuer d’évolue, plus ou moins rapidement avec une aggravation des douleurs et une
limitation des mobilités articulaires qui vont retentir de plus en plus sur les activités
professionnelles, de loisirs voire toutes les activités quotidiennes (faire les courses, ménage,
faire sa toilette..). L’arthrose n'est pas toujours très douloureuse ; elle peut être bien tolérée et
ne pas nécessiter pas de traitement chirurgical. Cependant, Elle peut parfois être
extrêmement douloureuse et dans le pire des cas, elle peut rendre les déplacements
impossibles. Cela peut aboutir dans certains cas à perte complète d’autonomie, notamment
pour les personnes les plus âgées.
Avant de décider d’une opération il est nécessaire de bien évaluer le retentissement et la gène.
Pour cela, votre médecin vous interroge : sur quelle distance pouvez vous marcher sans avoir
mal? Ressentez-vous des douleurs la nuit? Etes-vous gêné pour vous pencher en avant pour
enfiler des chaussettes ou mettre des chaussures? Possibilité de monter et de descendre les
escaliers... Il faut toujours débuter par un traitement non chirurgical et médicamenteux. En
effet, il existe de nombreux traitements qui sont parfois très utiles dans le cadre de l’arthrose
du genou :
• Les antalgiques simples contenant du paracétamol doivent toujours être utilisé en
premier y compris lorsque la douleur est importante. Il ne faut pas passer aux
antidouleurs majeurs d’emblée et leur prescription doit être bien évaluée par votre
médecin traitant
• Les anti-arthrosiques. Ce sont surtout la Chondroitine sulfate et les extraits d’avocat et
de soja. Ils ont un effet variable d’une personne à l’autre; ils sont utilisés en
traitement de fond.
• Les anti-inflammatoires non stéroïdiens (AINS) : ils sont très nombreux, les plus
connus sont : l’ibuprofène, le diclophénac, le kétoprofène… Ils sont très efficacesn ce
d’autant qu’ils sont utilisés en association avec les antalgiques. Il est recommandé de
ne prendre les AINS uniquement par cures courtes (5 à 7 jours) en recherchant la dose
minimale efficace car ils présentent tous des risques de complications, notamment
intestinales (ulcère). Ainsi on les associe souvent à un protecteur gastrique
(oméprazole, pantoprazole…) pour limiter ce risque. Une classe voisine de
médicament sont les anti-inflammatoire dit « « inhibiteurs de la cox2 » (celecoxib…)
qui donne d’effets secondaires gastriques.
• Les injections dans l’articulation d’Acide Hyaluronique. L’acide hyaluronique est
présent normalement dans le cartilage. Dans l’arthrose, il fait défaut. Ces injections se
proposent donc d’en apporter afin de « lubrifier » le genou. il consiste soit en une seul
injection soit en une série de 3 injections espacées chacune d’une semaine. Elles sont
efficaces dans l’arthrose du genou avec une diminution des douleurs mais le résultat
est variable d’une personne à l’autre et l’efficacité est limitée dans le temps (quelques
mois). Ils méritent donc toujours d’être essayés au début de la maladie. A noter qu’ils
sont en générale remboursés à hauteur d’une série de 3 injections par an et par genou.
• Les infiltrations intra-articulaires de cortisone. Il s’agit d’infiltrations corticoïdes. Ils
sont le plus souvent très efficaces mais on les propose en général uniquement dans les
périodes très aigues et douloureuses de la maladie.
• La rééducation. Elle permet de préserver une certaine souplesse de l’articulation et
participe à la diminution de l’inflammation et de la douleur. Elle est également très
utile pour entretenir les muscles mais également pour agir sur les autres articulations
(autre genou, dos…).

Lorsque le traitement médical est efficace, il peut être poursuivi aussi longtemps que
nécessaire. Il faut cependant assurer une surveillance régulière clinique mais surtout
radiographique de l’état articulaire afin de ne pas laisser l’arthrose évoluer en masquant les
douleurs. On risquerait alors de dépasser un stade où le traitement est plus facile ou le stade
d’un traitement conservateur.
Les traitements médicaux et la rééducation peuvent soulager pendant un certain temps, mais
n’empêchent généralement pas l’évolution de l’arthrose et l’aggravation des douleurs et de la
raideur. Ainsi, lorsque la gène est importante, douloureuse, limitant les activités normales de
la vie, et non soulagée par des traitements médicaux, la chirurgie offre des possibilités
thérapeutiques intéressantes. Il est alors nécessaire de consulter un spécialiste qui vous
apportera l’information médicale nécessaire à votre prise de décision : cette information doit
bien sûr indiquer les résultats que l’on peut attendre de l’intervention, mais aussi les risques
inhérents à cette chirurgie, qui peuvent être majorés par l’âge ou les antécédents médicaux.
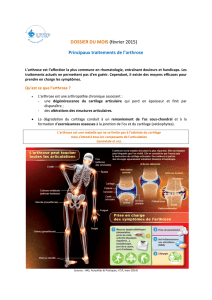
Par ailleurs, on réalise un bilan radiographique ; c’est une technique d’imagerie qui utilise des
rayons X qui permet de visualiser l’os et uniquement l’os. Elle ne permet pas de visualiser le
cartilage ni les ménisques et ni les ligaments. Lorsque ces radios sont réalisées dans de bonnes
conditions, elles suffisent le plus souvent à faire le diagnostic de l’arthrose et en apprécier la
gravité. Les autres examens (scanner, IRM, scintigraphie…) ne sont donc pas forcément utiles
dans un premier temps. C’est votre médecin qui doit en évaluer l’intérêt pour mieux apprécier
la qualité du cartilage et de l’os, ainsi que l’état des autres éléments du genou (ligaments,
ménisques, muscles...). Ainsi, sur les radios, on va rechercher l’existence d’un rapprochement
entre le fémur et le tibia (formant ce que l’on appelle un « pincement » sur l’image) qui
montre que l’épaisseur du cartilage entre ces deux os est en train de diminuer parce qu’il
s’use. La localisation de ce pincement permet de déterminer dans quelle(s) partie(s) du genou
se situe l’arthrose (fémoro-tibiale interne et/ou externe et/ou fémoro-patellaire).
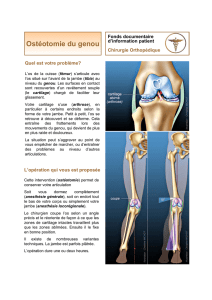
Selon l’importance et l’emplacement de l’usure du cartilage du genou, le chirurgien peut vous
proposer différents types d’opération. Quand il reste encore des zones où le cartilage n’est pas
ou est peu usé, un traitement dit « conservateur » est possible. Tout en gardant le cartilage
usé, l’intervention cherche à modifier l’orientation de l’articulation en coupant le tibia ou le
fémur selon un angle adapté (cette opération est appelée une ostéotomie). L’objectif est de
modifier la répartition des charges fin de diminuer la pression sur les endroits abîmés et
douloureux tout en faisant plus travailler les parties encore intactes. Ces interventions vont
ralentir l’aggravation de l’arthrose mais n’empêchent pas son évolution. Cette solution est
souvent privilégiée chez les sujets jeunes et actifs. Par contre, quand l’articulation est trop
abîmée, il faut enlever les zones de cartilage usées et remplacer alors une partie ou la totalité
de l’articulation par du matériel artificiel de forme semblable (c’est la mise en place d’une
prothèse). Le but est d’obtenir un glissement sans douleur et un fonctionnement le plus proche
possible de la normale. Il existe des prothèses pour remplacer une seule des 3 articulations du
genou : ce sont les prothèses uni-compartimentales interne, externe ou fémoro-patellaire.
Celles qui remplacent les trois compartiments du genou sont appelées prothèses totales. Il faut
garder à l’esprit que la prothèse « remplace » le cartilage usé de l’articulation, et ce, quelle
que soit l’importance des lésions. L’intervention reste très longtemps possible dans de bonnes
conditions de réalisation même si l’usure du cartilage s’aggrave. Il n’y a aucune raison

d’opérer trop tôt si la gêne fonctionnelle ne le nécessite pas. Cependant, il ne faut pas laisser
évoluer un genou vers une dégradation extrême, avec des déformations importantes qui
rendraient alors plus difficile l’opération d’où l’intérêt d’un suivi régulier chez un médecin
(médecin traitant, rhumatologue, orthopédiste…).
1
/
3
100%