La dématérialisation du dossier médical partagé dans les réseaux

La dématérialisation du dossier médical
partagé dans les réseaux de prise en
charge de l’obésité pédiatrique
Rachid Mendjeli
Doctorant, Laboratoire d’anthropologie sociale
(EHESS-Collège de France)
« Let me have a men about me that are fat: Sleek-
headed men, and such as sleep o’nights. Yond cassius
as lean and hungry look… »
Shakespeare
Que nous apprend l’analyse des discours médecins sur leurs pratiques sur les repré-
sentations des réseaux de prévention de l’obésité pédiatrique, la dématérialisa-
tion du dossier médical partagé et les processus de socialisation professionnelle
des médecins1 ? Le processus de dématérialisation de l’information médicale du
patient recouvre un processus d’informatisation du monde social qui s’impose
comme une évidence. Les représentations sociales de l’informatisation et de la
dématérialisation de la société renvoient à un monde fondé sur la croyance en
l’efficacité du partage, du contrôle et de la gestion immatérielle des données infor-
matiques et des informations. Cet a priori pose de nombreuses questions éthiques,
juridiques et techniques sur les conditions, les usages et la légitimité de la collecte
et de la circulation de l’information sur les patients entre les différents acteurs du
champ social, sanitaire et médical. La compréhension des enjeux déontologiques,
1. Le RéPPOP est un réseau de prévention et de prise en charge de l’obésité pédiatrique. Le
RéPPOP Toulouse Midi-Pyrénées a été créé en 2002 et celui de Franche-Comté en 2004.

226 Les systèmes informatisés complexes en santé
économiques, institutionnels, techniques et de leurs effets sur la transformation
de l’activité professionnelle des acteurs du champ social et médical suppose une
approche globale du concept de dématérialisation et des représentations domi-
nantes en matière d’efficacité et de rationalisation des modes de communication.
Elle interroge les dimensions éthiques des professionnels du champ sanitaire et
médical face à la notion de dossier médical partagé. L’expérience professionnelle
des médecins libéraux est un espace d’observation ethnographique de la relation
de soin, un terrain d’étude sociologique des pratiques en matière d’obésité pédia-
trique et un objet de l’analyse des référentiels des politiques publiques2. Dans ce
sens, les usages de la notion de réseau servent de référentiel en unifiant les repré-
sentations et les pratiques d’un ensemble d’acteurs relativement hétérogène dans
le champ des politiques de santé publique3. Les discours et les pratiques sur la
dématérialisation de l’information médicale et les usages de la notion de dossier
médical partagé dans les réseaux de prise en charge de l’obésité pédiatrique offrent
un terrain d’observation pour déconstruire le processus de socialisation institution-
nel des médecins libéraux.
I. DISCOURS ET PRATIQUES SUR LA DÉMATÉRIALISATION
DE L’INFORMATION MÉDICALE
Les usages de la notion de dossier médical partagé sont à l’interface d’un ensemble
relativement vaste d’acteurs des réseaux du champ médical. Il s’agit d’interroger les
usages effectifs et les pratiques de la dématérialisation de l’information médicale
dans l’amélioration du travail d’échanges multidisciplinaires des médecins dans la
relation de soin en matière d’obésité pédiatrique. Les enjeux liés à l’usage de l’in-
formatique dans la circulation, l’échange et la transmission de l’information médi-
cale posent des questions sur la transformation des pratiques professionnelles des
médecins. Ainsi, comme le racontent ces médecins, les transformations des pra-
tiques liées au passage du dossier papier au dossier informatique apparaissent-elles
tout d’abord comme des gains de temps.
2. La notion de référentiel est utilisée ici comme une loi de dispersion qui organise la conver-
gence et l’unité d’un phénomène social, M.Foucault, Dits et écrits 1954-1988, vol.1, 1954-1969, Gal-
limard, 1994, p.712.
3. Cette définition se distingue de celle de Bruno Jobert et Pierre Muller, pour qui la notion
de référentiel –construite à partir des travaux de Lucien Nizard sur la planification française– se
définit comme « la représentation que l’on se fait du secteur concerné, ainsi que de sa place et de
son rôle dans la société ». En d’autres termes, c’est une norme, une image sociale qui peut être domi-
nante dans certains secteurs qui tendent à orienter l’activité des acteurs et des groupes par la trans-
formation des représentations que se font les acteurs des politiques publiques de leur environnement.
P.Muller, B.Jobert, L’État en action. Politiques publiques et corporatismes, PUF, 1987. P.Muller, Les
politiques publiques comme construction d’un rapport au monde. La construction du sens dans les politiques
publiques, débats autour de la notion de référentiel, L’Harmattan, 1995, p.153-179.

227 La dématérialisation du dossier médical
« Alors, mes motivations pour utiliser le dossier informatique, c’est qu’il soit partagé
et que ce soit un gain de temps pour les personnes qui n’auront pas à le ressaisir et
en plus c’est une trame pour la consultation qui me paraît intéressante. Mes objectifs,
(…) je saisis des dossiers informatiques à l’hôpital, parce qu’à l’hôpital on a installé,
on a un PC et je ne peux, pour l’instant j’ai des difficultés –enfin je n’ai même pas
essayé encore– à faire du healthweb dans mon cabinet, en fait je ramène mes dossiers
papier du cabinet ici pour les saisir, parce que je travaille avec un Macintosh et il y a
un certain nombre de bugs sur le site avec Mac4. »
« Le fait qu’il y ait le dossier médical partagé, c’est bien dans la mesure où l’on n’a
pas à remplir deux fois les mêmes papiers car on n’a pas beaucoup de temps au cabi-
net avec nos patients5. »
Ces discours soulignent les enjeux et les motivations des acteurs dans l’usage
du processus d’informatisation des données médicales dans la gestion du temps.
Elle apparaît comme l’un des déterminants de leurs intentions de rationalisation
de l’organisation du travail médical. Ce processus de rationalisation du temps pro-
fessionnel et des échanges d’informations que recouvre l’usage du dossier médical
partagé définit l’émergence d’un processus de socialisation des médecins libéraux
à l’approche pluridisciplinaire des soins. Ainsi, le dossier médical partagé et infor-
matisé des réseaux RéPPOP, Île-de-France, Franche-Comté et Toulouse Midi-Pyré-
nées a été mis en œuvre et est devenu opérationnel à partir de 2009. Malgré les
retards dans la mise en place du réseau informatique, les RéPPOP utilisaient déjà
un dossier médical partagé et coordonné sous format « papier » entre les diffé-
rents acteurs du réseau. Si cette expérience a permis de construire un système de
traçabilité des patients, elle a également contribué à mettre en place un proces-
sus d’évaluation des pratiques dans ce domaine par l’intermédiaire des statistiques
liées à l’activité du réseau. L’informatisation du dossier médical soulève cependant
de nombreuses questions pour les médecins. La notion de dossier médical partagé
fonctionne comme un cadre de référence au processus de rationalisation de l’acti-
vité médicale. La circulation du dossier médical partagé entre les acteurs du réseau
de soin a mis en évidence les difficultés (dossier envoyé en retard et dossier incom-
plet) liées aux pratiques de certains médecins. Cette situation a mis en évidence
l’importance de la formation des médecins du réseau à l’élaboration commune
et aux usages informatisés du dossier médical partagé. La circulation, l’échange,
la diffusion et l’accumulation pluridisciplinaire des informations sur les patients
contribuent-ils à la mise en œuvre d’un processus de rationalisation fonctionnel,
4. H.Marcuyez, Utilisation des outils de traitement de l’information par les médecins de santé: étude
de l’évolution des pratiques par l’intervention d’un tiers, thèse convention Cifre, Université René-Des-
cartes, Faculté de médecine, Laboratoire d’éthique médicale et de médecine légale, 15sept. 2008,
p.186. Entretien avec le DrBT, médecin généraliste, le 8janv. 2008.
5. Entretien RéPPOP Franche-Comté, R.Mendjeli, Sous la direction du PrC.Hervé dans le
cadre du Centre de bioéthique de Necker (CEBEN): C.Ribau, R.Mendjeli, C.Hervé, Rapport final
d’évaluation externe du RéPPOP Toulouse Midi-Pyrénées, Laboratoire d’éthique médicale, de médecine
légale et de droit de la santé, 2009. C.Ribau, R.Mendjeli, C.Hervé, Évaluation RéPPOP-FC, docu-
ment de synthèse et d’analyse sur la période 2008-2010, Laboratoire d’éthique médicale, de méde-
cine légale et de droit de la santé, 2010.

228 Les systèmes informatisés complexes en santé
d’expertise médicale et de transformation du point de vue des médecins sur leurs
pratiques ?
« Ces informations m’aident à adopter une attitude variable selon l’enfant et la famille
que je reçois dans mon cabinet. L’attitude à adopter par rapport au régime et les
conseils hygiéno-diététiques, c’est ce que je retiens6. »
Dans le cadre du RéPPOP Toulouse Midi-Pyrénées, un médecin référent orga-
nise le processus de coordination de la prise en charge de l’enfant dans le RéPPOP.
Lors de la première consultation, il établit un bilan initial autour du dossier médi-
cal partagé. Lors de l’entretien avec l’enfant, il va collecter des informations sur
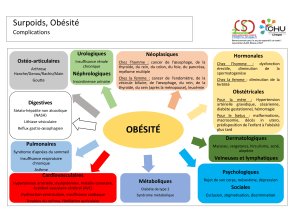
l’obésité de l’enfant, l’histoire familiale et personnelle du patient ainsi que l’IMC.
Ces éléments serviront au médecin pour définir les caractéristiques de l’obésité de
l’enfant. La lecture et la traduction des informations par les médecins apparaissent
comme le vecteur d’un travail de tri des données et un processus d’expertise col-
lective de la biographie médicale des patients.
« Pour moi, les modalités de prise en charge sont essentielles. Les formes de commu-
nication avec l’enfant et la famille sont facilitées grâce au bilan. Grâce à ces informa-
tions, je sais de quoi ils ont parlé avec la famille. Les comptes rendus sont complets.
Je retiens surtout les conclusions du bilan7. »
Ces données permettent aux médecins d’analyser les pratiques liées à l’acti-
vité physique et sportive, aux habitudes alimentaires familiales, et de définir les
éléments liés à l’environnement social du patient. Des examens complémentaires
servent à établir le bilan biologique, l’âge osseux, les risques de diabète inscrits dans
le dossier médical partagé. Après cette consultation, le médecin référent codifie
les conclusions du bilan initial. Le médecin référent est le responsable du dossier
médical, du suivi des recommandations liées à la prise en charge du patient dans
le réseau, du travail de coordination des partenaires du réseau. Le dossier médical
informatisé du patient assure le lien entre les professionnels au sein du réseau. Au
RéPPOP Toulouse Midi-Pyrénées en 2009, environ 25 % des médecins utilisaient
le dossier informatisé du patient.
« Non, je n’ai pas utilisé les nouveaux dossiers. Cela a changé, car maintenant je suis
équipé en informatique. Avant, je faisais le dossier sur le réseau, c’était infaisable en
“live” et relativement long et lourd avec des questions redondantes. Maintenant, avec
le dossier actuel, pas de souci8. »
La connexion des médecins du réseau avec une pluralité d’acteurs permet de
démultiplier les liens et les échanges entre les différents intervenants du réseau et
participe à renforcer la prise en charge pluridisciplinaire des patients. En effet, le
dossier médical partagé peut également être utilisé lors d’une consultation à l’hô-
pital d’un patient inclus dans le réseau. Celui-ci fera l’objet d’un compte rendu
transmis au médecin référent. Les consultations hospitalières d’un enfant inscrit
6. Ibid.
7. Ibid.
8. Ibid.

229 La dématérialisation du dossier médical
dans le RéPPOP se traduisent par l’établissement d’un courrier ou d’un appel
téléphonique auprès des partenaires du réseau pour les informer du parcours hos-
pitalier du patient. Ces « lettres de contact » permettent également d’informer
d’autres organismes qui ont en charge l’enfant dans son parcours social et médi-
cal comme la médecine scolaire ou les PMI de l’inclusion de l’enfant. Le médecin
traitant de l’enfant est toujours informé de la prise en charge de l’enfant. Celui-
ci peut intégrer le RéPPOP et réaliser le suivi de l’enfant ; dans le cas contraire,
un médecin du réseau peut être proposé. À partir de la notion de dossier médical
partagé émerge une pluralité de pratiques professionnelles. Ces pratiques s’inscri-
vent dans une configuration spécifique à chaque réseau de soin. Elles définissent
un ensemble de normes, de croyances et de références collectives du processus
d’informatisation de l’information médicale lié aux différentes configurations des
réseaux de soin.
II. REPRÉSENTATIONS ET CONFIGURATIONS DU RÉSEAU
« Le réseau est trop structuré et on devient esclave de la paperasserie. » « La lourdeur
des dossiers m’a vraiment démotivé ; j’ai laissé des dossiers inachevés. » « Moi je fuis
le réseau et la paperasserie. Elle nous bloque même si elle est simplifiée. Les papiers,
dans le travail du généraliste, c’est une contrainte lourde sur son temps de travail. »
« Je jette un peu l’éponge. Je préfère mettre la “pédale douce”. Je n’ai plus de motiva-
tion. La “paperasse” et les consultations d’inclusion sont lourdes à gérer dans le temps
de mon activité. »
Les situations telles qu’elles sont décrites par ces médecins sont liées à l’histoire
du réseau dans des environnements où les acteurs agissent sur des registres a priori
multidimensionnels. Si le réseau est défini par certains médecins comme « une
machine trop lourde », ce point de vue n’est pas partagé par tous les médecins
libéraux. L’élaboration d’une démarche d’évaluation mutuelle du dispositif et de la
structure du réseau apparaît comme un axe de réflexion nécessaire à l’analyse des
obstacles liés à la circulation de l’information entre les différents acteurs du réseau.
L’ouverture face aux situations de cloisonnement et d’obstacles suppose d’effectuer
un travail de médiation, d’information et de prévention. La prise en compte de la
pluralité des mondes vécus par l’enfant en situation d’obésité apparaît donc comme
une ressource dont il faut intégrer les potentialités.
Les éléments d’analyse réunis dans cette enquête démontrent l’intérêt et l’ef-
ficacité de l’activité de ces réseaux de santé auprès des médecins libéraux. L’en-
quête confirme, globalement ou en partie, les hypothèses élaborées par les réseaux
de santé, de prévention et de soin. Elle souligne ainsi le degré d’implication, d’en-
gagement et de connaissance que le réseau maîtrise dans le cadre de son action
auprès des médecins. Certains indices indiquent clairement son efficacité ; d’une
part, dans la mise en œuvre des stratégies de diffusion des outils de consultation et
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%