Un parcours de soins personnalisé et coordonné pendant et après

Un parcours de soins personnalisé et coordonné Un parcours de soins personnalisé et coordonné
pendant et après un cancer pendant et après un cancer
Vision Inca = Vision plan cancerVision Inca = Vision plan cancer
OncomipOncomip -- 20102010

Quatre demandes priorisées par les malades :
1. Personnaliser le parcours de soins des personnes
atteintes de cancer
2. Prendre en compte la qualité de vie des malades et de
leur entourage, y compris au domicile
Nouvelles perspectives Nouvelles perspectives
pendant et après le cancer pendant et après le cancer
leur entourage, y compris au domicile
3. Garantir l’accès à l’innovation et aux progrès
4. Anticiper et préparer la sortie de la maladie c’est-à-dire
le vivre après le cancer

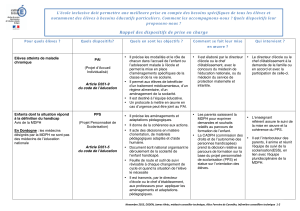
La coordination du parcours La coordination du parcours
de soins en cancérologiede soins en cancérologie
commence avec un Programme Personnalisé de SoinsProgramme Personnalisé de Soins remis au patient au
moment où la prise en charge initialeprise en charge initiale va se mettre en place (annonce – ACP - RCP -
accompagnement) et adressé au médecin traitant
s’appuie sur deux piliers référents autour du malade : médecin cancérologue
(hospitalier) et médecin traitant (proximité)
instaure une coordination infirmière du parcours de soins, interlocuteur privilégié du
et pour le malade
s’organise autour et entre différentes équipes : hospitalières (Ets autorisés),
hospitalières (Ets associés dont HAD et SSR), libérales de proximité (infirmiers,
pharmaciens, kinés, AS – maisons de santé), réseaux territoriaux de proximiré et
dispositif médico-social.
met en place un programme personnalisé de l’après cancer porté par le
médecin traitant, qui a pour objectif la réinsertion dans un parcours de vie (social,
professionnel, personnel)

Des cancers, des personnes et des parcours
o Prise en charge initiale pour un cancer diagnostiqué à un
stade précoce – guérison ou traitement chronique
(thérapie ciblée)
o Prise en charge pour un cancer en rechutes ou une
maladie métastatique avancée
o Prise en charge en soins palliatifs
•pas de vulnérabilité sociale (détection précarité)
• vulnérabilité pré existante à la maladie ou liée à elle
• existence ou pas de comorbidités lourdes

• Mesure 18 : Personnaliser la prise en charge des malades et
renforcer le rôle du médecin traitant
Faire bénéficier 80 % des patients au moins d’un Programme Personnalisé de Soins. Ce
programme devra systématiquement impliquer le médecin traitant.
Mesure 25 : Développer une prise en charge sociale personnalisée
et accompagner l’après cancer
Deux des mesures phare du plan cancerDeux des mesures phare du plan cancer
5
Faire bénéficier 50 % des patients au moins d’un Programme personnalisé de l’après cancer, qui
prendra en compte les besoins individuels de surveillance médicale, de soutien psychologique et
social.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%