Cours 13 Consultation d`annonce - IFSI Saint

Cours n°13 : oncologie-hématologie 10/02/2011
Consultation d’annonce
Chronologie du Plan Cancer 1
1998 : Le Livre Blanc des 1ers États Généraux des malades du cancer organisés par la Ligue
contre le cancer
2003 :
Lancement du plan Cancer 1
– Création de l'Institut National du CAncer (INCA)
2004 -2006 : Expérimentation nationale du dispositif d'annonce auprès de 58 établissements
pilotée par
– par l'INCA, la Ligue contre le cancer, la Direction de l‘Hospitalisation et
l‘Organisation des Soins
2005 : Recommandations nationales pour la mise place du dispositif d'annonce
2007 : Généralisation à l'ensemble des établissements de santé
• 2008 - 2010 : Sros “ cancer ” ( Shémas régionnaux d’organisation sanitaire ) :
Organisation des soins en cancérologie coordonée par les 3 C
• Assurer une consultation d’annonce
• Garantir une RCP, proposer un PPS
• Respecter des référentiels de pratique clinique
• Offrir un accès à l’innovation et aux soins de support
• Participer à réseau régional d’oncologie,
• Avoir un taux d’activités supérieur au seuil d’activité minimale ( ex : chimio
70 /an)
Autorisation d’activité en Cancérologie
Mesures du Plan Cancer 1
70 mesures déclinées en 6 chapitres
– Prévention
– Dépistage
– Soins
– Accompagnement
– Formation
– Recherche
Le dispositif d‘annonce
La mesure 36.37.38
« Répondre aux attentes par un accompagnement thérapeutique favorisant la relation humaine
et l’information du patient, afin de lui permettre d’être acteur de sa prise en charge » .
La mesure 40
– « Permettre aux patients de bénéficier de meilleures conditions d’annonce de
leur maladie »

La mesure 41
– « Assurer un accompagnement global de la personne par le développement des
soins complémentaires et des soins palliatifs »
La mesure 42
– « Accroître les possibilités pour les patients de bénéficier de soins de support »
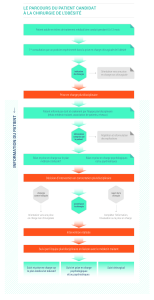
Organisation de l‘annonce
Concerne autant le diagnostic initial d'un cancer que la rechute de la maladie
Se décline en 4 temps
– Temps médical
– Temps d'accompagnement soignant
soutien et de repérage des besoins
– Accès aux Soins de Support
– Temps d'articulation avec la médecine de ville, réseaux
S'inscrit dans une dynamique d'équipe pluridisciplinaire
Est organisée, spécifique et ciblée (temps particulier)
Temps Médical
Annonce du diagnostic, du pronostic, de la stratégie thérapeutique définie en réunion de
concertation pluridicisplinaire (RCP), acceptée et formalisée en plan de soins personnalisé
(PPS) remise au patient
Permettre un dialogue autour de cette annonce
Identifier les conditions psychologiques et sociales du patient
Présenter et expliciter les relais soignants
Renseigner la “fiche d'annonce médecin” visant à établir un relais entre le médecin et les
équipes soignantes en assurant la continuité de l'information .
Informer le médecin traitant
Temps Accompagnement soignant
Les objectifs
Accueillir, écouter, informer, soutenir le patient
Organiser son parcours thérapeutique dans les différentes structures, visiter les services de
prise en charge
Coordonner et orienter vers les Soins de Support
Renseigner la “fiche d'annonce infirmière”, insérer cette fiche dans le dossier de soins du
patient
Compétences requises
– Infirmièr(e) ou manipulateur de radiothérapie
– Expérience professionnelle en oncologie (5 ans)
Organisation du poste
– Une seule personne ou rotation d'une équipe
– Non dédié uniquement à la consultation d’annonce
Modalités d'organisation de la consultation

– A distance ou non de la consultation médicale (selon souhait du patient)
– Dans un bureau ou au chevet du patient
– Entretien semi dirigé (30 à 90 min), avec entourage (selon souhait du patient)
Préparation de la consultation
– Prendre connaissance du dossier médical : CR, fiche d’annonce médecin
– Préparer le dossier de soins : données administratives…
– Préparer l’entretien
Analyser les données, la situation et les besoins du patient afin d’établir
un plan guide d’entretien (thèmes à aborder selon le protocole
thérapeutique,…)
Préparer les documents à remettre : carnet de RDV, brochures
spécifiques, livret de séjour hôpital, associations, …
Le déroulement de la consultation
– Se présenter, exposer l’objectif de l’entretien et définir avec le patient ses
objectifs et ses attentes
– Adopter une attitude aidante qui facilite la communication (écoute active et
empathique, position, pas de DECT - téléphone, de bruit,…)
– Adapter son expression orale au niveau de compréhension du patient
– Associer en accord avec le patient la présence d' un proche
Demander au patient de reformuler ce qu’ il a compris de sa maladie, de son traitement
Évaluer ses connaissances, réajuster si nécessaire
Écouter et répondre à ses inquiétudes (effets secondaires, complications, retentissement sur la
vie affective, professionnelle, familial…)
Informer, détailler les aspects de sa prise en charge:
Planification des RDV
Effets secondaires et moyens de prévention
Matériel, dispositif implantable
Modalités, ordonnances
Présentation des équipes
Repérer et orienter vers les soins de support à l'aide de grilles de repérage
Remettre des documents d'information au patient en fonction de ses besoins
Alimentation
Effets secondaires
Radiothérapie
Prise en charge sociale
Assurer une traçabilité dans le dossier de soins du patient
-fiche d’annonce infirmière
Accès aux Soins de Support
Soit à la demande du patient
Soit en cas de risque repéré lors de
L'annonce par le médecin
La consultation soignante à l'aide de grilles

Selon la Circulaire du 22/02/2005 relative à l‘Organisation des soins en cancérologie
Accompagnement social
Diffusion facilitée d'information générale
des droits et des aides sociales
– Entretien avec l'assistante sociale
– Exemples d’orientation :
Non connaissance des droits sociaux ou services administratifs
Difficultés financières présentes ou à venir
Non connaissance des aides à domiciles ( personnes agées, isolées,
avec de jeunes enfants…)
Prise en charge psychologique
– Orientation
– Au début de la prise en charge, proposition systématique au patient par le
psychologue d'une aide pour lui même et ses proches
Exemples d’orientation :
Patient anxieux de nature à entrainer un retentissement sur sa qualité de
vie
Attention particulière dediée aux enfants des patients
Suivi de deuil
Fin de traitement
Prise en charge diététique
Situations à risques :
Perte de poids significatif / prise de poids (IMC)
Régimes inadaptés
Pathologies spécifiques tel que pancréas (diabéte), oesophage (dysphagie aux solides)…
autres compétences en soins de support
– Après évaluation des besoins
médecin référent douleur, kinésithérapeute, stomathérapeute, esthéticienne,.....
Temps d' articulation avec la Médecine de ville
Information du diagnostic, du schéma thérapeutique, des effets secondaires, du pronostic au
médecin traitant, dès l'annonce avec accord du patient
Communication, coordination facilitée avec le médecin traitant, les réseaux,...
Plan Cancer 2
2009 – 2013
• 30 mesures déclinées en 5 chapitres
• Recherche :
• Mesure 1 : Renforcer la recherche pluridisciplinaire et translationnelle
• Mesure 3 : Analyser les risques environnementaux et comportementaux
• Mesure 4 : Dynamiser la recherche clinique
• Observation : Mieux connaitre la réalité des cancers en renforcant les axes :
communication, épidémiologie, surveillance

• Soins :
• Mesure 18 : Personnaliser la prise en charge des malades et renforcer le
rôle du médecin traitant avec création de coordonnateurs de soins
hôpital / ville
• Mesure 21 : Garantir un accés aux traitements innovants
• Mesure 23 : Développer prises en charge du sujets âgées et sujets
jeunes / adolescents
• Vivre pendant et après le cancer :
• Mesure 25 / 26 : Développer la prise en charge sociale personnalisée et
l’accompagnement de l’après cancer (Référentiel de détection de
fragilité sociale et précarité , PPS après cancer, accés aux assurances et
aux crédits ( AERAS) , aides à la réinsertion professionnelle)
Exemple à l'hôpital Saint Antoine
1 Infirmière référente en Oncologie dédiée à 80% à l’annonce (20% en poste à HDJ) depuis
02/2005
1 poste à 50% en Hématologie depuis 02/2005
Mis en place progressive en Pneumologie, Hépatogastro courant 2009
Bénéfices
– Pour les patients
Meilleure écoute et information
Mise en confiance pour recevoir le traitement
Meilleure acceptation du traitement
Meilleure prise en compte de leurs difficultés
Grande satisfaction
évaluée par questionnaire comparatif en 2005
– Pour l'équipe pluridisciplinaire
Meilleure prise en charge globale du patient
Meilleure fluidité dans la prise en charge par les équipes médicales ou paramédicales
Meilleure valorisation des compétences et des complémentarités
Difficultés
– Bureau non dédié spécifiquement
– Manque de locaux
1
/
5
100%