Prolapsus utérin

Prolapsus utérin
C. Rosenthal
INTRODUCTION
Prolapsus de l’étage moyen, le prolapsus utérin se
caractérise par la descente de l’utérus, du col res-
tant ou du fond vaginal dans le vagin, déroulant
les parois antérieure et postérieure à des degrés
différents. En théorie, les parois vaginales sont
indemnes de toute éventration médiane générant
cystocèle en avant et rectocèle en arrière.
S’associe très souvent et à des degrés divers
l’allongement hypertrophique du col : élongation
de la portion supravaginale du col qui concerne
soit tout le col, soit le plus souvent la lèvre anté-
rieure lorsque les attaches postérieures sont
encore solides, soit la lèvre postérieure surtout
après des interventions de fixation utérine ou de
cervicocystopexie isolée.
PHYSIOPATHOLOGIE
Sans revenir sur tous les concepts modernes du
prolapsus, on est obligé de se référer aux travaux
de De Lancey (1). Celui-ci décrit trois étages au
niveau du vagin. Le niveau III, urinaire, ne nous
concerne pas sauf en présence d’une incontinence
urinaire associée. Le niveau I concerne le tiers
supérieur du vagin : « le vagin est suspendu à la
paroi pelvienne latérale par des fibres verticales
qui se dirigent en arrière vers le sacrum » (2).
L’élongation ou la rupture de ces fibres entraîne
le prolapsus utérin, du col restant ou du fond
vaginal. Le traitement chirurgical sera la pro-
montofixation ou la sacrospinofixation. Le
niveau II concerne les amarrages latéraux du
vagin à l’arc tendineux du fascia pelvien (ATFP) :
le vagin dans son tiers moyen est ainsi maintenu
transversalement entre la vessie et le rectum.
L’élongation ou la rupture (para vaginal defect)
entraîne le décrochage latéral de la paroi vaginale
antérieure et accompagne le prolapsus utérin. Le
traitement chirurgical sera la fixation à l’ATFP.
Le prolapsus utérin isolé sans cystocèle, ni rec-
tocèle est rare. Dans notre expérience, c’est chez
la femme jeune que l’on trouve la plus grande
fréquence de prolapsus utérin isolé (30 %) et il
survient rapidement dans les suites immédiates
d’un accouchement sans corrélation obligatoire
avec le poids du fœtus, ou l’épisiotomie préven-
tive. MacLennan (3) retrouve une corrélation
entre âge, parité, accouchement instrumental et
troubles périnéaux, mais aucune différence entre
accouchement spontané et césarienne. Son tra-
vail laisse supposer que la grossesse et l’âge ont
plus d’influence dans la genèse du prolapsus que
les modalités de l’accouchement. Cela semble
prouver que c’est davantage la nature des fibres
conjonctives de soutien qui est en cause, que le
Le prolapsus traduit une altération des systèmes de suspension et de soutènement pelvi-périnéaux
avec atteinte du niveau II et III de De Lancey. La constitution du tissu cellulaire pelvien semble
jouer un rôle plus important que les antécédents obstétricaux. La chirurgie doit être proposée en
cas de troubles fonctionnels. Elle peut être réalisée par voie abdominale ou cœlioscopique (pro-
montofixation) et vaginale. L’hystérectomie ne doit pas être réalisée de façon systématique en
l’absence de pathologie utérine. L’utilisation de matériau bioprothétique peut aider au renforce-
ment des fascias pelviens déficients, responsables du prolapsus. Elle ne doit pas être systéma-
tique et leur utilisation discutée avec la patiente. De nouvelles voies d’abord sont actuellement
en cours de validation, voie transobsturatrice et voie postérieure (sacropexie infracoccygienne).

196 Pelvi-périnéologie
traumatisme lui-même. Cette inégalité féminine
dépend principalement de la proportion relative
des différents types de collagène et d’élastine
dans la constitution du tissu conjonctif pel-
vien (4).
CLINIQUE
Les motifs de consultations sont : non seulement
une pesanteur pelvienne, une gêne, une dyspa-
reunie, mais aussi souvent une gêne psycholo-
gique qu’entraîne la visualisation de l’extériori-
sation du col utérin.
L’examen clinique en position gynécologique,
au repos puis en poussée permet de classer le
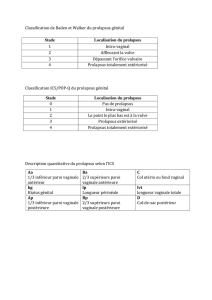
prolapsus en trois stades :
– stade 1 : le col ou le fond vaginal reste intra-
vaginal, mais se trouve au niveau du tiers infé-
rieur du vagin ;
– stade 2 : le col ou le fond vaginal apparaît
spontanément à l’orifice vulvaire;
– stade 3 : (fig. 1) le prolapsus est extériorisé
partiellement ou totalement (stade 4 pour certains
auteurs).
L’examen au spéculum utilisant alternative-
ment les valves antérieure et postérieure té-
moigne de l’absence de cystocèle en avant ou
d’élytrocèle et/ou de rectocèle en arrière.
Après correction du prolapsus par une valve du
spéculum accrochant le col, les manœuvres de
Bonney et d’Ulmsten recherchent une inconti-
nence urinaire.
Les touchers pelviens sont indispensables,
séparés pour le dépistage d’une pathologie uté-
rine ou d’une rectocèle, combinés pour l’appré-
ciation de la qualité du noyau fibreux central du
périnée.
Dans le bilan du prolapsus utérin, parmi les
examens complémentaires (colpocystogramme,
bilan urodynamique) l’échographie pelvienne est
indispensable : elle renseigne sur l’éventuelle
pathologie annexielle ou utérine qui conduirait à
une hystérectomie associée ou à une voie haute
plutôt qu’une voie basse. Elle donne la longueur
du col, renseigne sur un résidu postmictionnel et
s’assure de l’intégrité du sphincter anal.
TRAITEMENT
DU PROLAPSUS UTÉRIN
« Rien ne se perd, rien ne se crée dans le traite-
ment du prolapsus mais tout se transforme. »
Autrefois et aujourd’hui encore : la voie abdo-
minale sous l’influence de l’école Broca avec
Ameline et Huguier (5) puis Scali (6), repose sur
la promontofixation. Elle a vu apparaître les pro-
thèses de soutien, les hamacs pelviens qui sont
Fig. 1 – Prolapsus extériorisé type 3.
Mais, plus importante que le stade est l’étude
du déroulement de la colonne vaginale antérieure
traduisant la rupture latérale des fascias et la
nécessité éventuelle de refixation à l’arc tendi-
neux du fascia pelvien : une pince de Pozzi saisit
délicatement le col et le tire horizontalement en
direction opposée au côté observé ; l’effacement
du cul-de-sac, au cours de la poussée témoigne
du niveau de rupture (fig. 2).
Fig. 2 – Effacement du cul-de-sac latéral par rupture laté-
rale des fascias.

aujourd’hui en cours de validation dans la voie
vaginale.
Aujourd’hui : la voie cœlioscopique sous l’in-
fluence de quelques opérateurs entraînés, repro-
duit et améliore même les résultats de la voie
abdominale.
Aujourd’hui et demain : la voie vaginale est
devenue la voie de référence, mais elle se cherche
encore dans le choix de la prothèse idéale et dans
celui de ses voies d’abord de fixation (sous-léva-
torienne ou transobturatrice).
Traitement du prolapsus utérin
par voie abdominale
Abandonnées aujourd’hui, les opérations abdo-
minales de soutien (vésicofixation, cloisonnement
du Douglas), les exclusions dites « douglassec-
tomies », les ligamentopexies utilisant les liga-
ments ronds, les hystéropexies postérieures aux
fils sont sources d’échecs et de complications.
La chirurgie abdominale du prolapsus utérin
repose sur la promontofixation par prothèses sou-
vent associée à deux temps complémentaires que
sont la colpopexie rétropubienne selon Burch et
la myorraphie des releveurs par voie vaginale.
Très souvent conservatrice de l’utérus, et ayant
fait ses preuves de stabilité dans le temps, elle est
pour beaucoup l’indication de choix chez la
femme jeune.
Technique de promontofixation par prothèses
avec conservation utérine
Après abord du grand ligament prévertébral deux
fils non résorbables (MersylèneTM, Nylon O),
solides sont placés en attente dans le ligament en
évitant le contact osseux et en particulier le dis-
que lombosacré.
Le clivage entre la vessie et le col utérin est
poussé jusqu’au niveau du col vésical repéré par
le ballonnet de la sonde urinaire. Dans une pro-
thèse de ProlèneTM est découpée à la demande, un
triangle antérieur avec deux bandes latérales de
2 cm environ de large et de 10 de longueur. La
fixation de la prothèse commence par la pointe du
triangle au fond du clivage vésicovaginal, sous le
col vésical et sera poursuivie latéralement par
quelque points de fils non résorbables et non
transfixiants. Les deux branches de la prothèse
contournent l’isthme et seront tunnelisées en sous-
péritonéal, et solidarisées sans tension au pro-
montoire grâce aux fils posés en attente.
Promontofixation avec hystérectomie
subtotale
Pour de nombreux auteurs (7) l’hystérectomie
subtotale facilite considérablement la technique :
« débarras » d’une pathologie utérine associée,
elle permet surtout une péritonisation beaucoup
plus facile, et l’abord de l’espace recto-vaginal
pour une prothèse postérieure associée. Elle pré-
sente l’avantage théorique d’une barrière micro-
bienne.
Promontofixation avec hystérectomie totale
La fermeture de la tranche vaginale doit être soi-
gneuse et utilisera le plus souvent les pinces auto-
matiques.
Elle nécessite une prothèse antérieure et une
postérieure pour éviter les élytrocèles secon-
daires. La prothèse postérieure de 4 cm de large
environ sera fixée à la paroi vaginale par des
points non résorbables et surtout non transfixiants
pour éviter des ulcérations et des expositions
vaginales secondaires avant de rejoindre en sous-
péritonéal le promontoire.
Technique de Kapandji
Pour éviter les risques de la promontofixation
(hémorragies, spondylodiscites, incarcérations
digestives) certains auteurs (8) préconisent la
fixation latérale aux niveaux des épines iliaques
antérieures et supérieures d’une bandelette pro-
thétique, tirant la face antérieure du vagin et de
l’isthme utérin. L’avantage majeur est le passage
rétropéritonéal des bandelettes. Son inconvénient
majeur est le risque d’elytrocèle, malgré des dou-
glassorraphies étagées conseillées. Abandonnée
pour cette raison, elle connaît aujourd’hui un
regain d’intérêt en raison de la facilité technique
que lui apporte la voie cœlioscopique.
Traitement du prolapsus utérin
par voie cœlioscopique
La faisabilité de cette technique est certaine, mais
encore non évaluée dans le temps et réservée
pour l’instant à des opérateurs entraînés (9-10).
Reproduisant les mêmes temps opératoires que la
voie abdominale, il n’y a aucune raison pour que
les résultats à long terme ne soient pas aussi
bons.
Les avantages de cette technique sont ceux de
la cœlioscopie : intégrité pariétale, dissection
Prolapsus utérin 197

facilitée par le CO2, meilleure vision de tous les
plans et fascias, suites opératoires non doulou-
reuses et hospitalisation plus courte.
Les inconvénients sont : la courbe d’appren-
tissage assez longue, la durée de l’intervention
qui bien que diminuant avec l’expérience reste
supérieure pour beaucoup à la voie abdominale
classique et surtout a la voie vaginale, le coût
plus élevé lié à l’utilisation de matériel à usage
unique.
Traitement du prolapsus utérin
par voie vaginale
La voie vaginale est pour nous la voie de réfé-
rence, mais en 2004, elle est encore en pleine
évolution : l’apparition et l’usage de prothèses
synthétiques jusque-là interdites vont permettre
de diminuer les risques de récidive des cysto-
cèles, point faible de la voie vaginale. L’utilisa-
tion de nouvelles voies d’abord trans-obturatrice
en avant, transfessière sous-lévatorienne et/ou
transglutéale en arrière seront plus faciles pour
tous et surtout moins dangereuses que la spino-
fixation de Richter pourtant simple, mais il faut
savoir attendre car aucune de ces « nouveautés »
n’est validée.
Avec ou sans hystérectomie (en dehors de
toute pathologie) ? Là encore les idées évoluent
dans le temps. Depuis quelques années, la facilité
de l’hystérectomie par voie vaginale a fait d’elle
le premier temps de la cure du prolapsus utérin et
la conservation était exceptionnelle sauf chez la
femme jeune ou chez celle qui refusait ce geste.
Mais, aujourd’hui on peut se demander quel est
l’intérêt d’enlever l’utérus de la femme après
soixante-dix ans quand on sait qu’il est sain et
qu’il a toutes les chances de le rester, quel est
l’intérêt d’enlever l’utérus avant la ménopause si
la femme souhaite le conserver? À cet âge, le col
utérin, même prolabé reste un moyen de fixation
que l’on peut utiliser. Entre les deux, pour dimi-
nuer les risques et les difficultés de surveillance
et de traitement des ces utérus, certains préconi-
sent l’hystérectomie subtotale (11) ou l’amputa-
tion du col utérin surtout s’il existe un allonge-
ment hypertrophique (12).
Le principe de la chirurgie vaginale du pro-
lapsus utérin repose sur la réparation latérale des
fascias pelviens, en avant à l’arc tendineux (para
vaginal repair), en arrière au ligament sacroscia-
tique (Richter).
L’intervention classique, validée est la triple
intervention périnéale.
Elle associe : l’hystérectomie, le traitement de
la colonne vaginale antérieure et postérieure.
Hystérectomie : quelques points
de détails techniques peuvent rendre service
Attention aux allongements hypertrophiques du
col, la ligne d’incision se trouve parfois très haut
située en avant. Il faut se repérer aux derniers
plis vaginaux ou au repli vésical. Une incision
trop haute est un risque pour la vessie, trop basse
le clivage vésicovaginal est difficile et hémorra-
gique.
L’incision vaginale postérieure sera triangu-
laire à pointe vers le bas. Le décollement vaginal
est facile et le cul-de-sac de Douglas exposé lar-
gement. Son ouverture permettra une douglas-
sectomie sans dissection.
Traitement de la colonne vaginale
antérieure
En l’absence de cystocèle et de décrochage cli-
nique latéral, elle n’est pas systématique.
Si l’on décide de traiter la colonne vaginale
antérieure, l’incision verticale de la muqueuse
vaginale jusqu’au col est de moins en moins réa-
lisée. C’est pour éviter l’exposition des prothèses
à ce niveau que l’on remplace la section par un
clivage vésico-vaginal sans colpotomie (par
retournement). Puis l’on ouvre la fosse prévési-
cale par perforation de l’aponévrose pelvienne,
geste d’autant plus facile que le défect latéral est
important. On repère l’arc tendineux, les doigts
perpendiculaires à la vulve, crochetant le muscle
pubococcygien en remontant de l’épine sciatique
vers le pubis. On met en place soit des fils sertis
non résorbables (3 points) soit une agrafe DFS 20
(TYCO) munie de deux fils environ 2 cm au
dessus de l’épine (13). Les fils seront alors accro-
chés soit au fascia de Halban, soit aux bords laté-
raux d’une prothèse sous-vésicale. Les fils
tendus, on terminera par la colporraphie sans
faire de colpectomie surtout en l’absence de cys-
tocèle.
Traitement du fond vaginal
et de la colonne postérieure
La sacrospinofixation est l’équivalent par voie
vaginale de la promontofixation par voie haute.
La muqueuse vaginale postérieure peut,
comme la muqueuse antérieure être tunellisée
198 Pelvi-périnéologie

jusqu’au tiers inférieur du vagin, le clivage
rectovaginal est facile à ce niveau. C’est au
niveau du tiers supérieur du vagin que l’on
pénètre sans danger dans la fosse pararectale
après avoir sectionné le fascia périrectal et décou-
vert une graisse jaune typique. Le doigt s’insinue
à 45° et perçoit facilement l’épine sciatique. Une
valve postérieure récline le muscle releveur, une
valve large de Bresky repousse et protège le
rectum et expose le petit ligament sacrosciatique
(fig. 3). Celui-ci est aiguillé, le plus souvent par
deux fils soit directement (15), soit par l’inter-
médiaire d’un passe-fils (Nichols), d’une pince
fixation transvaginale unilatérale en amarrant les
fils non résorbables du ligament sacrosciatique
droit, au ligament utérosacré homolatéral. Nous
pensons, avec d’autres (19), que la fixation doit
être bilatérale replaçant le vagin et l’utérus dans
son axe physiologique et évitant un point de fai-
blesse controlatéral.
Sacrospinofixation du dôme vaginal
après hystérectomie
Comme dans la technique princeps les fils du
ligament sacrosciatique seront fixés aux angles
du vagin pour refaire un véritable fond vaginal.
On peut également confectionner deux bande-
lettes de vagin de 3 cm de long sur 1 de large
environ, à partir du fond vaginal. Chacune de ces
bandelettes sera alors fixée à chaque ligament
sacrosciatique homolatéral.
Techniques d’avenir (non validées)
Prothèses synthétiques
Depuis l’excellente tolérance de la bandelette de
soutènement sous-urétral TVT, de nombreux chi-
rurgiens utilisent les prothèses synthétiques sur-
tout pour diminuer les risque de récidives des
cystocèles.
L’étude des différents matériaux prothétiques
référencée par Debodinance (20) et Clave (21)
indiquent que le polypropylène est le plus utilisé
parce qu’il donne le moins de phénomènes d’in-
tolérance (6 %), mais d’autres substances font
l’objet d’études et en particulier un implant
naturel à base de collagène de porc (Pelvicol et
Stratasis). La tolérance du tissu synthétique
semble proportionnelle a la surface de la prothèse
et à la distance qui la sépare de la cicatrice
vaginale. Les prothèses de prolène ont un fort
pouvoir de rétraction (30 %). Libres, elles expo-
sent à la récidive et fixées, à des douleurs d’arra-
chement. Il semblerait que la prothèse « tension-
free » dont les branches sont passées en avant
par voie transobturatrice et en arrière par voie
transfessière sous-lévatorienne ou translutéale
présenterait moins d’inconvénients. Cependant en
2004, la littérature est encore muette.
Nouvelles voies d’abord
Voie transobturatrice
Initialement décrite pour le traitement de l’in-
continence urinaire par Delorme (22), utilisant
Prolapsus utérin 199
Fig. 3 – Mise en évidence du ligament sacro-épineux.
Endostitch (16-17) ou d’une agrafeuse DFS 20 (13,
14). Les fils sont alors fixés soit aux ligaments
cardinaux soit latéralement au cul-de-sac vagi-
naux postérieurs, soit à une bandelette de vagin
issue du fond vaginal. Là encore la colporraphie
est réalisée sans résection. Elle doit être com-
mencée dans sa moitié supérieure avant la spino-
fixation, car celle-ci rendrait difficile la suture
vaginale haute. Dans les cas de plus en plus fré-
quents d’une simple tunellisation des muqueuses
antérieure et postérieure, on pratique la suture
unique transversale haute du vagin avant traction
des fils de spinofixation. L’intervention se ter-
mine par une périnéorraphie postérieure et prati-
quement jamais par une myorraphie devenue non
nécessaire surtout en l’absence de rectocèle.
Sacrospinofixation avec conservation
de l’utérus
Dans le but de garder un utérus fonctionnel (gros-
sesse) Richardson (18) a proposé la sacrospino-
 6
6
 7
7
1
/
7
100%