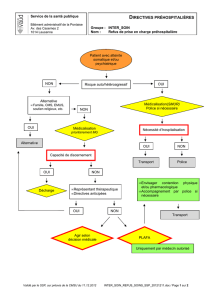
Mesures de contrainte sous l`angle du nouveau droit de la protection

Priscilia Rohrer Mesures de contrainte
1
Mesures de contrainte
sous l’angle du nouveau droit
de la protection de l’adulte
Les professionnels de la santé face aux difficultés
d’application des mesures de contrainte.
Le cas des hôpitaux psychiatriques, des établissements
médicaux sociaux et des centres médicaux sociaux
du canton de Vaud.
Mémoire de Master présenté par Priscilia Rohrer
Sous la direction du Professeur Olivier Guillod
Semestre de printemps 2013

Priscilia Rohrer Mesures de contrainte
2
TABLE DES MATIERES
TABLE DES MATIERES .................................................................................................................................... 2
TABLE DES ABREVIATIONS .......................................................................................................................... 5
BIBLIOGRAPHIE ................................................................................................................................................ 8
REMERCIEMENTS .......................................................................................................................................... 13
INTRODUCTION ............................................................................................................................................. 14
PREMIERE PARTIE : DROIT APPLICABLE ............................................................................................. 16
I. MESURES DE CONTRAINTE ET DROITS FONDAMENTAUX ...................................................................................... 16
A. Généralités ....................................................................................................................................................................16
B. Dignité humaine ........................................................................................................................................................16
C. Droit à la vie.................................................................................................................................................................17
D. Liberté personnelle ..................................................................................................................................................18
E. Protection de la sphère privée .............................................................................................................................19
F. Restriction des droits fondamentaux ...............................................................................................................20
II. MESURES DE CONTRAINTE ET DROIT FEDERAL ..................................................................................................... 20
A. Droit pénal....................................................................................................................................................................20
B. Droit civil .......................................................................................................................................................................21
1. Généralités .................................................................................................................................................................................................... 21
2. Protection de la personnalité ............................................................................................................................................................... 21
3. Droit de la protection de l’adulte ....................................................................................................................................................... 22
a) Généralités : .......................................................................................................................................................................................... 22
b) Droit à l’autodétermination .......................................................................................................................................................... 22
c) Droit des proches ................................................................................................................................................................................ 23
d) Protection des personnes incapables de discernement séjournant en institution ............................................ 23
e) Protection des personnes placées à des fins d’assistance .............................................................................................. 24
III. MESURES DE CONTRAINTE ET DROIT VAUDOIS .................................................................................................... 24
A. Généralités ....................................................................................................................................................................24
B. Loi sur la santé publique ........................................................................................................................................25
IV. MESURES DE CONTRAINTE ET NORMES ETHIQUES .............................................................................................. 26
A. Généralités ....................................................................................................................................................................26
B. Directives et recommandations médico-éthiques de l’ASSM ................................................................26
C. Code de déontologie de la FMH ...........................................................................................................................27
D. Code déontologique du CII pour la profession d’infirmière et principes éthiques de l’ASI .....28
DEUXIEME PARTIE : RELATION PATIENT/MEDECIN........................................................................ 30
I. GENERALITES ............................................................................................................................................................... 30
II. PATIENT/RESIDANT/CLIENT CAPABLE DE DISCERNEMENT ............................................................................... 30
A. Contrat de mandat ...................................................................................................................................................30
B. Obligations du professionnel de la santé ........................................................................................................31

Priscilia Rohrer Mesures de contrainte
3
1. Devoir de diligence et de fidélité ........................................................................................................................................................ 31
2. Devoir d’information ............................................................................................................................................................................... 32
C. Droits du patient/résident/client ......................................................................................................................34
1. Généralités .................................................................................................................................................................................................... 34
2. Droit aux soins médicaux....................................................................................................................................................................... 35
3. Droit de consentir aux soins médicaux ........................................................................................................................................... 36
4. Droit de rédiger des directives anticipées ..................................................................................................................................... 38
5. Droit de nommer un représentant thérapeutique .................................................................................................................... 40
III. PATIENT/CLIENT INCAPABLE DE DISCERNEMENT .............................................................................................. 41
A. Gestion d’affaires sans mandat ...........................................................................................................................41
B. Obligations du professionnel de la santé ........................................................................................................42
1. Devoir de respecter les directives anticipées .............................................................................................................................. 42
2. Devoirs du soignant envers le représentant thérapeutique du patient .......................................................................... 43
3. Devoirs du soignant envers les proches du patient .................................................................................................................. 43
IV. RESIDENT INCAPABLE DE DISCERNEMENT ........................................................................................................... 45
Contrat d’assistance ......................................................................................................................................................45
TROISIEME PARTIE : APPLICATION DES MESURES DE CONTRAINTE EN DROIT SUISSE ..... 47
I. MESURES DE CONTRAINTE ......................................................................................................................................... 47
A. Généralités ....................................................................................................................................................................47
B. Aperçu du droit international en matière de mesures de contrainte ...............................................48
1. Généralités .................................................................................................................................................................................................... 48
2. Principes et recommandations des organisations internationales ................................................................................... 49
3. Jurisprudence de la Cour européenne des droits de l’homme ............................................................................................ 51
C. Aperçu des directives médico-éthiques en matière de mesures de contrainte .............................52
1. Généralités .................................................................................................................................................................................................... 52
2. Directives médico-éthiques .................................................................................................................................................................. 52
D. Droit fédéral et cantonal en matière de mesures de contrainte .........................................................53
1. Mesures limitant la liberté de mouvement ................................................................................................................................... 53
a) Atteinte aux droits fondamentaux et au droit de la personnalité ............................................................................... 54
b) Objectif et justification de la mesure ........................................................................................................................................ 55
c) Conditions d’application de la mesure ..................................................................................................................................... 55
d) Intervention de l’autorité de protection de l’adulte .......................................................................................................... 57
2. Traitement sans le consentement ..................................................................................................................................................... 57
a) Troubles somatiques versus troubles psychiques ............................................................................................................. 58
b) Atteinte aux droits fondamentaux et au droit de la personnalité .............................................................................. 60
c) Objectif et justification de la mesure ......................................................................................................................................... 61
d) Conditions d’application de la mesure .................................................................................................................................... 62
e) Décision et appel au juge ................................................................................................................................................................ 63
3. Contention médicamenteuse ............................................................................................................................................................... 64
4. Placement à des fins d’assistance ...................................................................................................................................................... 65
a) Généralités ............................................................................................................................................................................................. 65
b) Placement en institution ................................................................................................................................................................. 66
c) Maintien en institution .................................................................................................................................................................... 68
d) Libération .............................................................................................................................................................................................. 69
e) Mesures de contrainte ordonnées dans le cadre du placement .................................................................................. 70
f) Appel au juge ......................................................................................................................................................................................... 71
g) Mesures ambulatoires ...................................................................................................................................................................... 71
II. PRATIQUES PROFESSIONNELLES .............................................................................................................................. 72
A. Généralités ....................................................................................................................................................................72
B. Pratique des hôpitaux psychiatriques .............................................................................................................73
C. Pratique des établissements médico-sociaux ...............................................................................................76

Priscilia Rohrer Mesures de contrainte
4
1. Mesures de contrainte et EMS ............................................................................................................................................................. 76
2. Inspections de la CIVEMS ...................................................................................................................................................................... 78
D. Pratique des centres médico-sociaux ..............................................................................................................80
1. Mission et interventions ......................................................................................................................................................................... 80
2. Mesures de contrainte et CMS ............................................................................................................................................................. 81
III. DIFFICULTES RENCONTREES PAR LES PROFESSIONNELS DE LA SANTE ............................................................ 83
CONCLUSION ................................................................................................................................................... 87

Priscilia Rohrer Mesures de contrainte
5
TABLE DES ABREVIATIONS
al. alinéa
ARPEGE Association pour la recherche et la promotion en établissement
gérontopsychiatrique
art. article
ASI Association suisse des infirmières et infirmiers
ASSM Académie suisse des sciences médicales
ATF Recueil officiel des arrêts du Tribunal fédéral
AVASAD Association vaudoise d’aide et soins à domicile
AVDEMS Association vaudoise d’établissements médico-sociaux
c. contre
CC Code civil suisse du 10 décembre 1907 (RS 210)
CC ancien teneur du Code civil avant la révision relative à la protection de l’adulte, au
droit des personnes et au droit de la filiation du 19 décembre 2008
CDHB Convention du 4 avril 1997 pour la protection des Droits de l’Homme et la
dignité de l’être humain à l’égard des applications de la biologie et de la
médecine (Convention sur les Droits de l’Homme et la biomédecine
(RS 0.810.2)
CEDH Convention du 4 novembre 1950 de sauvegarde des droits de l’homme et
des libertés fondamentales (Convention européenne des droits de l’homme ;
RS 0.101)
ch. chiffre
chap. chapitre
CII Conseil international des infirmières
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
1
/
90
100%