Résumé - Insos

Symposium « Handicap et vieillesse : la dernière phase de vie »
Fribourg, le 9 mai 2012
Traitements médicaux en fin de vie : Où est le bien du patient ? Que veut le patient ?
Et que veulent ses proches ?
Conférencier : Dr Christian Kind, médecin chef du service de pédiatrie de l’hôpital des enfants de St-Gall,
président de la Commission centrale d’éthique de l’Académie suisse des sciences médicales
Résumé
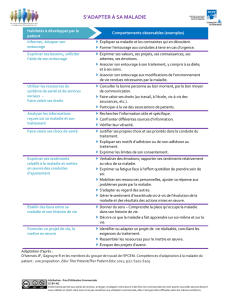
Dans le cadre du suivi de patients dans leur dernière phase de vie, le médecin a trois critères d’appréciation : le
bien du patient du point de vue médical, sa volonté et l’avis de son entourage social. Ces éléments sont
fondamentalement pertinents, que le patient souffre d’un handicap permanent ou non. Nonobstant, une
limitation des facultés physiques ou mentales représente un défi supplémentaire pour la capacité de perception
et de jugement du médecin.
Les actions du médecin doivent se baser en premier lieu sur le bien du patient. Les apports de la médecine au
bien du patient sont définis dans les objectifs de la médecine tels qu’ils ont été formulés, par exemple, par
l’Académie suisse des sciences médicales. Dans la dernière phase de vie, l’accent sera mis principalement sur
« l’atténuation des souffrances physiques et mentales » ainsi que sur « l’assistance et les soins aux malades en
y intégrant leur entourage », alors que « le sauvetage et le maintien de la vie » perdent peu à peu en
importance. Nonobstant, il est la plupart du temps difficile de déterminer avec certitude le début de cette
dernière phase de vie, dans laquelle les mesures de maintien de la vie ne servent plus au bien du patient.
Même dans un processus évolutif à long terme et conduisant inéluctablement à la mort, une thérapie efficace
contre des complications passagères permet d’améliorer la qualité de vie. Tout traitement doit par conséquent
être évalué attentivement, afin de déterminer si ses avantages justifient l’inconfort qu’il impose au patient.
La condition de base pour tout traitement médical est l’approbation du patient lucide. Chez les personnes
handicapées mentales, il est souvent très difficile, voire impossible de déterminer quelle procédure est la plus
proche de leur volonté. Tout doit être entrepris pour faire comprendre le traitement prévu au patient. Si celui-ci
exprime un refus, il faut examiner très attentivement si ce refus correspond à sa libre volonté et donc s’il est
capable de discernement sur ce point, ou s’il n’a pas compris la signification du traitement. S’il est incapable de
discernement, il faut chercher à déterminer sa volonté présumée. Pour cela, on se basera sur les déclarations
des proches du patient.
L’entourage du patient est très important et cela à plusieurs titres, pour la planification et la réalisation des
traitements médicaux en fin de vie. D’une part, cet entourage représente, pour les patients dont le handicap
limite la communication, une aide et une source d’information déterminante pour l’évaluation de leur état et de
leur volonté présumée. D’autre part, la volonté exprimée ou présumée du patient n’est pas une donnée
préexistante, mais se forme au contraire dans le cadre du dialogue et de la coexistence avec d’autres
personnes. Le médecin doit par conséquent être conscient que les référents peuvent à la fois transmettre la
volonté du patient et l’influencer, qu’ils le veuillent ou non. Cela ne pose pas de problème aussi longtemps que
cette influence reste dans le cadre d’une assistance bien informée et avec le respect nécessaire. Les
problèmes apparaissent lorsque les référents poursuivent, consciemment ou inconsciemment, des intérêts
propres contraires aux intérêts du patient. Il peut alors arriver que l’on demande des traitements pénibles et non
pertinents du point de vue médical, ou que l’on souhaite une accélération du processus de décès. Ces deux
demandes sont contraires aux buts de la médecine et doivent être rejetées par le médecin.
Pour autant qu’elles disposent de la capacité de discernement nécessaire, les personnes avec handicap
peuvent, comme tout un chacun, rédiger des directives anticipées du patient. En revanche, les proches ne
peuvent pas rédiger de directives anticipées en leur nom. Les proches ayant droit de représentation doivent
toutefois être intégrés dans la planification des traitements des patients incapables de discernement et peuvent
refuser un traitement, pour autant que cela ne contredise pas la volonté présumée ni les intérêts du patient. Il
est particulièrement judicieux que le médecin traitant ou l’ensemble de l’équipe médicale mettent en place un
plan anticipé de traitement et d’assistance pour les futures situations d’urgence, en collaboration avec la
personne ayant droit de représentation et, si possible, le patient lui-même, en tenant compte également d’autres
personnes proches du patient.
1
/
1
100%