Endoprothèse pour anévrisme de l`aorte abdominale

Cachet du médecin
V1.2- 03/15
2, rue Villaret de Joyeuse 75017 Paris • T +33 (0)1 55 07 15 15 • contact@assproscientifique.fr • www.assproscientifique.fr
INFORMATION PRÉOPÉRATOIRE
ENDOPROTHESE POUR ANÉVRISME DE L’AORTE
ABDOMINALE
Ú PATIENT(E)
Nom
Prénom
Ú NATURE DE L’INTERVENTION
Les examens spécialisés proposés par votre médecin ont mis en évidence un «anévrisme de
l’aortique abdominale». C’est une dilatation, dans son trajet dans l’abdomen, de la grosse artère qui part de votre
cœur et qui distribue le sang oxygéné à tout le corps. Le risque évolutif principal de cet anévrisme est la rupture.
Celle-ci peut avoir des conséquences dramatiques en raison de l’importante hémorragie qui en résulte. On estime
que le pourcentage de décès au stade de rupture se situe entre 50 et 90 %.
D’autres complications moins fréquentes peuvent survenir comme des embolies dans les artères des membres (ou
dans les artères pelviennes), une compression des organes de voisinage (phlébite, occlusion, …), une thrombose,
une inflammation ou une infection.
À partir d’un diamètre de deux fois supérieur à celui de l’aorte sus-jacente, le risque de complication de l’anévrisme
devient considérable. Le but du traitement est donc d’éviter l’évolution de l’anévrisme aortique vers la survenue de
complications, et particulièrement la rupture.
Afin de prendre une décision en toute connaissance de cause, vous devez être informé du déroulement et des
suites normalement prévisibles de l’intervention, mais aussi des risques encourus et notamment des principales
complications comparativement à l’évolution spontanée de votre pathologie. Le chirurgien et le médecin
anesthésiste vous expliqueront lors de la consultation tous ces éléments. L’objectif de cette fiche est de vous
préparer à l’intervention et de vous aider à formuler à l’équipe soignante des précisions supplémentaires.
QUE DEVEZ-VOUS SAVOIR SUR CETTE MALADIE ?
L’anévrisme de l’aorte abdominale est une maladie de la paroi artérielle, responsable d’une augmentation
progressive du diamètre et d’une fragilité de la paroi, qui survient essentiellement à partir de la soixantaine. Jusqu’au
début des années 80, on considérait que ces anévrismes étaient essentiellement liés au développement de
l’athérosclérose et donc en rapport avec les facteurs de risque cardio-vasculaire (tabac, hypertension artérielle,
cholestérol, …). Des données récentes témoignent du rôle de facteurs génétiques qui précipiteraient l’évolution de
cette maladie. Malgré l’existence de formes familiales, le marqueur génétique n’a pas encore été isolé.
Les anévrismes de l’aorte évoluent à bas bruit, ils sont le plus souvent asymptomatiques. Le diagnostic peut donc
être évoqué dans plusieurs circonstances :
Ú Fortuitement, au cours d’un examen clinique (masse abdominale battante) ou radiologique (échographie,
scanner) réalisé pour une autre pathologie ;
Ú Au cours du bilan d’une artérite des membres inférieurs ou chez les sujets à haut risque ;
Ú A l’occasion d’une complication aiguë (embolie, rupture +++).

V1.2- 03/15
2, rue Villaret de Joyeuse 75017 Paris • T +33 (0)1 55 07 15 15 • contact@assproscientifique.fr • www.assproscientifique.fr
EXISTE-T-IL UNE ALTERNATIVE AU TRAITEMENT CHIRUGICAL?
La place du traitement médical est restreinte. La correction des facteurs de risque cardiovasculaire est nécessaire
(arrêt du tabac, respect des règles hygiéno-diététiques). Le taux moyen de croissance des anévrismes est estimé à
environ 10 % par an.
L’extrême gravité de la rupture justifie le traitement chirurgical des anévrismes dont le diamètre est supérieur à 5cm
ou lorsque la surveillance confirme une progression significative.
QUELLES SONT LES MODALITÉS DE L’INTERVENTION CHIRURGICALE ?
L’intervention est toujours précédée d’un bilan morphologique, pour préciser la situation et la taille de l’anévrisme.
C’est le rôle du scanner abdominal et de l’artériographie qui sont réalisés avant l’intervention. La consultation avec
l’anesthésiste permet également de déterminer d’éventuelles explorations cardiaques (échographie, scintigraphie,
coronarographie) ou respiratoires à réaliser avant l’intervention. Il faut savoir que l’intervention est pratiquée sous
anesthésie générale.
L’intervention est réalisée sous anesthésie générale au bloc opératoire et nécessite l’utilisation de produits de
contraste pour visualiser les artères et le matériel implanté sous radioscopie. Nos confrères anesthésistes vous
fourniront tous les renseignements utiles concernant les modalités pratiques de l’anesthésie lors de la consultation
préopératoire obligatoire.
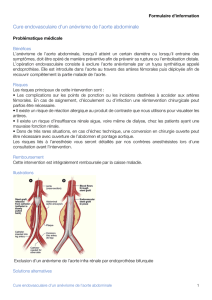
Cette endo-prothèse, constituée d’une cage métallique et d’un tissu synthétique (polyester, PTFE, polyuréthane, …),
est positionnée sous contrôle radiologique à l’aide d’un cathéter porteur introduit à partir des artères fémorales. Une
fois correctement positionnée au niveau de l’anévrisme, l’endo-prothèse (sorte de ressort habillé de tissu
synthétique) est « dégainée » de l’introducteur, ce qui lui permet de se déployer et de prendre sa forme définitive.
L’anévrisme est alors exclu de la circulation du fait de l’intimité du contact de la paroi externe de l’endo-prothèse
avec celle, interne, des collets de l’anévrisme (zones « saines » de l’aorte). Le sang s’écoule, en aval de l’anévrisme,
au travers de l’endo-prothèse.
RISQUES POTENTIELS
Lors de la procédure, une impossibilité technique ou une malposition de l’endo-prothèse peuvent rendre nécessaire
une intervention chirurgicale conventionnelle, avec ouverture abdominale et cure « classique » de l’anévrisme par
une prothèse tissulaire suturée à ses extrémités. L’administration de produit de contraste impose une surveillance
biologique rigoureuse de la fonction rénale.
Comme pour la chirurgie conventionnelle, l’utilisation d’un matériel synthétique (prothèse) peut entraîner de graves
conséquences en cas d’infection. Des risques potentiels et des complications peuvent survenir dont la liste n’est pas
exhaustive. Certaines complications peuvent nécessiter une nouvelle procédure endo-vasculaire ou une intervention
chirurgicale classique :
Ú Fuite de sang entre la paroi aortique et l’endo-prothèse (par une perte de l’intimité du contact) ou à partir d’une
branche collatérale de l’aorte avec perfusion persistante de l’anévrisme et donc, risque évolutif de dilatation
aortique ;
Ú Plicature, voire occlusion du corps ou d’une des branches de la prothèse avec risque ischémique au niveau des
artères des membres inférieurs ;
Ú Croissance persistante malgré l’absence de fuite ;
Ú Traumatisme des artères fémoro-iliaques ou de l’aorte en cours de procédure ;
Ú Complications de la voie d’abord au pli de l’aine (hématomes, ou hémorragies, écoulement lymphatique,
infection…) ; elle survient essentiellement dans les 48 premières heures et peut rendre indispensable une
transfusion et une ré-intervention chirurgicale rapide
Ú Occlusion des artères rénales et/ou artères du bassin (hypogastriques) avec leurs conséquences potentielles
(insuffisance rénale pouvant nécessiter une dialyse plus ou moins prolongée, nécrose digestive, ischémie fessière,
ischémie pelvienne…) ;

V1.2- 03/15
2, rue Villaret de Joyeuse 75017 Paris • T +33 (0)1 55 07 15 15 • contact@assproscientifique.fr • www.assproscientifique.fr
Ú Insuffisance rénale et éventuelle dialyse, même si les artères rénales ne sont pas occluses ; Il s’agit parfois de
l’aggravation d’une insuffisance rénale préexistante ;
Ú Accident vasculaire cérébral ;
Ú Ischémie médullaire ;
Ú Allergie aux produits de contraste et/ou aux composants de l’endo-prothèse et des matériaux utilisés pour la
mise en place.
Ú De plaies des vaisseaux de voisinage (veine cave inférieure, veines iliaques), responsables d’hémorragies
importantes. Elles peuvent nécessiter une transfusion de produits sanguins ;
Ú De plaies des organes de voisinage (uretère, anses intestinales…) relevant d’un traitement spécialisé ;
Ú Ischémie aiguë et embolies artérielles qui sont la conséquence de l’obstruction du pontage ou de la
mobilisation de caillots situés dans l’artère pathologique. Une ré-intervention peut alors être nécessaire. Dans les
cas extrêmes, cela peut aboutir à une amputation de tout ou partie des membres inférieurs ;
Ú Insuffisance respiratoire aiguë, en rapport avec la décompensation d’une atteinte pulmonaire déjà présente
(bronchite chronique) ou avec la survenue d’une complication infectieuse (pneumopathie, surinfection bronchique).
Elle peut prolonger la durée de la ventilation assistée et donc, le séjour en réanimation ;
Ú L’infarctus intestinal (absence d’oxygénation d’une partie des intestins qui peuvent se nécroser) est favorisé
par le contexte d’artério-sclérose. Il est le plus souvent localisé à la partie terminale du colon gauche qui est
vascularisée par l’artère mésentérique inférieure. Ce risque est minimisé par le respect d’une technique chirurgicale
rigoureuse ;
Ú Les complications cardiaques sont dominées par le risque d’infarctus du myocarde. Ces complications
justifient la réalisation d’un bilan préopératoire (échographie, scintigraphie, coronarographie) à la recherche d’une
atteinte coronarienne sévère, pouvant relever d’un traitement spécifique ;
Ú Phlébite et embolie pulmonaire : le risque est faible. Il est prévenu par la prescription d’un traitement
anticoagulant et/ou la mobilisation précoce ;
ÚParaparésie (diminution de la force musculaire) ou paraplégie (paralysie de la partie basse du corps). Leur
survenue est exceptionnelle et imprévisible, secondaire à une hypoperfusion le plus souvent favorisée par une
anomalie anatomique de la vascularisation de la moelle épinière ;
ÚL’infection est plus fréquente si le pontage est réalisé pour traiter une plaie cutané ou un début de gangrène. Elle
peut être superficielle ou profonde et avoir des conséquences redoutables pouvant conduire à une ré-intervention
avec ablation de la prothèse . Comme pour tout acte chirurgical comportant un abord cutané, une hygiène
rigoureuse de la peau et une préparation spécifique sont impératives, la majorité des infections post opératoires
étant due à des germes présents dans l’organisme (peau, sphère ORL, appareil digestif, appareil génito-urinaire,
etc..Toute infection bactérienne survenant en n’importe quel point de l’organisme même distant du geste chirurgical,
peut entraîner une greffe bactérienne sur la prothèse vasculaire, il sera important de traiter ces foyers infectieux
potentiels.
Ú Et plus rarement : allergie à l’héparine
Ú La mortalité au décours d’une chirurgie conventionnelle aorto-iliaque réglée (c’est à dire en l’absence de toute
complication) est comprise entre 3 et 7 % selon les publications internationales.
SURVEILLANCE
Le principe même de cette technique nécessite une surveillance postopératoire très régulière de manière à réduire
au minimum et à prévenir les risques de déplacement de la prothèse ou de fuite péri-prothétique.
Tout dysfonctionnement de l’endo-prothèse exposant au risque de rupture de l’anévrisme, qui reprend alors son
développement, pourra nécessiter un traitement complémentaire chirurgical ou endovasculaire.
La surveillance régulière comporte habituellement un bilan clinique et radiologique à 1, 6, 12, 18 et 24 mois, puis
tous les ans en l’absence de point d’appel clinique. Actuellement, le principal inconvénient de cette technique est
l’absence de certitude quant à sa pérennité à long terme.

V1.2- 03/15
2, rue Villaret de Joyeuse 75017 Paris • T +33 (0)1 55 07 15 15 • contact@assproscientifique.fr • www.assproscientifique.fr
EN RÉSUMÉ
Ces explications ne peuvent être exhaustives et votre médecin traitant a également été informé
des propositions thérapeutiques qui vous ont été faites. Le chirurgien et le médecin anesthésiste
restent à votre entière disposition pour vous fournir tout renseignement complémentaire sur tel
ou tel point particulier que vous auriez insuffisamment compris et que vous souhaiteriez faire
préciser.
NB : Pour TOUT ACTE CHIRURGICAL comportant un abord cutané, une hygiène rigoureuse de la
peau et une préparation spécifique sont impératives, la majorité des infections postopératoires
étant due à des germes présents dans l’organisme (peau, sphère ORL, appareil digestif, appareil
génito-urinaire, …). Toute infection bactérienne survenant en n’importe quel point de l’organisme
même distant du geste chirurgical aorto-iliaque, peut entraîner une infection bactérienne sur la
prothèse vasculaire.
QUELQUES QUESTIONS QUE VOUS DEVEZ VOUS POSER OU POSER À VOTRE
CHIRURGIEN AVANT DE VOUS DÉCIDER POUR VOTRE INTERVENTION :
Ú Pourquoi me recommandez-vous particulièrement cette chirurgie?
Ú Y a-t-il d’autres solutions chirurgicales pour mon cas et pourquoi ne me les recommandez-vous pas ?
Ú Si je ne me fais pas opérer, mon état va-t-il se dégrader ?
Ú Comment se passe l’acte chirurgical et en avez-vous l’expérience ? Quel est le temps opératoire ? Quelle est
la durée de l’hospitalisation ? Aurai-je beaucoup de douleurs et comment la traiter ?
Ú Quels sont les risques et/ou complications encourus pour cette chirurgie ?
Ú Quels sont les bénéfices pour moi à être opéré et quel résultat final puis-je espérer ?
Ú Au bout de combien de temps pourrai-je reprendre mon travail ou mes activités sportives et quelle sera la durée
totale de ma convalescence ?
Ú Me recommandez-vous un second avis ?
Si vous utilisez la version manuscrite :
Date de remise du document au patient (e) :
Date et
signature du patient (e) :
Pages précédentes à parapher
Si vous utilisez la version numérique :
Date de remise du document au patient (e) :
¨ Je certifie avoir lu et compris
toutes les pages de ce
document et je coche la case pour le signer
numériquement.
1
/
4
100%