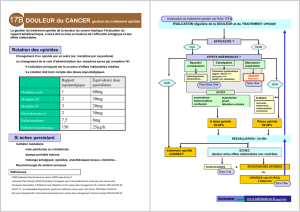
Prendre en charge le douleur

20/01/2016
1
Plaies, cicatrisation et douleur
Brigitte GEORGE
Unité de traitement de la douleur
Hôpital Saint-Louis
Janvier 2016
Diplôme universitaire plaies et cicatrisation
Prendre en charge le douleur:
La législation
•Code de déontologie des médecins
guérir parfois, soulager toujours
•Loi du 4 mars 2002:
Garantir le droit pour toute personne malade de recevoir des soins
visant à soulager sa douleur, laquelle doit être en toute circonstance
li i
p
révenue, éva
l
uée, pr
i
se en compte et tra
i
tée
•Plan de lutte contre la douleur 2002-2005 : trois priorités dont
Prévenir et traiter la douleur provoquée par les soins et renforcer le
rôle infirmier
•Code de santé publique infirmier
… Les soins infirmiers ont pour objet de participer à la prévention,
à l’évaluation et au soulagement de la douleur ….
Dans le cadre de son rôle prescrit, l’infirmier(e) est habilité(e) à
entreprendre et à adapter les traitements antalgiques dans le cadre
de protocoles préétablis, écrits et signés par un médecin
Ampleur du phénomène
•Enquête (2007) de prévalence et de pratiques de PEC des plaies
chroniques (population gériatrique)
Prévalence de 8.3%
Faible recours aux outils d’évaluation de la douleur
Déjà signalé par la SFFPC*
Faible recours à un anesthésiant de surface
Or la douleur, modérée à sévère, est présente dans 90% des cas de
plaies chroniques: phénomène fréquent
•*Société Française et Francophone des Plaies et Cicatrisation
Ampleur du problème
•Etude de Dallam 1995
portant sur 132 patients porteur d’escarres:
Douleur chez 59% des patients
2% avaient des antalgiques
•Autre étude de S. Meaune en 2009 à Charles Foix :
112 patients avec escarres
Prévalence des escarres : 11,5%
42 % de patients douloureux
Pendant le pansement t: 42%
Entre les pansements : 31 %
Tout le temps : 27%
Prescriptions antalgiques dans 45% des cas
Ampleur du problème
•Etude canadienne de 2013 :
Sur la douleur au changement du pansement en ville
424 patients porteurs d’ulcère de jambe
82% ont des douleurs au début de l’ulcère
32% à la fin de la cicatrisation
58% des patients ont des douleurs modérées à sévères sans
antalgiques
Vandenkerkhof, BMC Nursing, 2013
Enquête, S. Meaune, Soins, 2013
•Quelles préoccupations pour l’IDE à la réfection d’un pansement ?
Absence de douleur : 49%
Éviter l’infection : 33%
•A quel moment a-t-on le plus mal lors d’un pansement ?
Au moment du retrait du pansement en place : 32%
Lavage de la plaie : 63%
•Quelles plaies font le plus mal?
Ulcère de jambe (pathologie la plus fréquente en ville):47%
Brûlures superficielles: 38%
Escarres: 35%
Brûlure profonde : 33%

20/01/2016
2
Enquête S. Meaune, Soins, 2013
•Quelles stratégies est utilisée pour éviter la douleur lors du changement
du pansement ?
Antalgiques : 57%
Trempage et humidification : 48%
Non utilisation des produits adhésifs sur une peau fragile : 32%
Utilisation de pansement atraumatique : 28%
Utilisation de pansement indolore au retrait du : 24%
Utilisation de liquides tièdes, non toxiques d’irrigation de la plaie :
14%
Participation du patient : 11%
Protection des zones péri-lésionnelles : 11%
•Eviter le traumatisme de la plaie et de la peau péri-lésionnelle
PEC des plaies et de la douleur
Priorités des praticiens/soignants
Prévention des traumatismes lors des changements de pansements
Prévention de la douleur
Enquête internationale (11 pays)
Le type de pansement le moins douloureux
Doit pouvoir être retiré sans douleur
Non adhérence du pansement sur la plaie
Gaze le plus douloureux au changement
Puis les pansements en tricot de viscose, les films, les tulles
gras
Hydrogels, hydrofibres, alginates, les siliconés
CNRD, S. Meaune, 2015
•A quel moment, une plaie fait-elle mal ?
Au début
Escarre
–Quand on le masse au stade I
–Escarre de stade II avec désépidermisation
Ulcère de jambe
–Si hématome associé
–Si ulcère mixte: AOMI + compression
Au moment de la détersion :
Si infection
Si détersion mécanique
Quand on utilise des produits hyper-osmotiques ou enzymes
Quand on utilise des liquides sous pression
CNRD, S. Meaune, 2015
•A quel moment, une plaie fait-elle mal ?
Au moment du bourgeonnement
–Quand les pansements adhèrent à la plaie
»Tulles gras
»Pansement trop sec
»Intérêt des interfaces
Thérapie par pression négative
Au moment de l’épithélialisation
Quand les pansements adhèrent à l’épiderme néoformé
A tous les stades
Quand la peau périphérique est lésée
Evaluation de la douleur par les soignants
European Wound Management Association (EWMA)
Parler avec les patients pour 8 pays /11
Pour la France c’est l’expression faciale
Pour
la
France
c’est
l’expression
faciale
Peu d’évaluation avant et après le pansement
PEC des plaies et de la douleur :
Enjeu de santé publique
La douleur est la préoccupation majeure des patients porteurs de
plaies chroniques [Meaume, Senet, Lynch, Soins 2000, enquête de la SFFPC
auprès de 1500 IDE].
Ulcère de jambes chez les patients de + de 60 ans : 1-2% de la
population générale
Elle retentit sur la QDV :
Altère l’état de bien-être physique, psychique et social (OMS)
Incapacités fonctionnelles
Coût social +++
Morbidité
Nombre d’hospitalisations
Quantités d’examens
Absentéisme au travail

20/01/2016
3
Conséquences de la PEC insuffisante de la douleur
Conséquences de la pérennisation de la douleur
Pour le patient
–Retard de cicatrisation (libération de cytokines)
–Anxiété anticipatoire, majorant les phénomènes douloureux
–Retentissement anxio-dépressif
–Modification de l’image de soi
–Mémorisation de la douleur et sensibilisation du patient
–Développement de douleurs chroniques
Pour les soignants
–Soins difficiles à réaliser
–Perturbation de la communication soignant-soigné
–Ambivalence du soin qui, pour soulager, fait mal
Qu’a t-on déjà fait ?
Que peut-on faire?
Politique de santé s’est mise en place
Les différents plans douleur avec des priorités
La formation des professionnels de santé à la douleur
La prise en compte de la demande du patient
La prévention et le traitement de la douleur liée au soins
De nombreux progrès ont été fait sur la PEC de la douleur depuis
quelques années
Attitude des soignants vis-à-vis de la douleur
Possibilités thérapeutiques médicamenteuses
Techniques non médicamenteuses
Vaste champ d’infrastructures pour permettre le retour à domicile
Les HAD, les prestataires de service
Depuis quelques années nous sommes pris entre
deux impératifs
L’impératif du soulagement La réalité clinique
•La douleur chronique rebelle
•La douleur chronique est une
maladie à part entière
maladie
à
part
entière
•Du fait de sa persistance et de
sa résistance partielle au
traitement, elle met en péril les
capacités d’adaptation du
patient.
Plaie et cicatrisation
Une douleur qui n’est pas unique et uniforme
Douleurs
Induites par les pathologies
Induites par les soins qui peuvent être pluriquotidiens
Aspect temporel variable
Douleur aiguë
Douleur chronique
Une nature physiopathologique non unique
Douleurs par excès de nociception, inflammatoire
Douleurs neuropathiques
Douleurs Mixtes
Douleur psychogènes
Lieu de prise en charge
Service hospitaliers
À domicile
Plaie et cicatrisation
Positionnement clinique
Situation clinique très diverses qui vont
De la simple plaie à la plaie tumorale
De la plaie aiguë à la plaie chronique
Représentée par des pathologies différentes
Traumatiques, chirurgicales
Ulcères de jambes artériels, veineux ou mixtes
Angiodermites nécrosantes
Escarres
Pied diabétique
Brulures,
Nécroses cutanées
Plaies tumorales
…

20/01/2016
4
PEC la douleur
Ce n’est pas simplement
C’est un phénomène complexe
multidimensionnel
Sensation + émotion + cognition
Travail d’équilibriste
Modalités d’expression différente
Entendre la douleur et écouter le patient
•« La régulation de l’émotion est
essentielle aux praticiens exposés à la
souffrance d’autrui, car elle tempère
des sentiments contreproductifs
d’inquiétude ou de crainte, dégageant
ainsi une pleine capacité d’assistance
envers autrui. »
•« Les médecins ont ainsi comme défi
de trouver le « bon équilibre » dans
leurs réactions émotionnelles et
cognitives à l’égard de la douleur du
patient »
Decety J
Le syndrome du Dr House
(Justine Canonne, sciences humaines)
•« Les médecins doivent s’efforcer de comprendre le patient sans
devenir excessivement impliqués d’un point de vue émotionnel, d’une
manière qui puisse empêcher une « bonne gestion » du cas à traiter. »
D
J Y CY & Ch Y (2010) Ph i i d
lhii
D
ecet
y
J
,
Y
ang
CY
,
&
Ch
eng
Y
(2010)
Ph
ys
i
c
i
ans
d
ow
n
-
regu
l
ate t
h
e
i
r pa
i
n
empathy response : an event-related brain potential study, NeuroImage, 50 (4)
Repérer la douleur

20/01/2016
5
Repérer la douleur
La rechercher – l’évaluer – la tracer
Temporalité
Intensité
Se mettre en position de l’entendre dans toutes ses dimensions
Sensori-discriminative
Affectivo-émotionnelle
Nature physiopathologique
Temporalité
Aigue Chronique
»Douleur qui évolue depuis plus de 3 à 6 mois
»Et/ou est susceptible d’affecter de façon péjorative
le comportement ou le bien-être du patient
Utile et protectrice Finalité biologique Inutile et destructrice
Mé i
Uni-factoriel
Mé
can
i
smes
générateurs Plurifactoriel
Réactionnelles Réactions somato-
végétatives
Habituation
ou entretien
Anxiété Composante
affective Dépression
Réactionnel Comportement Renforcé
Médical classique Modèle Pluridimensionnel
somato-psycho-social
Curatif Objectifs Réadaptatif
Comment passe-t-on d’une douleur aigue
à une douleur chronique?
Répercussions familiales et socioprofessionnelles
Evaluer en terme d’intensité
L’EN (auto-évaluation)
Répéter les mesures
Traçabilité
Douleur u repos
Douleur à l’effort
Douleur nocturne
0
1
2
3
4
5
6
7
8
9
10
0481216182024
Heures
EVA
Douleur
nocturne
Attention : une douleur à 10 ne signifie pas toujours
prescription d’opioïdes forts
Heures
Evaluer en terme d’intensité
En douleur aigue
(hétéro-évaluation)
Score sur 5 points
Score d’intervention
thérapeutique: ≥ 2
Sensibilité de 87%
Spécificité de 80%
Evaluer en terme d’intensité
En douleur chronique
(hétéro-évaluation)
5 items somatiques
2 items psychomoteurs
3 items psycho-sociaux
Score global entre 0 et 30
Score d’intervention
thérapeutique: ≥ 5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
1
/
27
100%