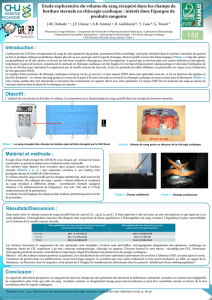
Médiastinites post

Médiastinites post-chirurgicales
Maxime NOEL Philippe RHODES
UE Dispositifs Médicaux - Mars 2015

Définition
Complication rare mais redoutable de la chirurgie
cardiaque par sternotomie médiane (ouverture
par incision médiane du sternum)
Atteinte infectieuse du médiastin = région
médiane du thorax située entre les deux sacs
pleuraux (plèvres) et arbitrairement divisée en
quatre parties (supérieure, postérieure,
antérieure et moyenne)
Infection du site opératoire (ISO)
Distinction entre :
ISO superficielles confinées à la peau et aux tissus sous-cutanés
avec des signes exclusivement locaux et une ostéosynthèse
sternale préservée.
ISO profondes qui associent aux lésions précédentes une
ostéomyélite sternale compliquée ou non à une désunion
sternale avec une infection concomitante de l’espace rétrosternal
qui constitue la médiastinite

Définition
« Toute infection de plaie médiastinale doit être considérée comme une
médiastinite jusqu’à preuve du contraire »
Centers for Disease Control (CDC)
Infection des tissus au-delà du plan sous-cutané avec au moins un des critères suivants :
une culture positive des prélèvements tissulaires ou liquidiens médiastinaux
un aspect évident de médiastinite lors de la reprise chirurgicale
une douleur thoracique, une instabilité sternale ou une fièvre > 38°C associée à une
extériorisation d’un liquide purulent du médiastin ou une hémoculture positive
Fréquence : 0.4 à 5% selon les études
Apparaît dans 96% des cas entre le 4ème jour et la 3ème semaine post-opératoire
Durée de séjour augmentée de 25 jours en moyenne
Coût représente jusqu'à 3 fois celui d'une procédure non compliquée

Physiopathologie
Contamination per ou post-opératoire
3 réservoirs de germes :
Flore endogène du patient +++ (relation forte entre portage nasal de Staphylococcus aureus et infection du site opératoire)
Flore des soignants
Environnement
Transmission au site opératoire par voie manuportée ou aéroportée
Autre voie possible : hématogène (bactériémie dont le point de départ peut être une pneumopathie ou une
infection sur cathéter)
Situations favorisantes :
Défaut de drainage médiastinal
Circulation extracorporelle
Théorie de la contamination par continuité (disjonction sternale)
Microbiologie

Facteurs de risque
Liés au patient :
Âge > 60 ans
Obésité et diabète
Tabagisme, BPCO
Trachéotomie, transplantation, corticoïdes, insuffisance rénale
Malnutrition
Colonisation nasale par S. aureus
Liés à l’intervention :
Contexte d’urgence
Durée de l’intervention > 5h
Reprise chirurgicale précoce (hémostase, réfection sternale), transfusions
Liés à l’environnement :
Fautes d’asepsie
Mauvaise antibioprophylaxie
Mauvaise préparation cutanée (rasage à proscrire)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%


![Un patient avec sternotomiex [Lecture seule]](http://s1.studylibfr.com/store/data/003084557_1-f3bde909013539bd5cbc612329747eb6-300x300.png)