Dépistage du risque de dénutrition

Etiquette du patient
Département médical de Loëx
DEPISTAGE DU RISQUE DE DENUTRITION
Malnutrition ou problème nutritionnel mentionné lors du transfert
Alimentation entérale ou parentérale
Pas de malnutrition mentionnée à l’entrée et alimentation per os et
Attitude nutritionnelle curative probable
Etape 1 Oui Non
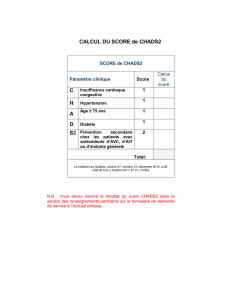
1. Index de Masse Corporelle (BMI) < 20.5 Taille: …….… Poids: ………. BMI: ………
2. Le patient a-t-il perdu du poids pendant les 3 derniers mois ?
3. Le patient a-t-il réduit ses apports alimentaires les 3 derniers mois ?
4. Le patient a-t-il une maladie induisant un stress métabolique ?
0
0
o
ou
ui
i
=
=>
>
B
Bi
il
la
an
n
a
al
li
im
me
en
nt
ta
ai
ir
re
e
(
(d
dé
ép
pi
is
st
ta
ag
ge
e)
)
s
su
ur
r
1
1
j
jo
ou
ur
r
-
-
M
Mi
in
ni
im
mu
um
m
1
1
o
ou
ui
i
=
=>
>
E
Et
ta
ap
pe
e
2
2,
,
c
ci
i-
-d
de
es
ss
so
ou
us
s
Etape 2 a: Atteinte de l’état nutritionnel
Etape 2 b: Effets de la maladie *
Etat nutritionnel normal
BMI > 20.5
∅ perte de poids
Mange > 3/4 des plateaux (et 3 repas/j)
Score 0
Besoins nutritionnels normaux
Pas d’infection, d'état fébrile, de trauma ou
d'intervention chirurgicale < 5 jours
¨ Absence de facteur de stress métabolique
Etat nutritionnel faiblement déplété
BMI entre 18,5 et 20.5 sans baisse de l’EG
Perte de poids > 5% dans les 3 mois
Mange 2/4-3/4 des plateaux (ou 2-3 repas/j)
Score 1
Augmentation faible des besoins
Maladie chronique avec complication
Patient faible mais non alité
¨ Stress métabolique léger (besoins protéiques
Ê, couverts par l’alimentation et SNO)
Etat nutritionnel modérément déplété
BMI 18,5-20,5 avec baisse de l’EG
Perte de poids > 5% dans les 2 derniers mois
Mange 1/4 à 2/4 des plateaux
Score 2
Augmentation modérée des besoins
Maladie active (infection grave etc…)
Patient alité
¨ Stress métabolique important (ÊÊ besoins
protéiques, souvent nutrition artificielle)
Etat nutritionnel sévèrement déplété
BMI < 18,5 avec baisse EG
Perte de poids > 5% dans le dernier mois ou
> 15% dans les 3 derniers mois
Mange moins de 1/4 des plateaux
Score 3
Augmentation importante des besoins
Patients de soins intensifs
Ventilation assistée
¨ Stress métabolique extrême
Score nutritionnel + Score «maladie» = + 1 si ≥ 70 ans = Score total ajusté à l’âge
S
Sc
co
or
re
e
≥
≥
3
3
:
:
D
De
em
ma
an
nd
de
e
d
de
e
c
co
on
ns
su
ul
lt
ta
at
ti
io
on
n
d
di
ié
ét
té
ét
ti
iq
qu
ue
e
S
Sc
co
or
re
e
<
<
3
3
:
:
D
Dé
ép
pi
is
st
ta
ag
ge
e
d
de
e
l
la
a
s
so
ou
us
s-
-a
al
li
im
me
en
nt
ta
at
ti
io
on
n
p
pa
ar
r
u
un
n
b
bi
il
la
an
n
a
al
li
im
me
en
nt
ta
ai
ir
re
e
s
su
ur
r
1
1
j
jo
ou
ur
r
(
(v
ve
er
rs
so
o)
)
Date: Temps utilisé: min. Médecin:
}
}
B
B
C
Co
on
ns
su
ul
lt
t.
.
d
di
ié
ét
té
ét
ti
iq
qu
ue
e
}
}
B
B
E
Et
ta
ap
pe
e
1
1,
,
c
ci
i-
-d
de
es
ss
so
ou
us
s

1/4 4/4
2/4 3/4
1/4 4/4
2/4 3/4
1/4 4/4
2/4 3/4
DEPISTAGE DE LA SOUS-ALIMENTATION
(Bilan des apports alimentaires sur 1 jour, à faire durant la 1ère semaine d’hospitalisation)
Hachurer la quantité consommée :
Petit-déjeuner Repas de midi Repas du soir
OBSERVATIONS
(compléments alimentaires, collations, apports extérieurs)
Date du bilan Aide-soignant(e) ou Infirmier(ère) Médecin
<
<
1
1/
/4
4
(
(s
sc
co
or
re
e
3
3)
)
D
De
em
ma
an
nd
de
e
d
de
e
c
co
on
ns
su
ul
lt
ta
at
ti
io
on
n
d
di
ié
ét
té
ét
ti
iq
qu
ue
e
v
vi
ia
a
O
OR
RM
ME
ED
D
1
1/
/4
4
-
-
2
2/
/4
4
(
(s
sc
co
or
re
e
2
2)
)
2
2/
/4
4
-
-
3
3/
/4
4
(
(s
sc
co
or
re
e
1
1)
)
R
Re
et
to
ou
ur
r
à
à
l
l'
'é
ét
ta
ap
pe
e
2
2a
a
p
po
ou
ur
r
r
ré
éé
év
va
al
lu
ua
at
ti
io
on
n
d
du
u
s
sc
co
or
re
e
n
nu
ut
tr
ri
it
ti
io
on
nn
ne
el
l
3
3/
/4
4
-
-
4
4/
/4
4
(
(s
sc
co
or
re
e
0
0)
)
Une fois complétée, envoyer cette feuille au secrétariat médical.
Dès restitution, la classer dans le dossier infirmier avec le dossier diététique.
1 Adapté du NRS 2002 (Nutritional Risk Screening), in ESPEN Guidelines for Nutrition Screening 2002 – Clinical Nutrition (2003) 22 (4) et du SGA
}
}
B
B
B
B
1
1
/
2
100%