Sém3 niveaux de négociation

L’APPROCHE NEGOCIEE
Modèle de relation
patient/médecin
par Gilles Girard et Paul Grand’Maison
M. Gilles Girard est psychologue clinicien à l'unité de médecine de famille du Centre hospitalier de l’Université de Sherbrooke,
responsable du service - de psychologie et chargé de cours a département de médecine de famille de l’université de Sherbrooke.
Le Docteur Paul Grand’Maison est médecin de famille, professeur titulaire et chef du même département
L'approche négociée patient/médecin est un processus relationnel souple caractérisé par une participation des deux
partenaires et visant l’atteinte de consensus ponctuels et renouvelés
« Mon médecin ne me comprend pas. » - « Ce patient ne sait pas ce qu'il veut. » - « Je ne vais pas gober toutes ces
pilules. » - « Mon patient refuse de prendre ses médicaments. » - « Je ne sais pas où j’en suis avec ma maladie et mes
traitements. »
Incompréhension ? Malentendus ? Traitement non suivi ? Manque d'informations ? Autant d'indices d'une relation
patient/Médecin insatisfaisante.
Dans le cadre de leur interaction, le patient et le médecin négocient constamment mis pas toujours de manière consciente
et appropriée, D'emblée leurs Perspectives sont fréquemment divergentes. Lorsque ces différences de perception ne sont
pas reconnues, les deux parties monologuent et n'arrivent pas à des ententes explicites. Alors, le patient se sent
incompris et considère moins sérieusement ce que lui propose le médecin (Lazare et al., 1979). Or, pour qu'un problème
clinique soit reconnu et bien pris en charge, il importe que le médecin et le patient le fassent par consensus (Quill, 1983).
L'approche négociée se vaut un outil simple et réaliste pour aider le médecin à relever ce défi.
Définition de l’approche négociée
L'approche négociée s'inspire de principes fondamentaux de la relation patient/médecin mis en évidence par divers
auteurs et résumés au tableau 1 (Lazare et al., 1979, Quill, 1983, 1989, Botelho, 1992).
Sur la base de ces principes, l'approche négociée peut être définie comme un processus relationnel souple caractérisé
par une participation optimale des deux partenaires et visant l’atteinte de consensus ponctuels et renouvelés. Ceux-ci
portent sur les divers objets de la démarche clinique et tiennent compte de la situation médicale, des besoins et des
ressources du patient et de celles du médecin.
La négociation est ici le processus centrai qui permet de réduire les différences de perception entre les personnes (Quill,
19M, 1989 Coulehan et Block, 1991). Lazare et al. (1979) précisent que cette négociation est gagnante uniquement
lorsque les deux partenaires arrivent à une entente satisfaisante. Les deux parties coopèrent à un but commun: résoudre
les problèmes du patient. Cette démarche conjointe augmente la qualité de la participation, le pouvoir et la satisfaction
des deux parties dans la transaction (Katon et Kleinman 1980, Brody et al., 1988).
Les partenaires en présence sont d'une part le patient avec son problème particulier, ses besoins et ses ressources et
d'autre part le médecin avec son expertise professionnelle, ses habiletés interpersonnelles et sa personnalité. Dans
certains contextes de pratique, les partenaires peuvent être multiples, par exemple la patient et sa famille d'un côté, et le
médecin ainsi que les autres membres de l'équipe traitante de l'autre. Chacun remplit un rôle et des tâches particulières
pour assurer le fonctionnement, optimal de la relation. Toutefois, c’est d'abord au médecin qu'incombe la tâche de gérer
le processus de la relation et de rendre ses règles explicites.
La plupart du temps, c'est le patient: qui prend l'initiative de la relation en décidant de consulter le médecin. Il tend à se
placer en position de dépendance et cède momentanément au médecin une partie de son pouvoir. En effet, en tant
qu'expert consulté le médecin se trouve dans une position de pouvoir relatif. Une fois le contact établi, il est souhaitable
que le patient récupère son pouvoir. Le médecin doit en être conscient et aider le patient à endosser la responsabilité la
plus complète possible de sa situation.
Le médecin, qui souscrit à l'approche négociée, est soucieux d'être à l'écoute, de répondre aux besoins réels du patient et
de suivre leur évolution dans le temps. La personnalité du médecin et sa formation influencent son approche de sorte
qu'un certain nombre de praticiens ne sont à l'aise dans leurs relations que lorsqu'ils restent en position d'expert et
contrôlent unilatéralement les patients. Le médecin peut développer sa capacité de modifier son niveau de contrôle et de
responsabilité en fonction de la situation du patient
Principes fondamentaux
• Se centrer sur les perceptions du patient et le prendre où il en est et non pas là où le médecin voudrait qu'il soit
• Aborder le patient sur un mode individualisé
• Favoriser une participation optimale et autonomie du patient à ses choix de santé
• Aider le patient à faire évoluer ses perceptions par un feedback approprié et l'encourager à répondre à son tour aux
propositions qui lui sont faites
• Identifier et résoudre les différences inévitables de perceptions du médecin et du patent présentes tout au long de la
démarche clinique
• Reconnaître que les niveaux de contrôle et de responsabilité du patient et du médecin sont complémentaires
• Adapter son niveau de contrôle et de responsabilité des soins de santé du patient en fonction de l'évolution des
besoins réels de ce dernier
• Parler de façon explicite avec le patient du partage du contrôle et de la responsabilité des soins
• Réévaluer et modifier les ententes ou contrats établis avec le patient au fur et à mesure que surviennent des
changements dans son état et dans la relation thérapeutique
• Réaliser que ces principes s'appliquent pour chaque objet de la démarche clinique, à savoir: la définition du problème,
le choix des objectifs, les décisions sur les méthodes et sur les conditions de traitement et la mise en application de
ces ententes

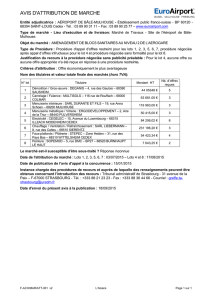
Niveaux de la négociation
Chez le patient, quatre niveaux de contrôle et de responsabilité peuvent être distingués: la passivité, la dépendance, la
coopération et l'autonomie. Chez le médecin, les quatre niveaux complémentaires sont le contrôle, l'expertise, le
partenariat et la facilitation de l'autonomie. En les mettant par paires, on obtient un continuum de quatre niveaux de
négociation allant d'un pôle centré sur le médecin à un autre centré sur le patient : passivité-contrôle, dépendance-
expertise, coopération- partenariat et autonomie-facilitation (figure 1).
Cette conception des niveaux de négociation s'inspire des travaux de Botelho (1992) qui en distingue quatre dans le cadre
de la relation patient/médecin : l'autocratie, le parentalisme, le partenariat égalitaire et l’autonomie, et de ceux de Szasz et
Hollender qui, en 1956, en ont identifié trois : activité-passivité, guide- coopération et participation mutuelle.
Chaque niveau de négociation est approprié à certaines situations cliniques. Plus le patient est confiné, pour quelque
raison que ce soit à un rôle passif, plus le médecin assume le contrôle dans la relation. Plus le patient est en mesure
d'endosser une part importante du contrôle et de la responsabilité, plus le médecin peut alors envisager un partenariat
égalitaire, ou même un rôle de consultant ou de facilitateur. La quatre niveaux de la négociation patient/médecin forment
un continuum allant d’un pôle centré sur le médecin à un autre centré sur le patient : passivité- contrôle, dépendance-
expertise, coopération- partenariat et autonomie- facilitation.
Le niveau passivité-contrôle est le premier niveau de la négociation. La relation est presque complètement centrée sur le
médecin. Le patient joue un rôle passif et laisse le contrôle au médecin qui assure unilatéralement les soins de santé du
patient. Ce modèle est principalement applicable dans les situations critiques d'urgence où la vie du patient est en danger
(p. ex. prise en charge d'un patient souffrant d'un oedème aigu du poumon).
Le niveau dépendance-expertise, correspond au mode de fonctionnement traditionnel de la relation patient/médecin
centrée sur la maladie. Le patient fournit l'information nécessaire au médecin et adopte une position de dépendance. Il
laisse une partie de son contrôle et de sa responsabilité au médecin qui, possédant l'expertise, domine la relation a la
manière d'un parent et prend les décisions auxquelles le patient se conforme, c'est le niveau de négociation le plus
fréquent dans la relation patient/médecin. Dans les contextes de soins aigus (p. ex. prescription d'antibiotiques pour une
pneumonie ou de benzodiazépines pour une anxiété), le caractère Ponctuel et spécifique de la demande pousse le
médecin à mettre l'accent sur l'investigation objective et à contrôler le traitement de la maladie. Plusieurs patients
Préfèrent ce niveau de relation affirmant qu'ils font confiance au médecin, et veulent qu'il agisse ainsi (Botelho, 1992).
Le niveau coopération-partenariat caractérisé par un plus grand partage du contrôle et de la responsabilité entre le patient
et le médecin et ce dans un contexte relationnel égalitaire Ce niveau nécessite chez le médecin une perspective globale
des soins de santé. Le patient et le médecin se considèrent comme des partenaires responsables qui communiquent sur
une base égalitaire lors des prises de décision (Quill, 1983). Ce niveau relationnel est privilégié dans les soins à long
terme où le médecin établit une relation thérapeutique significative favorisant chez le patient une plus grande prise en
charge. Ce niveau s'applique souvent aux services globaux et continus offerts en médecine de famille (p. ex. suivi d'un
diabétique qui s'autocontrôle).
Au niveau autonomie-facilitation la relation est essentiellement contrée sur le patient qui assume un rôle actif et dominant
alors que le médecin se limite à celui de facilitateur. Le patient est ici apte et intéressé à garder la plus grande part du
contrôle et de la responsabilité dans les décisions touchant ses soins de santé. Le médecin remplit alors un rôle plus
discret de consultant et d'informateur, prêt à répondre aux questions et aux inquiétudes du patient. Il soutient ce damier
dans ses démarches pour promouvoir sa santé globale. Ce niveau se retrouve principalement dans les suivis à moyen et
à long terme de patients capables de prendre en charge leur situation et au besoin, de demander de l'aide (p. ex.
discussion avec un hypertendu léger au sujet de son style de vie).
Dynamique des niveaux de contrôle
Quoique le niveau de contrôle et de responsabilité de chaque patient: soit fluctuant nous considérons que chacun
manifeste, selon son état habituel de santé et ses ressources, un niveau de contrôle typique qu'il aura tendance à
adopter dans la plupart des situations. Par exemple, Chantal, 35 ans, qui nie avoir un côlon irritable et qui consulte
régulièrement son médecin pour le renouvellement de son ordonnance de médicaments, affiche un niveau typique de
dépendance.
Le niveau de contrôle typique d'un individu peut être semblable (ou différent) à son niveau optimal qui correspond au
niveau le plus élevé qu'il peut atteindre dans les meilleures conditions. Par exemple, Chantal pourrait accéder au niveau
de coopération si, au lieu de se limiter à un traitement symptomatique, elle reconnaissait que sa relation avec son conjoint
est problématique et décidait d'y travailler. Par contre, dans certaines situations, le patient peut être dépassé par sa
maladie en raison de sa souffrance et afficher un niveau de contrôle différent de son niveau typique. Par exemple, Chantal
apprend que son conjoint la quitte et accuse une exacerbation de ses symptômes de côlon irritable. En pleurs dans le
cabinet du médecin, elle le supplie de l'aider (niveau de passivité). Son médecin pourrait la retirer de son travail et lui
ordonner un repos complet temporaire. La tâche du médecin est d'adopter dans un premier temps, un niveau de contrôle
complémentaire de celui du patient et de faire évoluer le niveau de négociation en fonction de la situation, tout en
favorisant un niveau optimal d'autonomie chez le patient.
Les niveaux de contrôle et de responsabilité du patient et du médecin doivent être complémentaires et appropriés à la
situation du patient pour que la relation soit non seulement fonctionnelle mais aussi qu'elle incite aux changements
thérapeutiques. Si le patient peut assumer une plus grande prise en charge que celle exigée par le médecin, la relation
pourra être fonctionnelle, mais elle n'encouragera pas le patient à évoluer.
Le patient et le médecin sont fréquemment en désaccord sur le niveau de négociation le plus approprié au moment
présent. Ainsi, pour diverses raisons, un patient peut vouloir être passif et donner le contrôle complet au médecin alors
que celui-ci estime devoir prendre un rôle de partenaire ou de facilitateur de l'autonomie. Le médecin pourra alors, grâce à
son habileté et au pouvoir que lui attribue le patient privilégier un niveau de contrôle et donc de négociation plus approprié
à la situation. Deux cas cliniques illustrent la résolution de ce type de dilemme en se référant à l'approche négociée (voir
plus foin).

Les objets de la négociation
Le niveau de la négociation entre le patient et le médecin peut aussi varier selon ce qui est discuté. Les principaux
objets de la négociation sont: la définition du problème, le choix des objectifs, les décisions sur les méthodes et
sur les conditions de traitement et le bilan de l'application des ententes. Cette séquence, quoique la plus habituelle,
comporte de fréquents recoupements.
La définition du problème comprend, d'une part l'évocation par le patient de us plaintes et symptômes et, d'autre part,
l'évaluation médicale proprement dite. Le médecin s'assure que le patient exprime de façon optimale son problème y
compris ses inquiétudes, sa raison actuelle de consultation, ses attentes et ses demandes spécifiques. Il lui fait part
ensuite de sa propre perception et de ses hypothèses. Cette étape est plus simple lorsque le problème du patient est aigu
et sa demande, circonscrite. À partir des points de similitude entre leurs perspectives et en discutant sur l'écart de leurs
perceptions, le patient et le médecin arrivent à une définition commune et partagée du problème, laquelle intègre à la fois
la maladie du patient et sa situation dans la vie. L'entente sur ce premier objet de négociation est cruciale car, si elle eu
escamotée, toutes les autres étapes du processus s'en ressentiront. Devant une impasse, il faut souvent clarifier à
nouveau cet objet de la négociation qui est la base de tout.
Le choix des objectifs ou des changements visés est un objet de la négociation que le médecin omet souvent de
clarifier. Souvent il prend faussement pour acquis que le patient a les mêmes objectifs que lui ou cherche uniquement à
être soulagé de ses symptômes. Rendre explicite la négociation des objectifs facilitera la prochaine étape. Cela permet
aussi au médecin de montrer au Patient son intérêt pour ses valeurs et ses préférences (p.ex. choix d'un traitement curatif
du palliatif). Pour obtenir des résultats favorables, le médecin aide le patient à concevoir avec lui des buts réalistes,
mesurables précis dans le temps, positifs et le plus possible, gratifiants.
Les décisions sur les méthodes et lu conditions de traitement constituent l’objet le plus important des négociations
après la définition Partagée du problème. Dans la plupart des cas, le médecin, en raison de se compétence, est le seul
habilité à choisir les méthodes appropriées de traitement Toutefois, celles-ci deviennent effectives uniquement lorsque le
patient les ratifie. Sauf dans les situations critiques d'urgence, prendre le temps d'offrir et d'expliquer au patient les
traitements possibles avec leurs conséquences et le laisser décider, plutôt que de simplement lui faire des prescriptions,
cela permet souvent d’augmenter sa fidélité au traitement. Le patient négocie la conduite proposée de façon plus ou
moins active et directe selon la perception qu’il a de son pouvoir de négociation dans la relation. Plus il peut le faire
ouvertement, plus lie médecin est en mesure de rectifier les erreurs de perception et de vaincre les réserves du patient
par rapport à une meilleure possibilité de traitement. C'est souvent au moment de la discussion des conditions de
traitement (coûts, horaires, etc.) que le patient a le plus de facilité à faire valoir son désir et à exprimer su réticences.
Le bilan de l'application des ententes thérapeutiques, des résultats obtenus et de l'atteinte des objectifs boucle le cycle
des négociations. Pour les problèmes chroniques et les suivis à long terme, le bilan permet une nouvelle définition du
problème et des besoins du patient et donc de nouvelles négociations.
Les deux cas cliniques suivants mettent en lumière l'interaction des niveaux de contrôle et de négociation entre le patient
et le médecin et en particulier, l'action déterminante de ce dernier sur l'évolution du niveau de responsabilité du patient.
Cas clinique n° 1
Marc, 33 ans, invoquant une urgence, se présente au cabinet de son médecin. Il souffre d'une céphalée intense.
Craignant une tumeur, il a apporté sa valise et veut être hospitalisé pour investigation et traitement. À l'anamnèse et à
l'examen, le médecin conclut à une céphalée par tension. Le patient s'incruste et insiste pour être hospitalisé. Il y a donc
un désaccord sur la définition et la gravité du problème.
Le médecin lui dit alors: « Marc, je comprends que tu as un mal de tête important et que c'est très pénible mais mon
évaluation me confirme que ce n'est pas dangereux et qu'il n'y a pas de tumeur. Ton mal de tète est dû à des contractions
musculaires qui peuvent provenir de la fatigue, de la tension ou du stress. À court terme, je te propose de prendre des
médicaments pour enrayer la douleur. Dans nos prochaines rencontres, je t'aiderai à en cerner la cause. Entre-temps,
commence à noter les éléments de tension et de stress dans ta vie ». Se sentant rassuré, Marc accepte de revoir son
médecin.
Au suivi, le patient est soulagé du fait que les maux de tête ont diminué avec la médication. D'emblée, il ne perçoit pas de
facteurs de stress mais, aidé par les questions ouvertes du médecin, il identifie des tensions à son travail. Marc enseigne
au secondaire et déplore que son nouveau directeur ne l'appuie pas dans ses décisions disciplinaires envers ses élèves.
Entre ses rencontres avec le médecin, il négocie et obtient d'être mieux soutenu par son directeur
Le niveau typique de responsabilité de ce patient est la coopération (niveau 3). Toutefois, confronté à un stress aigu, il
tend à utiliser la passivité face au médecin (niveau 1). À l'évaluation, ce dernier constate que ce niveau est inapproprié à la
situation de céphalée par tension. Il accueille Marc dans ce qu'il vit et, prenant successivement des positions de contrôle
(niveau 1), d’expert (niveau 2) et de partenaire (niveau 3), il fait évoluer le niveau de leur négociation et contribue à
ramener Marc à son niveau typique de responsabilité.
Cas clinique n° 2
Hélène, 42 ans, avocate, souffre depuis longtemps de migraines qu'elle maîtrise bien en prenant au besoin, des
comprimés de Fiorinal. Elle vient à son rendez-vous pour le renouvellement de son ordonnance. À l'anamnèse, le médecin
découvre non seulement que les migraines sont plus fréquentes et plus intenses mais aussi que le caractère de la douleur
a changé. Hélène prend plus de médicaments et a eu dernièrement des nausées le matin et des vomissements à deux
reprises.
Elle attribue tous ces symptômes au stress mais son médecin soupçonne un problème Plus grave. A l'examen clinique, il
observe une faiblesse de l'hémicorps gauche qu'il tient à investiguer davantage. Hélène répond qu'elle a beaucoup de
travail et qu'elle ne veut être évaluée que dans un mois. Il y a ici un désaccord sur la définition du problème et sur la
conduite à tenir pour l'investigation.

Le médecin insiste: « Hélène, les changements survenus dans tes céphalées m'inquiètent Je veux poursuivre les
examens dans les plus brefs délais. Tu passeras une tomographie axiale dans deux jours et je te reverrai le lendemain ».
Ayant reçu le rapport d’examen qui révèle une masse au lobe temporal droit, le médecin demande l'hospitalisation de la
patiente pour une intervention chirurgicale.
Six mois après l'ablation de sa tumeur, Hélène est en assez bonne forme et satisfaite de se sentir physiquement rétablie.
Néanmoins, elle a le sentiment d'avoir perdu une partie de sa vivacité d'esprit nécessaire à l'accomplissement de son
travail et ce, même si l'évaluation de son fonctionnement neurologique et intellectuel se révèle normale. Elle se sent donc
inapte à reprendre ses activités professionnelles. Son médecin accepte de prolonger de quelques mois le congé de
maladie, tout en lui demandant d’aller au travail quelques heures par semaine pour reprendre contact avec ses collègues
et se tenir au courant de l'évolution de ses dossiers. Après cinq ou six visites à son bureau, Hélène est prête à envisager
un retour progressif au travail.
Hélène est une patiente très autonome (niveau 4). En raison d'une urgence médicale, le médecin doit adopter une ferme
position de contrôle et amener Hélène à renoncer pendant un certain temps à son autonomie pour se résigner à un rôle
de passivité (niveau 1). Une fois guérie, elle a besoin de l'aide de son médecin pour quitter sa position de passivité et,
après une étape de dépendance temporaire (niveau 2), reprendre un niveau 3 ou 4 de responsabilité plus conforme à sa
réalité
Processus et stratégies de négociation
Le médecin peut recourir à diverses stratégies pour faciliter la négociation (Lazare et al., 1979, Quill, 1989). Ainsi, l'écoute
empathique et la légitimation (utilisation de son pouvoir pour valider une réaction appropriée à la situation) sont
essentielles pour le médecin dans le contexte d'une approche négociée (voir cas n° 1). Elles permettent au patient de
mieux accepter ce qu'il vit et de récupérer son pouvoir et son habileté à négocier.
Le médecin peut aussi identifier ouvertement avec le patient les points d'accords et de désaccords entre leurs
positions respectives (voir cas n° 1 et 2). Souvent le seul fait pour le patient de se sentir compris et, pour les deux parties,
de saisir les motifs de leur conflit, permet de renforcer l'alliance thérapeutique et de parvenir à une entente satisfaisante.
À maintes reprises, le médecin aura avantage à recadrer la négociation avec le patient sur leurs intérêts communs
plutôt que de débattre de leurs positions divergentes. Sur le plan de la communication, le médecin peut adopter une
position non experte je ne sais pas... »), pour inciter, au besoin, le patient à augmenter son niveau de responsabilité par
rapport à sa maladie. Il peut demander l’aide du patient: (« j'ai besoin que vous m'aidiez à.. »), pour explorer et résoudre
un malaise qui semble nuire à l'évolution favorable d'un traitement. Il peut aussi responsabiliser le patient en partageant
avec lui l'incertitude liée à telle situation ou à telle méthode de traitement. Ces formes de partage sont souvent efficaces
et ont l'avantage de faire évoluer la communication à un niveau plus égalitaire (niveau 3 de la négociation).
La tâche du médecin est d'adopter dans un premier temps un niveau de contrôle complémentaire de celui du
patient et de faire évoluer le niveau de négociation en fonction de la situation tout en favorisant un niveau
optimal d'autonomie chez le patient
En cas d'impasse, une clarification visant à dissocier les personnes du problème aide les deux protagonistes à réaliser
qu'ils sont peut-être frustrés par un problème qui se chronicise et non pas forcément l'un par rapport à l'autre.
Diminuer ses attentes et faire un pas en arrière permettent souvent de dénouer une impasse et de mieux progresser.
Lorsqu'un patient refuse une action thérapeutique essentielle et donc non négociable, le médecin peut chercher un
compromis en offrant une concession unilatérale sur une demande négociable du patient qui n'est ni dommageable ni
coûteuse (voir le suivi du cas n° 2). Dans ce cas, il doit obtenir que ce dernier change sa position. Par exemple, « si nous
procédons à la radiographie que vous demandez et si les résultats sont négatifs, vous accepterez d'envisager une aide
psychologique»
Le médecin peut aussi partager avec le patient une partie du contrôle en ce qui concerne les conditions d’investigation
ou de traitement. Il peut, par exemple, lui donner l'option de modifier la dose d'un médicament dans le cadre de certaines
limites ou de choisir la fréquence des visites de contrôle. Pour vaincre une position « antimédicament» il aura intérêt à
procéder par étapes et à proposer des ententes à court terme sur de petites doses de médicaments.
Le recours à un tiers soit un consultant, soit un membre de la famille ou de l'entourage, aide souvent à atténuer le
problème en le resituant dans un cadre plus large et procure au patient un soutien appréciable.
Parfois, le médecin doit reconnaître qu'avec tel patient un conflit particulier est pour le moment sans solution et qu'il
est préférable de travailler avec celui-ci sur d’autres problèmes où il est possible de négocier des ententes. Par contre, si
un conflit paralyse de façon critique le processus thérapeutique et s’il peut être modifié à court terme par des
changements d'attitudes, le médecin et le patient peuvent choisir la confrontation. Cela suppose que les deux parties
sont aptes à envisager la fin de leur relation si elles n'arrivent pas à régler le conflit. Enfin, il est parfois nécessaire de voir
avec le patient si la relation doit prendre fin.
Dans toute interaction patient/médecin, il y a un processus de négociation explicite ou implicite. Connaître ce qui
sous-tend ce processus le rendre explicite et utiliser des stratégies appropriées pour qu'il soit efficace et respectueux du
patient voilà ce que propose l'approche négociée. Ce modèle met l'accent sur un processus relationnel dynamique axé sur
les besoins du patient et suppose l'ouverture et la flexibilité du médecin. Concrètement, l'approche négociée se traduit
dans le quotidien par une suite d'ententes thérapeutiques ponctuelles, modifiables et renouvelables dans le temps selon la
situation.
date d'acceptation : 10 janvier 1993.
Mots clés : négociation, relation patient/ médecin, médecine de famille.

BIBLIO
1.Botelho RJ.A Negotiation Model for the Doctor-Patient relationship Fam Pract 1992; 9 (2): 210-8.
2. Brody DS Miller SM, Lerman CE Blum MS. Smith DG, Caputo GC. Patient Perception of Involvement in Medical Care . Relationship to Illness
Attitudes end Outcomes J Gen Intern Med 1988; 4: 506-11.
3. Coulehan JL Block MR. The Medical .Interview : A primer for Students of the Art Philadelphie : FA Davis Company, éd.2, 1991;.301-25
4. Katon W. Kleinman A. Doctor-patient negotiation and other social science strategies in patient care. In: Eisenberg L. Kleinman A (Ed.). The
Relevance of Social Science for Medicine. Dordrecht Hollande : D. Reidel Publishing Company, 1980; 253-79.
5. Lazare A. Elsenthal S, Frank A. Stoeckle JO. Studies on à roagoduied approach to pefienthood. In : Gallaghv E. éd. 7he DoctorPatient ReMdonship
in dm Changing Hosith Scorie. OMM Publication No (NIH) 78-143. Washington DC: United Suites Govemment Printing Ollice, 1978; ivrk-39.
& Lazare A. Eisenthai S. Frank A. A negotisied approach to the clinical encouriter. Il. conflict and negotiation. In: Lazare A éd. Outpationt Psychiatry:
Diagnosis and Treatment Saltimom: Williarrus and Wilkins,1979; 141-56.
7. Quill TE Partnerships in the Patient ùve: A Contractuel Approach. Ann Intern Mod 1983;98 :228-34.
IL Quill TE. Recognizing and Adjusfing to Barriers in Doctor-Patiella Communication. Ann Intem Med IM; 111 : 51-7.
9. Szasz TS, Hollender MH. The Basic Models of the Doctor-Pâtient Belationship. Arch Interri Med 1956; 97. 58&92.
(Figure 1)
 6
6
1
/
6
100%