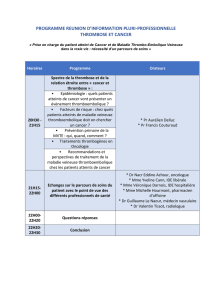
Insuffisance veineuse chronique - Une pathologie

S
ur les dix-huit millions de
personnes adultes porteuses
d’insuffisance veineuse chro-
nique, douze ont des varices. La
maladie est majoritairement fémi-
nine, puisqu’elle atteint 57 % des
femmes contre 28 % des hommes.
Comment peut-on souffrir
d’insuffisance veineuse ?
Le sang des jambes remonte vers le
cœur suivant les veines superficielles.
Celles-ci sont situées dans le derme
et assurent 10 % du retour. On
retrouve la veine saphène interne
située à la face interne de la cuisse,
qui se jette dans la veine fémorale, et
la saphène externe, qui rejoint au
creux poplité la veine poplitée. Les
veines profondes sont, elles, situées à
l’intérieur des membres, où elles lon-
gent les artères. Pour assurer la
connexion entre les deux réseaux, les
veines perforantes drainent le sang
de la superficie vers la profondeur.
Contrairement au système artériel à
haute pression, le réseau veineux est
à basse pression : les veines ne pos-
sèdent pas, en effet, de paroi contrac-
tile pouvant assurer le maintien d’une
pression. À basse pression, le retour
du sang ne peut s’effectuer que grâce
à un système d’aspiration.
Tout d’abord, la pompe diaphragma-
tique qui, par des contractions du dia-
phragme, permet une aspiration du
sang vers les veines de la cuisse. La
deuxième pompe est la plante des
pieds. À la marche, l’écrasement de la
voûte plantaire chasse le sang vers le
haut de la jambe. Enfin, le dernier
système est la contraction musculaire
qui propulse le sang vers le haut du
corps. Un système de clapets anti
retour, répartis tout au long des
veines, régule le passage dans un
seul sens, à la seule condition que
ces clapets soient fonctionnels.
Parallèlement, le système lympha-
tique est une voie de recours.
Lorsque les veines sont trop sollici-
tées et que leur fonction est insuffi-
sante, c’est lui qui prend en charge le
sang. Il est cependant vite saturé et
l’eau s’accumule alors rapidement
dans les tissus, réalisant un œdème
appelé veinolymphatique.
Facteurs de risque
Selon une étude de 1998 (Allaert
et al.), les professions les plus à risque
de souffrir d’insuffisance veineuse
chronique sont celles qui travaillent
debout, dans une atmosphère sur-
chauffée et/ou sédentaires. Au pre-
mier plan, les coiffeuses, les person-
nels navigants et… les infirmières.
Des sources de risques autres que pro-
fessionnelles existent, comme un excès
de poids, une consommation d’épices,
d’alcool, de café en trop grande quan-
tité. Il en est de même pour l’abus de
soins chauds sur les jambes – dans un
sauna, un hammam, ou lors d’épila-
tions à la cire chaude. Autres dangers :
le port de vêtements trop serrés à la
taille, au mollet, le port de talons ou
très hauts ou trop plats, les vols aériens
réguliers et durant plus de qua-
tre heures, la position prolongée assise
jambes croisées…
L’hérédité conditionne également l’état
du capital veineux. L’emploi d’estro-
gènes à faibles doses stimule la paroi
veineuse ; à fortes doses, il la dilate.
Lorsque l’on se trouve dans un de
ces cas, il convient de repérer vite les
signes d’insuffisance veineuse pour
parer les complications, sinon au
moins ennuyeuses et graves parfois.
Diagnostic
Les troubles se manifestent vers l’âge
de 30 à 40 ans, selon des symp-
tômes polymorphes. Des signes telle-
ment variés que les patients ont des
difficultés à les décrire. Ils peuvent se
répartir en signes fonctionnels :
aucun n’est spécifique mais c’est leur
association qui est significative. Il
s’agit de lourdeurs des jambes ou
des mollets plus importantes en fin
de journée. Ces signes augmentent
en cas de position debout prolongée,
de grossesse, d’insuffisance veineuse
importante. S’y associent fréquem-
ment des douleurs le long des trajets
veineux, ou phlébalgies, mais aussi
des crampes à prédominance noc-
turne, des impatiences, survenant
lorsque le patient est immobile, l’obli-
geant à bouger.
À côté de ces signes fonctionnels, des
signes physiques existent et l’œdème
est le symptôme le plus fréquem-
ment retrouvé. Ce dernier apparaît
en fin de journée pour disparaître en
position allongée nocturne. Corres-
pondant à des dilatations perma-
nentes des petits vaisseaux, les télan-
giectasies se présentent sous la
forme de petites lignes rouges ou vio-
lettes visibles sous la peau. Super-
Professions Santé Infirmier Infirmière N° 53 • mars 2004
Actualité Santé 9
Infos ...
Les différents
stades de la
maladie veineuse
Les symptômes sont
anodins mais les
complications sont
potentiellement
graves.
Les varices sont la
dilatation
permanente d’une
veine. Les capillaires
sont de très fins
vaisseaux dépourvus
de fibres musculaires
assurant un réseau
de transition entre les
circulations artérielles
et veineuses. La
dermite est une
inflammation de la
peau. L’hypodermite
est une inflammation
sous-cutanée du tissu
cellulaire. L’atrophie
blanche se présente
sous forme de
plaques cutanées de
couleur claire.
L’ulcère variqueux est
une perte de
substance du
revêtement cutané
ou muqueux.
Comme l’insuffisance cardiaque et l’insuffisance respira-
toire, l’insuffisance veineuse dénote un dysfonctionne-
ment : le système veineux n’arrive plus à assurer un retour
normal du sang vers le cœur. En France, 3 personnes sur
10 sont concernées, soit plus de 18 millions d’adultes.
Insuffisance veineuse chronique
Une pathologie mécanique
Pourquoi l’insuffisance vei-
neuse fait-elle souffrir ? La dis-
tension veineuse par le sang
qui s’accumule provoque une
hypoxie au niveau des cellules
endothéliales. Celles-ci libè-
rent alors des médiateurs chi-
miques. Ceux-ci vont stimuler
les centres nocicepteurs dou-
loureux. C’est en fait un méca-
nisme tout à fait physiolo-
gique, servant à prévenir le
corps par le moyen du sys-
tème nerveux, que l’hypoxie
veineuse est importante et doit
être corrigée. La douleur a
cependant une fâcheuse ten-
dance à disparaître alors que
les troubles persistent.

ficielles et facilement repérables ou
profondes, les varices sont des dilata-
tions veineuses. Trois types de varices
existent : les varices essentielles, de
grossesse et celles
post-phlogis
tiques
.
L’examen
Le patient est d’abord examiné
debout avant de le faire allonger. Sont
recherchés tous les signes énoncés,
et une classification établie (voir
encadré), permet de déterminer la
sévérité de l’affection. Les doppler et
écho-doppler permettent de localiser
l’insuffisance veineuse. Ils visualisent
et détectent des reflux, apprécient la
taille des veines, retrouvent les
varices. Une thrombose superficielle
ou profonde peut aussi être détectée
grâce à cet examen. Le bilan fait,
comment éviter aux lésions de se
compliquer ?
Complications
Parmi les complications de l’insuffi-
sance veineuse chronique : les
troubles trophiques.
On peut distinguer la dermite ocre,
due à l’inflammation des capillaires,
qui réalisent au niveau de la peau
cette coloration ocre. La localisation
préférentielle est la cheville, au niveau
de la région maléollaire. Lorsque exis-
tent des varices chroniques, un
eczéma peut se produire, avec l’ap-
parition de zones érythémateuses
sous forme de taches rouges, voire
de vésicules sur le trajet de la varice.
Toujours sur le trajet d’une varice se
produit l’ulcère variqueux, dont la ci-
catrisation est longue et délicate.
Complication plus graves, la rupture
variqueuse fait suite à un coup ou à
un traumatisme. Si un caillot se forme
dans la veine, c’est une thrombose
(phlébite), avec alors le risque vital
d’embolie pulmonaire. Toutes ces
complications doivent être détectées
suffisamment tôt ou, mieux, préve-
nues par un traitement bien conduit
de l’insuffisance veineuse chronique.
Traitement
En premier lieu, il s’agit d’éviter au
maximum les facteurs de risque d’ap-
parition ou d’aggravation de la mala-
die cités plus haut. En revanche, il
faut pratiquer régulièrement un sport,
dormir les jambes surélevées, boire
régulièrement et absorber des ali-
ments riches en vitamines, notam-
ment C, E et P.
En respectant ces mesures hygiéno-
diététiques, le premier volet du traite-
ment est respecté. On peut lui
adjoindre la prise régulière de médi-
caments veinotoniques, qui visent à
corriger la distension veineuse, à nor-
maliser la microcirculation et à agir
sur la perméabilité capillaire. Ils soula-
gent les symptômes mais ne guéris-
sent pas la maladie.
À côté des médicaments, la conten-
tion élastique est utile à tous les
stades de la maladie. Elle sera d’au-
Professions Santé Infirmier Infirmière N° 53 • mars 2004
tant plus forte que l’insuffisance vei-
neuse est marquée.
Les autres traitements comprennent
les cures chirurgicales. En premier, la
sclérothérapie, qui injecte un produit
sclérosant dans la veine variqueuse.
En cas de varicosité, on peut prati-
quer une microsclérose. Le stripping
supprime la veine saphène, la phlé-
bectomie élimine chirurgicalement
les varices visibles. Enfin, la Chiva liga-
ture les veines après micro-incisions,
sans les enlever.
Jacques Bidart
Infos ...
La thrombose
La thrombose
veineuse est plus
connue sous
le terme de phlébite.
Elle est due à
un caillot appelé
thrombus qui peut
coaguler et obstruer
la veine,
une conséquence
du ralentissement
du flux veineux.
Quand la thrombose
touche les veines
profondes, c’est
la thrombose
veineuse profonde
(TVP), qui peut
entraîner une
embolie pulmonaire
et le décès par
obstruction d’une
artère pulmonaire,
par migration
du thrombus.
Actualité Santé
10
Classification
Grade
0
1
2
3
4
Clinique
Asymptomatique
Sensation de jambes lourdes
Œdème objectif ou pigmentation ou parakératose
Hypodermite scléreuse ou atrophie blanche
ou cicatrice d’ulcère
Ulcère ouvert
Le déremboursement
des veinotoniques
Pour faire des économies, il est
question de dérembourser les vei-
notoniques. En Italie, où ce
déremboursement a eu lieu en
1994, on a rapidement noté non
pas une économie, mais un sur-
coût dû à la multiplication des
actes chirurgicaux thérapeutiques
(conférence de presse de l’Union
Internationale de phlébologie,
septembre 2003).
La compression : le consensus
L’ANAES a confirmé la place fondamentale de la compression veineuse, quel
que soit le stade d’évolution de la maladie veineuse.
La compression se fait à l’aide d’un tricot élastique qui compose des bandes,
des chaussettes, des bas ou des collants. La notion d’élasticité est importante,
car la “compression”, qui comprime et relève d’un dispositif élastique, est à ne
pas confondre avec la “contention”, qui contient et relève d’un dispositif peu ou
pas élastique.
La compression permet de réduire le calibre des veines et de suppléer éven-
tuellement au fonctionnement des valvules. C’est un traitement mécanique. Elle
s’exerce toujours de manière dégressive : pour les jambes, la pression la plus
forte part de la cheville pour s’atténuer ensuite. Elle est modulable selon le
stade de la pathologie veino-lymphatique, se décline en quatre classes et se
mesure en hectopascals (hPa). Respectivement de plus en plus forte : 13 à
20 hPa ; 20 à 27 hPa ; 27 à 48 hPa ; plus de 48 hPa, ainsi qu’en classes allant
de 1 à 4 (la classe 4 est prescrite en cas d’insuffisance veineuse chronique très
sévère).
Les tissus de compression sont des dispositifs médicaux qui répondent à un
cahier des charges très précis. Ils peuvent être prescrits par un médecin mais
aussi par des sages-femmes. Les fabricants ont fait d’énormes progrès quant
aux textures, plus confortables, et aux produits, plus adaptés à la morpho-
logie des patients et plus esthétiques.
1
/
2
100%