APPAREIL LOCOMOTEUR – Tendons et muscles 05/11

APPAREIL LOCOMOTEUR – Tendons et muscles
05/11/2015
BUJON Solène D1
Appareil locomoteur
Pr Guis
16 pages
Tendons et muscles
1/16
Plan
A. Le muscle
I. Structure du muscle
II. Exploration du muscle
III. La physiologie du muscle
IV.Energétique musculaire
B. Pathologies musculaires
I. Généralités
II. Patgologie inflammatoire
a. Généralité
b. Comparaison Dermomyosite et polyomyosite
c. Les myosites de chevauchement
d. Exploration des myosites
e. Traitement
f. Les myosites à inclusion
III. Autres pathologies musculaires
C. Le Tendon
I. Conformation
II. La morphologie
III. Physiologie du tendon
IV.Pathologies du tendon
V. Les enthèses inflammatoires

APPAREIL LOCOMOTEUR – Tendons et muscles
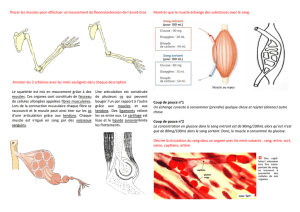
A. Le muscle
I. Structure du muscle
Le muscle se divise en fibres musculaires où l'on trouve le réticulum sarcoplasmique où se font
tous les échanges classiques desquels découle la contraction musculaire.
Le muscle sert à se tenir droit et se contracter quand on a besoin de force essentiellement.
Au sein de cette fibre musculaire on a des myofibilles et des myofilaments avec l'appareil
contractile constitué de deux types de stucture : le myosine et l'actine.
II. Exploration du muscle
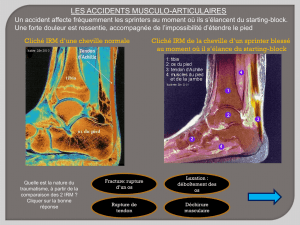
Les muscles s'explorent par différentes méthodes, on peut avoir besoin d'une exploration
physiologique anatomique à la suite d'un traumatisme ou autre pour visualiser le muscle. A ce jour,
le meilleur moyen pour cela peut être l'echographie, mais pour une image anatomique descriptive
on utilise l'IRM.
Les diférentes techniques d'exploration :
–Échographie
–L'IRM. Il y a plusieurs séquences IRM :
–la séquence T1 : c'est la séquence anatomique (graisse blanche et le reste en ton de gris
donc le muscle est gris).Au niveau de la cuisse on reconnaît de façon très spécifique tous
les muscles . Dans une pathologie musculaire on ditingue très bien les lésions inhérentes
à chaque muscle.
2/16

APPAREIL LOCOMOTEUR – Tendons et muscles
–Séquence STIR : cette séquence permet de voir un certain type de lésion notamment
celle qui déclenche un œdème ou une inflammation. Ces deux pathologies sont
marquées par un plus fort contenu en eau. Si on supprime la graisse sur les images
(même contraste que l’œdème à l'IRM) on va relever l'image des œdèmes, on voit de
façon plus précise les lésions créant un oedème. Donc quand on recherche un œdème on
effectue une séquence STIR qui supprime la graisse si on a un signal blanc c'est un
œdème (afflux d'eau dans tissus lésé) il faudra rechercher la causes.
–Immunohystochimie : selon que ce soit une pathologie inflammatoire, une pathologie
génétique (myopathie) ou une pathologie tumorale (mais pas pour les pathologies
traumatiques). On peut faire des biopsies au tru-cut (petit bout de muscle que l'on analyse).
Ensuite on utilise dans un premier temps la microscopie optique (paquets vaculaires,
nerveux..) et éléctronique.
–La génétique : Au niveau du réticulum de la myofibrille se trouvent les échanges de
calcium. Quand on est atteint de myopathie (limite des mouvement) on a une diminution de
la contractibilité musculaire ce qui entraîne une anomalie au niveau du flux calcique. Le
calcium n’entraîne plus la contraction musculaire. Toutes les protéines en membrane ou
sur le réticulum peuvent être mutées. Une mutation peut entraîner une pathologie mais la
relation de causalité n'est pas systématique et obligatoire.
Maintenant la plus part du temps pour faire des analyses génétiques on a plus besoin de faire
de la biopsie musculaire, on fait des tests génétiques sur simple prise de sang.
3 analyses : anatomie (lésion visible, sur examen spécifique), hystoimmunochimie, génétique
3/16

APPAREIL LOCOMOTEUR – Tendons et muscles
III. La physiologie du muscle
L'action du calcium est importante. Il est relargué par RS (réticulum sarcoplasmique) et se lie sur
les myofilaments, l'actine et la myosine se mettent alors en action pour produire la contraction du
myofilamant. Le relargage du calcium permet la détente du muscle.
–Anomalie des récepteurs de sortie du Ca du RS : pas de contraction du muscle
–Anomalie des récepteurs de relargage du Ca dans le SR : contraction permanente, pas de
relaxation = contracture pathologique
Certains récépteurs sont connus plus que d'autres dans leurs implications dans la pathologie.
→ Recepteur rianodine : Son déficit est responsable de l'hyperthermie maligne (maladie
poygénique) survenant lors d'une anesthésie par halothane et caractérisée par un choc du fait d'une
contracture généralisée, le patient ne se réveille pas.
–Anomalie de sortie autres types d'ions
4/16

APPAREIL LOCOMOTEUR – Tendons et muscles
IV.Energétique musculaire
Au seins de la fibre musculaire, on trouve toutes les cascades énergétiques. L'énergétique permet
la contraction essentielle à la vie de tous les jours (notamment contraction du cœur, du
diaphragme..) Il existe 3 voies essentielles :
–voie créatine kinase : ATP, ADP, c'est la plus rapide
–voie glycolyse : dégradation glycogène ou du glucose qui permet de créer de l'energie, cette
energie est utilisée ensuite pour la contraction musculaire : quand elle ne marche pas on a
des problèmes pour le sprint (effort rapide) mais on peut faire du marathon.
–voie mithocondriale (cycle de crebs) : voie de l'effort musculaire au long court (on fait le
sprint mais pas le marahon)
Evaluation de l'energétique musculaire :
–Spectroscopie de résonance magnétique 31p (phosphore 31) :
Principe : Cet examen permet d'analyser le contenue ATP, ADP et pH : les ion phosphores
sont importants dans le cycle de Krebs. L'ion phosphore est partie prenante dans toutes les
molécules enrgétiques (ATP → ADP + P). On fait une quantification des ions P qui permet
de quantifier les molécules phosphorylées (elles correspondent aux molécules
énergétiques) : c'est la capacité energétique du muscle.
Réalisation :Le patient met la main dans l'IRM et on lui demande de faire un effort.
Quelque soit le muscle exploré on considère pour l'energtique musculaire qu'il est
représentatif de tous les autres muscles de l'organisme. On sort un spectre qui donne la
quantité de phosphate largué par le muscle, le taux de phospho-créatine relarguée et le
niveau d'ATP.
Interprétation : Chez un patient qui a une myopathie, l'ATP est altérée de façon secondaire
et donc le taux d'ATP est diminué, il existe des abac de sujet sain, de sujets présentant un
certain type de myopathie et on peut arriver à faire des corrélations.
5/16
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%