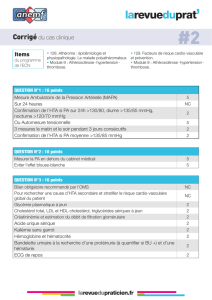
Atelier UC Urgences hypertensives

URGENCE
HYPERTENSIVE
Pr Horma ZEIN
5ème Congrès National de la SMAC
Nouakchott le 31 octobre et 1er novembre 2015

CLASSIFICATION OF HYPERTENSION
ACCORDING TO JNC GUIDELINES 1 TO 7

HTA
DÉFINITION ET CLASSIFICATION ESC 2007
Recommandations HTA ESC 2013 www.escardio.org/guidelines

TERMINOLOGIE
Problème de terminologie
2 situations
Urgence vraie = « hypertensive emergencies »
Urgence relative = « hypertensive urgencies »
Urgence hypertensive
Poussée hypertensive
Poussée tensionnelle aiguë
Crise aiguë hypertensive
Élévation tensionnelle aiguë
Accès hypertensif
Diagnostics par excès
Thérapeutiques agressives
non dépourvues de
risques

DÉFINITION
URGENCE HYPERTENSIVE
AFSSAPS 2002
Elévation tensionnelle avec souffrance viscérale
immédiate mettant en jeu le pronostic vital
JNC7 2003
Elévation sévère de la PA (>180/120 mmHg) avec
dysfonction viscérale, qui requiert une réduction
immédiate de PA, pas nécessairement à la normale
ESC 2007
Hypertension sévère avec atteinte aigüe des
organes cibles
Une élévation aiguë de la PA sans souffrance viscérale n’est pas une
urgence hypertensive
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%