Docteur CHARRAS – Otorhinolaryngologiste – DIU du sommeil

Le point de vue de l’ORL
B CHARRAS
ORL
MONTBRISON 17 mars 2016

DEFINITION
Anomalie de la respiration pendant le sommeil
caractérisée par une obstruction intermittente
partielle ou complète des VAS qui interrompt la
ventilation au cours du sommeil et le déroulement
normal du sommeil

Balance forces ouverture/fermeture du pharynx
=> ronflement, SAHOS, SHRVAS, hypoventilation obstructive

DEFINITION PSG
AASM 2014:
-variation de signal non plus de 50% mais 30%
-hypoventilation: plus de 25% de la durée totale de sommeil sont passés avec un
niveau de PCO2>50 mm Hg

DEFINITION PSG sévérité
Index d’apnées>1/h
Index d’apnées-hypopnées>5/h
Léger entre 1 et 5/h
Modéré entre 5 et 10/h
Sévère>10/h
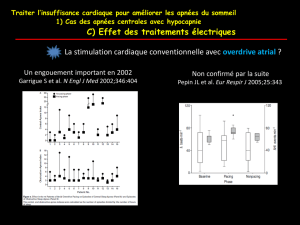
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
1
/
30
100%