Personne de confiance

Loi relative aux droits des
malades et à la fin de vie
du 22 avril 2005
Dite loi « Léonetti »

La loi du 22 avril 2005 relative aux
droits des malades et à la fin de vie
Peut-on décider des conditions de sa fin de vie ?
Le contexte de
•Des conditions du décès de Vincent Humbert le 29 septembre 2003.
• Création le 15 octobre 2003 d’une commission parlementaire.
•Rapport parlementaire le 30 juin 2004.
• Loi votée par l’assemblée nationale à l’unanimité le 22 avril 2005.
1. Renforcement des droits du
malade.
2. Rassurer le médecin
3. Reconnaissance des droits
spécifiques des patients en fin
de vie.
1. Législatif : modification du
code de la santé publique.
2. Réglementaire : modification
du code de déontologie
médical.
Un triple objectif Un double cadre

Le refus de l’obstination déraisonnable
Le refus de l’acharnement thérapeutique
Article 3
« Ces actes ne doivent pas être poursuivis par une obstination déraisonnable
lorsqu’ils apparaissent :
•Inutiles
•Disproportionnés
•N’ayant d’autre effet que le seul
maintien artificiel de la vie
Ils peuvent être suspendus ou ne pas être entrepris »
Le refus de l’obstination déraisonnable et la possibilité d’arrêter ou de ne
pas entreprendre des investigations, des soins inutiles,
tout en assurant la qualité de vie du patient.
« Le médecin doit respecter la volonté de la personne après
l’avoir informée des conséquences de son choix »
Article 1er

Une clarification du principe du
« double effet » article 2
«Si le médecin constate qu’il ne peut soulager la souffrance d’une personne, en phase
avancée ou terminale d’une affection grave et incurable, quelle qu’en soit la cause,
qu’en lui appliquant un traitement qui peut avoir pour effet secondaire d’abréger sa
vie, il doit en informer le malade…. »
Exemple de la
morphine chez un
patient douloureux
Respecter l’heure de la mort : ni la devancer, ni la retarder
risque
•Calmer la douleur
•Apaiser le patient
objectif
•Précipiter légèrement
le décès
Pourquoi est-ce
acceptable ?
Le risque est très faible si les produits sont bien utilisés
Rapport risques/bénéfices
L’obtention du soulagement ne passe pas par la mort
L’intention est clairement de soulager

situation 1
pour tous les patients
Article 4 Article 5
Patient en capacité
de s’exprimer
•Le médecin doit respecter la volonté de la
personne malade.
•Il peut faire appel à un autre membre du corps
médical.
•Le malade doit réitérer sa décision après un
délai raisonnable.
•Respect d’une procédure collégiale.
Modification code de déontologie
•Consultation Personne de confiance,à défaut famille
Proches le cas échéant
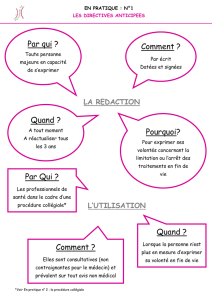
Les directives anticipées
La décision motivée de limitation ou d’arrêt de traitement
est inscrite dans le dossier médical.
Patient NON en capacité
de s’exprimer
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%