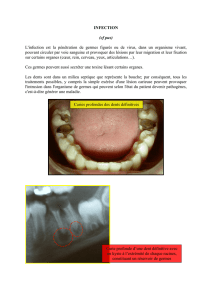
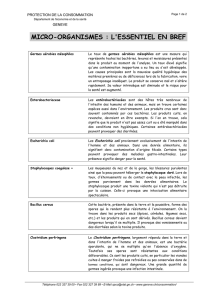
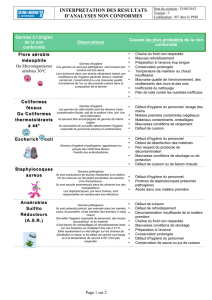
maladies - Identification

Taxidermie 115
Maladies bactériennes
Salmonelloses
Les salmonelles sont des entérobactéries, bacilles à Gram
négatif.
Salmonella enterica
provoque une salmonellose
digestive non typhoïdique. Elle est souvent responsable de
toxi-infections alimentaires collectives.
La maladie chez l’animal
Espèces concernées : les salmonelles étant des germes
fécaux tous les animaux sont concernés. Le réservoir humain
est essentiellement représenté par des porteurs sains.
Germes et mode de contamination
Localisation des germes :
tube digestif, excréments.
Résistance des germes :
détruits par l’ébullition, les désin-
fectants, la Javel.
Contamination :
la contamination se fait par manuportage
lors de dissections, de manipulations, de contact avec les
viscères, les fèces, des instruments ayant été en contact
avec les animaux, la table de travail.
La maladie chez l’Homme
Symptômes :
la forme la plus courante est la gastro-entérite,
il s’agit d’une diarrhée aiguë fébrile. L’incubation est de 6 à
72 heures. Fièvre, céphalée, nausées, vomissements, dou-
leurs abdominales, diarrhée caractérisée par plus de 5 selles
par 24h. Les formes extra-digestives sont rares, elles peuvent
être : pleuropulmonaires, ostéo-articulaires, neuromé -
ningées, abcès de la rate, cardiaques.
Diagnostic :
le seul élément de certitude est l’isolement bac-
tériologique : coproculture dans les formes digestives,
hémoculture dans les formes systémiques.
Thérapeutique :
le traitement est d’abord symptomatique,
antithermique, les antidiarrhéiques sont contre-indiqués ou
à utiliser avec modération pour éviter un risque de surdo-
sage, maintien de l’équilibre hydro-électrolytique au besoin
par perfusion intraveineuse. L’antibiothérapie à base de
fluoroquinolones raccourcit la durée de la diarrhée.
Prévention
Hygiène stricte, lavage des mains, port de gants, stérilisation
du matériel de dissection et du plan de travail, port de vête-
ments protecteurs. Ne pas fumer durant les dépouillage et
autopsie.
Shigelloses
Maladie due à une entérobactérie du genre Shigella :
Shigella dysenterica, Shigella flexneri, Shigella sonnei,
Shigella hoydii
.
Germes et mode de contamination
Localisation des germes :
tube digestif, excréments.
Résistance des germes :
voir Salmonelloses.
Contamination :
voir Salmonellose.
La maladie chez l’Homme
Symptômes :
incubation de 2 à 5 jours. Syndrome dysenté-
rique typique fait de selles glairosanglantes voire purulentes,
associé à une fièvre à 39-40°C, des douleurs abdominales
intenses, du ténesme et des épreintes. Il existe des formes
sévères avec manifestations neurologiques, convulsions,
troubles psychiques.
Diagnostic :
repose sur l’isolement des germes par copro-
culture.
Thérapeutique :
antibiothérapie par cotrimoxazole ou fluo-
roquinolones. Il existe des sources résistantes notamment
aux pénicillines A.
Prévention
voir Salmonelloses.

116 Taxidermie
Campylobactériose
Maladie due à
Campylobacter jejuni
.
La maladie chez l’animal
Espèces concernées :
oiseaux, volailles et nombreux autres
animaux.
Germes et mode de contamination
Localisation des germes :
tube digestif, excréments.
Résistance des germes :
voir salmonelloses.
Contamination :
voir salmonelloses.
La maladie chez l’Homme
Symptômes :
incubation de 1 à 3 jours. Syndrome diar-
rhéique accompagné de douleurs abdominales diffuses et
de fièvre. Les selles sont souvent teintées de sang du fait
d’ulcérations coliques.
Diagnostic :
isolement du germe à la coproculture, hémo-
culture.
Thérapeutique :
l’évolution est habituellement, spontané-
ment favorable en quelques jours, elle peut être écourtée
par un macrolide ou une fluoroquinolone.
Prévention
voir salmonelloses.
Yersinioses
Yersinia enterocolitica
et
Yersinia pseudotuberculosis
sont
des entérobactéries agents de zoonoses.
La maladie chez l’animal
Espèces concernées :
les rongeurs, le chat, le porc, le
mouton, les chèvres. Actuellement une épizootie touche le
cheptel bovin français.
Germes et mode de contamination
Résistance des germes :
ces germes sont capables de se
multiplier à basse température.
Contamination :
la contamination se fait habituellement par
voie digestive, par manuportage.
La maladie chez l’Homme
Symptômes :
syndrome diarrhéique accompagné de fièvre
et de douleurs abdominales le plus souvent de la fosse
iliaque droite donnant un syndrome pseudo-appendicu-
laire. Secondairement peut apparaître un syndrome post-
infectieux qui se traduit par un érythème noueux ou une
oligo-arthrite inflammatoire. D’autres syndromes peuvent
apparaître : syndrome de Fiessing-Leroy-Reiter, sacro-iliite,
spondylarthrite ankylosante, Gougerot-Sjögren, myocardo-
péricardite, thyroïdite.
Diagnostic :
coproculture, sérologie.
Thérapeutique :
antibiothérapie reposant sur une cycline ou
une fluoroquinolone.
Prévention
voir salmonelloses.
Charbon
Le charbon ou anthrax en anglais, appelé aussi fièvre char-
bonneuse ou charbon bactérien est une maladie transmise
par
Bacillus anthracis.
La maladie chez l’animal
Espèces concernées :
la maladie affecte surtout les mammi-
fères herbivores.
Symptômes chez l’animal :
hémorragies, abattement, pro-
stration, pertes de caillots de sang, mort subite. À l’au-
topsie, les lésions sont celles d’une septicémie accompa-
gnée de trois lésions caractéristiques : le sang est noir,
incoagulable ; la rate est hypertrophiée ; l’hématurie est fré-
quente.
Germes et mode de contamination
Localisation des germes :
les spores se trouvent sur la peau,
les poils, les morceaux d’os et dans le sang des animaux
malades.
Résistance des germes :
les spores sont très résistantes,
notamment à la congélation. Les agents les plus efficaces
sont l’eau de Javel concentrée et les vapeurs chaudes de
Formol.
Contamination :
à la suite de manipulation d’un cadavre
charbonneux ou de produits issus d’un animal charbon-
neux, elle peut s’opérer par voie buccale, respiratoire ou
cutanée.
La maladie chez l’Homme
Symptômes :
incubation de 2-3 à une vingtaine de jours. Le
plus souvent la lésion reste localisée à la peau, elle se pré-
sente d’abord sous la forme d’une vésicule évoluant en pus-
tule maligne avec escarre noirâtre, plus rarement sous la
forme d’un œdème. Dans les cas les plus graves, une septi-
cémie peut évoluer sous formes pulmonaires ou gastro-
intestinales très rares.
Diagnostic :
présence d’une pustule maligne, diagnostic
bactériologique, diagnostic allergique par intradermo-réac-
tion. Lymphangite, adénite satellite, fièvre, imposent la réali-
sation d’hémocultures et la mise en route d’une antibiothé-
rapie de première intention en fonction des circonstances.
Thérapeutique :
antibiotiques, pénicilline G, streptomycine,
chloramphenicol.
Prévention
Port de Gants, de protège-nuque et de masque, se laver les
mains et se doucher lors de toutes manipulations suspectes.

Taxidermie 117
Rouget du porc
Le Rouget est dû à une bactérie,
Erysipelothrix rhusopa-
thiae
. C’est une maladie universellement répandue.
La maladie chez l’animal
Espèces concernées :
principalement le porc et les
autres suidés, mais aussi les mammifères marins, les
oiseaux (dindons), les poissons, les amphibiens et les
crustacés.
Symptômes chez l’animal :
le porc est l’espèce la plus
fréquemment atteinte. On peut distinguer une forme
septicémique suraiguë où l’éruption cutanée n’a pas le
temps d’apparaître avant la mort. Plus fréquemment, on
rencontre un type aigu caractérisé par de la fièvre et sur-
tout un exanthème localisé aux oreilles, au ventre et aux
faces internes des cuisses. Il existe également une forme
cutanée bénigne, chez les sujets jeunes, une forme chro-
nique (endocardite-arthrite). Un aspect particulier du
caractère saprophyte du Rouget est sa présence sur la
peau des poissons, des grenouilles et des crustacés.
Germes et mode de contamination
Localisation des germes :
dans les sécrétions et le sang
des animaux atteints.
Résistance des germes :
radicalement détruits par les
agents désinfectants usuels.
Contamination :
se fait par contact avec les porcs, ino-
culation accidentelle par blessure lors de la manipula-
tion de viscères, de peau ou d’os de porcs, de moutons,
d’oiseaux, d’arêtes de poissons, de crustacés. Elle peut
se faire, également, par voie buccale.
La maladie chez l’Homme
Symptômes :
la forme de Rouget la plus fréquente chez
l’homme est une affection cutanée localisée (l’érysipé-
loïde de Baker-Rosenback) provoquée par une inocula-
tion accidentelle et siégeant souvent sur un doigt ou sur
le dessus de la main. L’incubation est de 12 à 48 heures.
La symptomatologie se traduit, au niveau de la blessure,
par une zone érythémateuse, liliacée, au pourtour oedé-
matié, avec sensation de brûlures. Il peut exister une
fébricule. La plaque poursuit son extension pendant 5 à
10 jours et l’évolution est souvent favorable, la guérison
s’obtenant au bout de 2 à 3 semaines. L’arthrite de voisi-
nage est rare, les bactériémies avec endocardite sont
exceptionnelles. Une forme très rare est le Rouget cutané
généralisé, avec adénopathie volumineuse, fièvre, multi-
ples localisations cutanées, douleurs articulaires. Un
Rouget septicémique, très rare, a une issue souvent
fatale.
Diagnostic :
il est évoqué en fonction du contexte pro-
fessionnel (bouchers, pêcheurs, cuisiniers, employés
d’abattoirs, etc.). Le diagnostic clinique est facile, les
lésions cutanées étant caractéristiques, le diagnostic bio-
logique est délicat.
Thérapeutique :
le traitement fait appel à la pénicilline G
ou V ou à l’amoxicilline.
Prévention
Port de gants.
Tularémie
Maladie commune à l’homme, aux lagomorphes et à certains
rongeurs. Elle est due à
Francisella tularensis
.
La maladie chez l’animal
Espèces concernées :
le réservoir principal est constitué en
France à 95 % par le lièvre. Autres rongeurs.
Symptômes chez l’animal :
assez vagues chez le lièvre, les
animaux sont souvent asthéniques et se laissent facilement
approcher. À l’autopsie, on constate une hypertrophie des
ganglions, une splénomégalie, la rate doublant ou triplant de
volume. Lésions nécrotiques des ganglions axillaires et ingui-
naux (foie, rate).
Germes et mode de contamination
Localisation des germes :
sang, urines, salives des animaux
atteints. Tiques sur animaux malades.
Résistance des germes :
40 jours sur les peaux, 4 mois sur les
cadavres. Germes rendus inactifs par les désinfectants
usuels, surtout le Formol.
Contamination :
elle se fait lors de la manipulation d’un lièvre,
le germe traverse la peau, même saine. Les voies d’entrée les
plus fréquentes sont la voie cutanée et la voie conjonctivale.
Il est possible, plus rarement de se contaminer par voies
digestives et respiratoires en inhalant des poussières
souillées. L’inoculation peut aussi se faire par piqûres de
tiques.
La maladie chez l’Homme
Symptômes :
incubation de quelques heures à 15 jours. Les
symptômes sont brutaux : céphalée, fièvres et douleurs. La
phase d’état est dominée par une atteint ganglionnaire
importante en relation avec la porte d’entrée du germe, la
forme ulcéroganglionnaire brachiale après inoculation à la
main est la plus fréquente. Éruption cutanée, puis ulcération,
lymphadénite, fièvre, conjonctivite, pneumonie. Non traitée
l’adénopathie peut évoluer vers une phase suppurative, traî-
nante pendant des mois.
Diagnostic :
le diagnostic bactériologique est difficile. La
sérologie viendra a posteriori confirmer le diagnostic. La ma -
ladie devant être envisagée après un contact avec un lièvre.
Thérapeutique :
antibiothérapie reposant sur la doxycycline
ou le thiamphénicol associé à un aminoside. Le drainage chi-
rurgical de l’adénopathie est exceptionnel.
Prévention
Port de gants, de masque.

118 Taxidermie
Lymphoréticulose bénigne d’inoculation
ou maladie des griffes du chat
Elle est due à
Bartonella henselae
, plus rarement à
Afipia
felis
.
La maladie chez l’animal
Espèce concernée :
le chat. Le germe peut se trouver aussi
sur des végétaux.
Germes et mode de contamination
Localisation des germes :
griffes et tube digestif du chat.
Contamination :
par griffures, morsures ou léchage de chat,
manipulation des viscères. Piqûre de puces de chat. Piqûre
végétale.
La maladie chez l’Homme
Symptômes :
l’incubation est de 7 à 60 jours. La maladie se
traduit par une ou plusieurs adénopathies dans le territoire
de drainage, volumineuses, fermes, indolores ou doulou-
reuses, parfois fixées à la peau ou en voie de fistulisation. Il
n’y a pas ou peu de signes généraux. L’évolution spontanée
se fait vers la guérison, parfois sur plusieurs mois avec pos-
sibilité de fistulisation. Un érythème noueux peut apparaître.
Les formes systémiques sont exceptionnelles.
Diagnostic :
il peut être évoqué sur l’aspect histologique
d’une adénopathie (coloration de Wharting-Starry), il sera
confirmé sur l’isolement du germe et sur sa sérologie.
Thérapeutique :
le traitement antibiotique par cycline, fluo-
roquinolones ou rifampicine, est inconstamment efficace,
sa durée est d’au moins un mois. Les aminosides peuvent
être utilisés en 2eintention.
Prévention
Port de gants.
Sodoku ou Fièvre de Haverhill
Le Sodoku est dû à
Spirillum minus, Haverhillia multiformis,
Streptobacillus moniliformis.
La maladie chez l’animal
Espèces concernées :
les rongeurs (souris, cobaye et plus
particulièrement le rat) mais aussi les dindes d’élevage.
Symptômes chez l’animal :
rat (pneumonie, lésions des
gencives), souris (forme aiguë, polyarthrite, gangrène, mort
en 1 à 3 jours ; forme chronique, conjonctivite, diarrhée,
paralysie, avortement), cobaye (lymphadénite cervicale
avec gros abcès à évolution chronique dans les ganglions
régionaux, ces abcès se vidangent spontanément à la sur-
face de la peau).
Germes et mode de contamination
Localisation des germes :
nasopharynx des animaux sains.
Résistance des germes :
sensibles à l’ammonium quaternaire
et à l’eau de Jave.
Contamination :
se fait par morsure de rats.
La maladie chez l’Homme
Symptômes :
incubation de 2 à 14 jours. La maladie débute
par un syndrome grippal, éruption, lymphadénite régionale,
arthrite, myalgies, atteinte cardiaque.
Diagnostic :
isolement des germes dans le sang ou dans le
liquide de ponction articulaire.
Thérapeutique :
antibiothérapie par pénicilline G ou strep-
tomycine.
Prévention
Port de gants, de masque, dératisation, ne pas fumer ou
manger durant le dépouillage ou l’autopsie.

Taxidermie 119
Pasteurellose
Maladie due à
Pasteurella multocida
, petit bacille à Gram
négatif.
La maladie chez l’animal
Espèces concernées :
le réservoir principal est animal (chat,
chien, autres mammifères, oiseaux) mais aussi le milieu
extérieur.
Germes et mode de contamination
Contamination :
la contamination humaine se fait par mor -
sure ou griffure animale ou par piqûre végétale.
La maladie chez l’Homme
Symptômes :
la plaie devient rapidement très douloureuse,
oedématisée, rouge avec écoulement de sérosité et de pus.
En l’absence de traitement, possibilité de lymphangite,
d’adé nopathies locorégionales inflammatoires, d’arthrites
de voisinage, de phlegmon des gaines. Sur terrains fragilisés
(cirrhose...) risque de bactériémies avec localisations
secondaires viscérales. L’inoculation oculaire de germe
entraîne une conjonctivite avec adénopathie prétragienne.
Les complications tardives surviennent en l’absence de trai-
tement. La forme subaiguë apparaît après une rémission de
durée variable : manifestations articulaires et troubles tro-
phiques (syndrome algoneurodystrophique ) du membre
atteint. Érythème noueux.
Diagnostic :
évoqué sur les circonstances de survenue, la
précocité et l’importance de la douleur disproportionnée à
celle de la plaie, l’isolement du germe dans le pus, les
hémocultures.
Thérapeutique :
le traitement de première intention dans la
forme aiguë dure 10 jours et fait appel à la doxycycline,
avant l’âge de 8 ans à l’amoxicycline ou aux macrolides.
Éventuellement fluoroquinolones après 15 ans. Un traite-
ment chirurgical est parfois indiqué (phlegmon des gaines,
cellulite). Dans les formes septicémiques, on a recours à l’a-
moxicilline ou à la doxycycline. Au stade d’algoneurodys-
trophie, l’antibiothérapie est en règle génèrale inefficace
Prévention
La prévention repose sur la doxycycline ou l’amoxicilline,
port de gants.
Ornithose ou Psittacose
Cette maladie est due à
Chlamydia psittaci
est responsable
d’une zoonose de distribution mondiale touchant les
oiseaux. Le nom de la maladie est lié au réservoir du germe :
psittacidés ou oiseaux domestiques. Il s’agit du même
germe, la psittacose est une variété d’ornithose plus viru-
lente pour l’homme.
La maladie chez l’animal
Espèces concernées :
pratiquement tous les oiseaux, les
oiseaux d’agrément (perroquets, perruches, tourterelles,
serins, canaris...), les pigeons d’élevages ou sauvages, les
volailles, les psittacidés sauvages.
Symptômes chez l’animal :
l’ornithose la plus fréquente est
inapparente chez les oiseaux. La forme apparente, assez
rare, se présente chez les psittacidés sous forme digestive
(diarrhée éventuellement sanglante) et respiratoire.
Germes et mode de contamination
Localisation des germes :
animal porteur, excréments d’oi-
seaux dans lesquels le germe peut survivre longtemps.
Contamination :
la contamination se fait uniquement par
voie respiratoire par inhalation des poussières virulentes,
dans les locaux occupés par des oiseaux infectés ou lors
d’un dépouillage ou d’une autopsie.
La maladie chez l’Homme
Symptômes :
incubation de 1 à 2 semaines. La maladie se
présente avec une manifestation respiratoire prédominante,
avec une forme bénigne pseudo-grippale et une forme
grave caractérisée par une pneumopathie accompagnée de
syndromes fébriles.
Diagnostic :
pneumopathie à la suite d’une manipulation
d’oiseaux, inversion de la formule leucocytaire, diagnostic
bactériologique, diagnostic sérologique.
Thérapeutique :
l’antibiothérapie repose sur les cyclines :
doxycycline ou minocycline. Leur efficacité est constante
même dans les formes graves ou la mortalité est de 1 %. En
l’absence de traitement, on peut atteindre une mortalité de
20 à 40 % chez des sujets âgés.
Prévention
Port de masque.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
1
/
23
100%