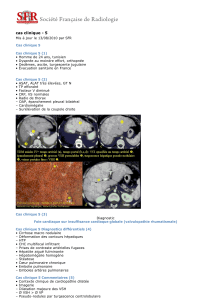
cas clinique 1

MALADIE THROMBO-
EMBOLIQUE
Hugo BRAHIC
CHU Clermont Ferrand

CAS CLINIQUE 1
• Mr F., âgé de 56 ans, se présente au service d’accueil des
urgences pour une dyspnée aiguë de survenue brutale. Il a pour
antécédent un lymphome cutané en rémission depuis 1 an. Il ne
prend aucun traitement et n’a pas d’autre antécédent notable
hormis une appendicectomie. Il ne présente pas de douleur
thoracique. Il signale un crachat hémoptoïque survenu une
heure plus tôt.
• L’examen clinique retrouve une auscultation cardiaque et
pulmonaire normale. Il existe une polypnée importante. La
saturation en air ambiant est à 72%. La pression artérielle est à
100/50. La fréquence cardiaque est à 110/min. Enfin, il existe
un reflux hépato-jugulaire avec turgescence jugulaire.

CAS CLINIQUE 1
•Question 1: Quel diagnostic évoquez-vous?
Quels examens complémentaires simples
demandez-vous en première intention?

CAS CLINIQUE 1
•Question 1: Quel diagnostic évoquez-vous? Quels examens
complémentaires simples demandez-vous en première
intention?
•Une embolie pulmonaire grave avec probable infarctus
pulmonaire (hémoptysie).
•Electrocardiogramme
•Radiographie du thorax
•Gaz du sang
•D-dimères
•NFP, ionogramme sanguin, créatininémie, bilan de coagulation
•+/- troponine, BNP

CAS CLINIQUE 1
•Question 2: L’électrocardiogramme montre
une tachycardie sinusale à 110/min, une
déviation axiale droite et un bloc de branche
droit complet. De quoi sont caractéristiques
ces 2 derniers signes dans ce contexte?
Quels autres signes électrocardiographiques
auraient pu s’y ajouter?
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
1
/
42
100%